Ινομυώματα μήτρας: αιτίες και συνέπειες. Σύγχρονες μέθοδοι διάγνωσης και θεραπείας. Γιατί είναι επικίνδυνα τα ινομυώματα της μήτρας και πώς να τα αντιμετωπίσετε; Αιτίες και συμπτώματα των συμπτωμάτων ινομυωμάτων της μήτρας προκαλεί
Στη δομή των γυναικολογικών παθήσεων, τα ινομυώματα της μήτρας κατέχουν ηγετική θέση. Σύμφωνα με επίσημα στοιχεία από γιατρούς, πάνω από το 30% των γυναικών πάσχουν από αυτή την ασθένεια. Και αν προηγουμένως τα ινομυώματα της μήτρας θεωρούνταν παθολογία γυναικών ώριμης ηλικίας (από 35-40 ετών), τότε τα τελευταία χρόνια αυτή η διάγνωση ακούγεται συχνά από εικοσάχρονες.
Τα ινομυώματα της μήτρας μπορεί να είναι σχεδόν ασυμπτωματικά για μεγάλο χρονικό διάστημα και να ανιχνευθούν μόνο σε εξέταση ρουτίνας από γυναικολόγο. Επίσης, μερικές φορές η διάγνωση καθιερώνεται ήδη στο στάδιο των επιπλοκών αυτής της νόσου. Γι' αυτό κάθε γυναίκα πρέπει να γνωρίζει πώς να αναγνωρίζει τα σημάδια των ινομυωμάτων της μήτρας προκειμένου να διαγνώσει έγκαιρα αυτή την παθολογία.
Τι είναι τα ινομυώματα της μήτρας;
Το όνομα αυτής της ασθένειας έχει πολλά συνώνυμα: λειομύωμα, ίνωση, ινομύωμα κ.λπ. Πολλά από αυτά είναι ήδη ξεπερασμένα και έχουν πιο ιστορική ή «λαϊκή» σημασία. Η διεθνής ταξινόμηση ασθενειών χρησιμοποιεί τον όρο «λειομύωμα της μήτρας».
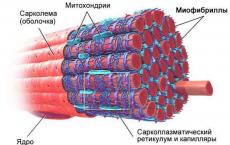
Ουσιαστικά, αυτή η ασθένεια είναι ένας καλοήθης όγκος. Σε αυτή την περίπτωση, οι λεγόμενοι ινομυωματικοί κόμβοι σχηματίζονται από τις μυϊκές ίνες και τις ίνες του συνδετικού ιστού του τοιχώματος της μήτρας. Ένας μυοματώδης κόμβος μπορεί να φανταστεί ως ένα «κουβάρι», το οποίο σχηματίζεται από χαοτικά αλληλένδετα «νήματα» μυϊκού και συνδετικού ιστού. Συνήθως περιβάλλεται από μια κάψουλα που σχηματίζεται από συμπιεσμένα μυϊκά κύτταρα. Επίσης στην περιοχή του σχηματισμένου οζώδους σχηματισμού, εμφανίζεται μετασχηματισμός της παροχής αίματος και της νεύρωσης.
Τα ακριβή αίτια για τον σχηματισμό αυτού του καλοήθους όγκου, καθώς και η τάση του να αναπτύσσεται, είναι ακόμα άγνωστα. Οι πιο καθοριστικοί παράγοντες θεωρούνται η ορμονική ανισορροπία και η κληρονομικότητα.
Έχει διαπιστωθεί ότι με την έναρξη της επίμονης εμμηνόπαυσης, στη συντριπτική πλειοψηφία των περιπτώσεων, το μέγεθος του όγκου μειώνεται σημαντικά.
Τύποι ινομυωμάτων
Τα συμπτώματα και τα σημεία των ινομυωμάτων της μήτρας εξαρτώνται άμεσα από τη θέση των παθολογικών όζων. Συνήθως βρίσκονται στο σώμα της μήτρας. Μόνο στο 5% των περιπτώσεων, ο όγκος μπορεί να έχει άτυπη εντόπιση, για παράδειγμα, αυχενικό.
Έτσι, μπορούμε να διακρίνουμε τους ακόλουθους τύπους ασθενειών ανάλογα με τον εντοπισμό του όγκου:
- Υπερώδες. Οι κόμβοι βρίσκονται στην εξωτερική επιφάνεια της μήτρας κάτω από τον ορό (περιτόναιο). Η ανάπτυξή τους συμβαίνει συχνά προς τα έξω. Μερικές φορές τέτοιοι σχηματισμοί μπορεί να έχουν ένα μίσχο, το οποίο περιέχει στη δομή του τα αγγεία και τα νεύρα που τροφοδοτούν τον όγκο.
- Εντός των τείχων. Η θέση του σχηματισμού που μοιάζει με όγκο περιορίζεται στο μυϊκό τοίχωμα της μήτρας. Τέτοιοι κόμβοι είναι συνήθως σχετικά μικροί σε μέγεθος και η νόσος συχνά έχει μακροχρόνια ασυμπτωματική πορεία.
- Υποβλεννογόνιο. Θεωρείται η πιο επικίνδυνη παραλλαγή της πορείας αυτής της παθολογίας. Ο όγκος βρίσκεται κάτω από την επένδυση της μήτρας (ενδομήτριο). Η ανάπτυξή του συμβαίνει στην κοιλότητα της μήτρας. Τέτοιοι κόμβοι εκδηλώνονται αρκετά γρήγορα και είναι επιρρεπείς σε κακοήθεια (κακοήθης εκφύλιση).
- Ατυπος. Ο οζώδης σχηματισμός προέρχεται από τον τράχηλο ή το κάτω μέρος της πλάγιας πλευράς της μήτρας (αυχενικά ή μεσοδεσμικά ινομυώματα).
Πολύ συχνά, οι μυωματώδεις κόμβοι έχουν μικτή εντόπιση (για παράδειγμα, διάμεσος-υποορώδης, υποβλεννογόνιος-διάμεσος κ.λπ.), ο οποίος σχετίζεται με την κυρίαρχη κατεύθυνση ανάπτυξής τους. Μπορούν επίσης να εμφανιστούν σε πολλές εκδόσεις. Κατά συνέπεια, τα συμπτώματα των ινομυωμάτων της μήτρας σε αυτές τις περιπτώσεις θα είναι ποικίλα και μερικές φορές άτυπα.
Κύριες εκδηλώσεις

Εάν ο σχηματισμός που μοιάζει με όγκο είναι μικρός σε μέγεθος και εντοπίζεται κάτω από το περιτόναιο ή βαθιά στους μύες της μήτρας, τότε συνήθως τίποτα δεν ενοχλεί τη γυναίκα. Καθώς ο όγκος μεγαλώνει ή εμφανίζονται νέοι σχηματισμοί, εμφανίζονται συμπτώματα. Η υποβλεννογονική θέση των κόμβων συνήθως εκδηλώνεται πολύ νωρίτερα.
Οι πιο χαρακτηριστικές εκδηλώσεις των ινομυωμάτων της μήτρας περιλαμβάνουν:
- Διαταραχές εμμήνου ρύσεως, καθώς και αιμορραγία. Αποτελούν πρώιμο σημάδι υποβλεννογόνων ινομυωμάτων.
- Πόνος ή ενόχληση στο κάτω μέρος της πλάτης και στην κάτω κοιλιακή χώρα.
- Διαταραχή της φυσιολογικής λειτουργίας των πυελικών οργάνων που γειτνιάζουν με τη μήτρα.
- Αγονία.
- Πολύπλοκη εγκυμοσύνη και κάποιες άλλες.
Τώρα αξίζει να εξεταστούν αυτές και άλλες εκδηλώσεις του λειομυώματος της μήτρας με περισσότερες λεπτομέρειες.
Διαταραχές εμμήνου ρύσεως
Μια αλλαγή στη συχνότητα και τη φύση της εμμηνορροϊκής ροής είναι πιο συχνά ένα από τα πρώιμα σημάδια των ινομυωμάτων της μήτρας. Αυτό διευκολύνεται από: διαταραχή της συσταλτικής λειτουργίας της μήτρας και ορμονικές διαταραχές που συνοδεύουν την πορεία της νόσου.
Ο εμμηνορροϊκός κύκλος μπορεί να γίνει ακανόνιστος και συχνότερα να συντομεύεται. Η έμμηνος ρύση γίνεται πιο άφθονη και μεγαλύτερη. Μπορεί να εμφανιστεί η λεγόμενη ακυκλική αιμορραγία (που εμφανίζεται εκτός της εμμήνου ρύσεως).
Με τα υποβλεννογόνια ινομυώματα, εμφανίζεται συχνότερα αιμορραγία, τόσο κατά τη διάρκεια όσο και εκτός της εμμήνου ρύσεως. Η παρατεταμένη και άφθονη έκκριση αίματος οδηγεί γρήγορα στην ανάπτυξη αναιμίας ή αναιμίας. Αυτή η κατάσταση χαρακτηρίζεται από μείωση του επιπέδου των ερυθρών αιμοσφαιρίων (ερυθροκύτταρα) και της αιμοσφαιρίνης, αυξανόμενη αδυναμία, μείωση της αρτηριακής πίεσης κ.λπ. Σε αυτήν την περίπτωση, το επίπεδο αιμοσφαιρίνης μπορεί να μειωθεί αρκετά σημαντικά, κάτι που απαιτεί κατάλληλη θεραπεία.
Πόνος, ενόχληση στο κάτω μέρος της κοιλιάς

Οι δυσάρεστες αισθήσεις, ακόμη και ο πόνος στο κάτω μέρος της κοιλιάς και στο κάτω μέρος της πλάτης είναι ένα κοινό παράπονο με το λειομύωμα της μήτρας. Η εμφάνιση τέτοιων συμπτωμάτων σχετίζεται με τις ιδιαιτερότητες του ανατομικού εντοπισμού των οζιδιακών σχηματισμών, και συγκεκριμένα:
- Η θέση του όγκου κάτω από το περιτόναιο και η ανάπτυξή του προς τα έξω μπορεί να ερεθίσει τις νευρικές ίνες της μικρής λεκάνης, γεγονός που εκδηλώνεται με πόνους ή τράβηγμα στην κοιλιά και στο κάτω μέρος της πλάτης σχεδόν σταθερής φύσης.
- Εάν ο υποορώδης κόμβος είναι σχετικά μεγάλος και βρίσκεται πίσω από τη μήτρα, τότε τέτοια ινομυώματα μπορεί να εκδηλωθούν ως πόνος στο κάτω μέρος της πλάτης («ισχιαλγία»). Τέτοιοι ασθενείς μπορούν να θεραπεύσουν νευρολογικές διαταραχές για αρκετά μεγάλο χρονικό διάστημα και ανεπιτυχώς, χωρίς να συνειδητοποιήσουν την πραγματική αιτία της εμφάνισής τους.
- Σημαντική αύξηση του μεγέθους της μήτρας με ενδιάμεση θέση των κόμβων προκαλεί μετατόπιση των πυελικών οργάνων και της κοιλιακής κοιλότητας, η οποία εκδηλώνεται επίσης με πόνο και αίσθημα βάρους στην κοιλιά.
- Οι διάμεσοι κόμβοι διαταράσσουν επίσης τη φυσιολογική συσταλτική δραστηριότητα της μήτρας κατά τη διάρκεια της εμμήνου ρύσεως. Αυτό εκδηλώνεται ως γκρίνια ή κράμπα πόνο πριν ή κατά τη διάρκεια της εμμήνου ρύσεως.
- Ο υποβλεννογόνιος κόμβος διαταράσσει επίσης τη συσταλτική λειτουργία της μήτρας. Επιπλέον, αυτή η θέση του όγκου συχνά προκαλεί τη σταδιακή προεξοχή του απευθείας στην κοιλότητα της μήτρας. Όλα αυτά προκαλούν πόνο κράμπας, ιδιαίτερα έντονο κατά την έμμηνο ρύση.
Πολύ συχνά, μια γυναίκα δεν δίνει σημασία σε τέτοιο πόνο και βρίσκει άλλους λόγους για την εμφάνισή του (ισχιαλγία, φυσιολογικές επώδυνες περιόδους, εντερική δυσλειτουργία κ.λπ.).
Δυσλειτουργία των πυελικών οργάνων

Στην περιοχή της μήτρας υπάρχουν ορισμένοι ανατομικοί σχηματισμοί: η ουροδόχος κύστη και οι ουρητήρες, το ορθό, οι βρόχοι του λεπτού εντέρου κ.λπ. Εάν ο όγκος είναι σημαντικός ή εάν οι κόμβοι βρίσκονται και αναπτύσσονται προς τα έξω, μπορεί να προκληθεί διαταραχή στην κανονική τους λειτουργία λόγω συμπίεσης ή μετατόπισης.
Έτσι, όταν ο μυωματώδης κόμβος και η ουροδόχος κύστη είναι «γειτονιά», συχνά εμφανίζονται διαταραχές ούρησης: συχνή ή, αντίθετα, κατακράτηση ούρων, κράμπες. Εάν ο όγκος βρίσκεται κοντά στο ορθό, εμφανίζεται συχνά δυσκοιλιότητα που δεν επιδέχεται συμβατική θεραπεία.
Αγονία
Ο εντοπισμός του μυωματώδους κόμβου κάτω από τον βλεννογόνο της μήτρας συχνά συνοδεύεται από υπογονιμότητα. Αυτό συνήθως συνδέεται με συνακόλουθες δομικές αλλαγές στο ενδομήτριο, γεγονός που καθιστά αδύνατη τη διαδικασία εμφύτευσης (προσκόλληση γονιμοποιημένου ωαρίου στη μήτρα).
Επιπλέον, η παραμόρφωση της κοιλότητας της μήτρας από τον όγκο εμποδίζει επίσης την κανονική εμφύτευση. Και η ορμονική ανισορροπία που συνοδεύει την πορεία της νόσου συχνά οδηγεί σε έλλειψη ωορρηξίας ή σημαντική διαταραχή στην παραγωγή ορμονών που υποστηρίζουν την πορεία της εγκυμοσύνης.
Ινομυώματα κατά τη διάρκεια της εγκυμοσύνης

Εάν συμβεί σύλληψη και εμφύτευση με ινομυώματα της μήτρας, τότε η μετέπειτα πορεία της εγκυμοσύνης σχετίζεται άμεσα με το μέγεθος και τη θέση των κόμβων.
Η καλύτερη πρόγνωση για εγκυμοσύνη είναι όταν μικροί κόμβοι βρίσκονται μακριά από την κοιλότητα της μήτρας.
Ιδιαίτερα επικίνδυνο είναι το μεγάλο μέγεθος του όγκου οποιασδήποτε θέσης και η υποβλεννογονική θέση του κόμβου. Τυπικά προβλήματα κατά τη διάρκεια της εγκυμοσύνης παρουσία ινομυωμάτων της μήτρας είναι:
- Αυθόρμητη διακοπή στα I-II τρίμηνα (αποβολή).
- Πρόωρη έναρξη τοκετού.
- Διαταραχή της λειτουργίας του πλακούντα με την εμφάνιση υποξίας (πείνα οξυγόνου) του εμβρύου. Αυτό μπορεί να οδηγήσει σε αναστολή της ανάπτυξής του και ακόμη και σε θάνατο.
- Απειλή διακοπής της εγκυμοσύνης σε οποιοδήποτε στάδιο.
- Ο κίνδυνος ενδομήτριας μόλυνσης και η εμφάνιση φλεγμονωδών επιπλοκών μετά τον τοκετό.
- Λανθασμένη τοποθέτηση του εμβρύου.
- Διαταραχή της συσταλτικότητας κατά την περίοδο μετά τον τοκετό με την ανάπτυξη αιμορραγίας και άλλες συνέπειες.
Θα πρέπει να σημειωθεί για άλλη μια φορά ότι αρκετά συχνά με αυτή την ασθένεια ανιχνεύονται αρκετοί κόμβοι, οι οποίοι μπορούν να εντοπιστούν σε διαφορετικά στρώματα της μήτρας. Για παράδειγμα, με υποβλεννογόνια και υποορώδη εντόπιση του όγκου, θα σημειωθούν σημάδια ινομυωμάτων της μήτρας, χαρακτηριστικά ταυτόχρονα και για τις δύο εντοπίσεις: αιμορραγία, χαρακτηριστικό του υποβλεννογόνιου κόμβου και σταθερός πόνος, ως σύμπτωμα υποορώδους σχηματισμού.
Επιπλοκές

Η εμφάνιση κλινικών συμπτωμάτων (αιμορραγία, πόνος κ.λπ.) μπορεί ήδη να θεωρηθεί περίπλοκη πορεία της νόσου. Ωστόσο, υπάρχουν πιο σοβαρές επιπλοκές των ινομυωμάτων που μπορεί να αποτελέσουν απειλή για την υγεία, ακόμη και τη ζωή μιας γυναίκας. Παραδείγματα τέτοιων συνθηκών είναι:
- Ισχαιμία του κόμβου.
- Εκκολαπτόμενος μυωματώδης κόμβος.
Τέτοιες επιπλοκές απαιτούν άμεση ιατρική φροντίδα και, στις περισσότερες περιπτώσεις, υπόκεινται σε χειρουργική θεραπεία.
Συστροφή του ποδιού του μυωματώδους κόμβου
Οι μυωματώδεις κόμβοι που βρίσκονται υποοροφικά (υποπεριτοναϊκά) υφίστανται αυτήν την παθολογική αλλαγή. Συνήθως αυτός ο τύπος κόμβου αναπτύσσεται σε ευρεία βάση, αλλά μερικές φορές έχουν ένα μίσχο, το οποίο σχηματίζεται από τα στρώματα του περιτοναίου με αγγεία τροφοδοσίας και νεύρα που τρέχουν μέσα.
Η συστροφή ενός όγκου της μήτρας μπορεί να συμβεί ως αποτέλεσμα μιας απότομης αλλαγής στην ενδοκοιλιακή πίεση, απότομες κινήσεις, σωματική δραστηριότητα κ.λπ. Συχνά αυτή η παθολογική κατάσταση εμφανίζεται κατά τη διάρκεια της εγκυμοσύνης ή την πρώτη φορά μετά τον τοκετό.
Υπάρχουν δύο τύποι στρέψης:
- Full (360 μοίρες).
- Ατελές (λιγότερο από 360 μοίρες) – συστροφή, κάμψη.
Στην περίπτωση πλήρους στρέψης του μίσχου του όγκου, η θρέψη του κόμβου διαταράσσεται γρήγορα με την επακόλουθη ανάπτυξη ισχαιμίας και νέκρωσης. Τα κύρια συμπτώματα αυτής της πάθησης είναι:
- Αιχμηρός πόνος στην κοιλιά.
- Αυξημένη θερμοκρασία σώματος, ρίγη, αδυναμία και άλλες εκδηλώσεις δηλητηρίασης που σχετίζονται με τη διείσδυση προϊόντων νέκρωσης κόμβων στο αίμα.
- Ναυτία, έμετος.
- Τα συμπτώματα της «οξείας κοιλίας» προσδιορίζονται κλινικά.
Αυτή η κατάσταση απαιτεί άμεση χειρουργική αντιμετώπιση.
Στην περίπτωση ατελούς στρέψης, τα συμπτώματα είναι λιγότερο έντονα. Σε αυτή την περίπτωση, είναι δυνατή μια προσέγγιση αναμονής υπό την επίβλεψη νοσοκομειακού γιατρού. Η χειρουργική θεραπεία σε τέτοιες περιπτώσεις μπορεί να πραγματοποιηθεί αρκετές ημέρες αργότερα όπως έχει προγραμματιστεί μετά από πλήρη εξέταση του ασθενούς.
Ισχαιμία και νέκρωση του κόμβου

Ο υποσιτισμός (παροχή αίματος και/ή νεύρωση) του μυωματώδους κόμβου αναπτύσσεται συχνότερα ως αποτέλεσμα στρέψης του τροφικού μίσχου του σε υποπεριτοναϊκή εντόπιση. Ωστόσο, ο υποσιτισμός και οι κόμβοι που βρίσκονται βαθιά στο μυϊκό τοίχωμα (διάμεσος) είναι αρκετά συχνοί.
Η καθυστερημένη διάγνωση της ισχαιμίας του μυωματώδους κόμβου μπορεί να περιπλέκεται από την ανάπτυξη νέκρωσης ιστού (νέκρωση). Αυτή η κατάσταση είναι απειλητική για τη ζωή μιας γυναίκας.
Οι κύριοι παράγοντες κινδύνου για την ανάπτυξη ισχαιμίας των κόμβων είναι:
- Συστροφή του ποδιού του μυωματώδους κόμβου.
- Ταχεία ανάπτυξη του ενδομυϊκού κόμβου με συμπίεση και παραμόρφωση των μητριαίων αγγείων.
- Εγκυμοσύνη και πρώιμη περίοδος μετά τον τοκετό.
Δυστυχώς, αυτή η επιπλοκή αναπτύσσεται σχεδόν στο 15% των εγκύων με λειομύωμα της μήτρας. Αυτό διευκολύνεται από τις ορμονικές αλλαγές στο σώμα κατά τη διάρκεια της εγκυμοσύνης, καθώς και από τα φυσιολογικά χαρακτηριστικά της παροχής αίματος στη μήτρα (μειωμένη ροή αίματος, δυσκολία στη φλεβική εκροή, αλλαγές στο σύστημα πήξης του αίματος κ.λπ.).
Οι κύριες εκδηλώσεις ισχαιμίας και νέκρωσης του μυωματώδους κόμβου είναι:
- Πόνος στην κοιλιά. Σε μια έγκυο γυναίκα, μπορείτε ακόμη και να αισθανθείτε την επώδυνη περιοχή της επιφάνειας της μήτρας.
- Αύξηση της θερμοκρασίας του σώματος σε υποπυρετικούς αριθμούς.
- Με την ανάπτυξη της νέκρωσης του κόμβου, εμφανίζονται συμπτώματα «οξείας κοιλίας», ναυτία, έμετος, η θερμοκρασία αυξάνεται απότομα και η γενική κατάσταση επιδεινώνεται.
Η καθυστέρηση στην παροχή επείγουσας φροντίδας μπορεί να οδηγήσει στην ανάπτυξη περιτονίτιδας (φλεγμονή του περιτοναίου) ακολουθούμενη από θάνατο.
Γέννηση μυοματώδους κόμβου

Αυτή η επιπλοκή εμφανίζεται με τον υποβλεννογόνο (υποβλεννογόνιο) τύπο των ινομυωμάτων της μήτρας. Σε αυτή την περίπτωση, ο όγκος αναπτύσσεται μέσα στη μήτρα (στην κοιλότητα της μήτρας). Συχνά τέτοιοι κόμβοι έχουν μίσχο και μπορούν να προεξέχουν αισθητά στην κοιλότητα της μήτρας μέχρι να διαχωριστούν πλήρως από το μυϊκό τοίχωμα. Αυτή η διαδικασία ονομάζεται γέννηση μυοματώδους κόμβου. Εάν ο όγκος διεισδύσει στον αυχενικό σωλήνα και τον κόλπο, μπορεί να γίνει αντιληπτός ακόμη και κατά τη διάρκεια μιας τακτικής γυναικολογικής εξέτασης. Ένας τέτοιος κόμβος ονομάζεται γεννημένος.
Η διαδικασία γέννησης ενός υποβλεννογόνιου ινομυώματος συνοδεύεται πάντα από αρκετά έντονες κλινικές εκδηλώσεις:
- Πόνος στο κάτω μέρος της κοιλιάς, ο οποίος συχνά έχει κράμπες στη φύση.
- Αιμορραγία ποικίλης έντασης έως άφθονη.
- Εάν ο κόμβος υποσιτίζεται, εμφανίζεται ισχαιμία και νέκρωση του, η οποία συνοδεύεται από τα αντίστοιχα συμπτώματα που περιγράφηκαν παραπάνω.
- Η παρατεταμένη αιμορραγία προκαλεί την ανάπτυξη αναιμίας. Ταυτόχρονα, σημειώνεται αδυναμία, ωχρότητα του δέρματος, μείωση της αρτηριακής πίεσης και αυξημένος καρδιακός ρυθμός (ταχυκαρδία).
Αυτή η επιπλοκή απαιτεί επίσης ιατρική παρέμβαση.
Διαγνωστικά

Είναι συνήθως δυνατό να υποπτευόμαστε την παρουσία λειομυώματος ήδη στο στάδιο μιας τακτικής γυναικολογικής εξέτασης: αποκαλύπτεται μια αύξηση στο μέγεθος της μήτρας, η οποία συχνά έχει ακανόνιστο σχήμα. Εάν εντοπιστούν αλλαγές στη φυσιολογική ανατομική δομή και θέση της μήτρας, ο γυναικολόγος θα προτείνει πρόσθετες διαγνωστικές διαδικασίες. Αυτά περιλαμβάνουν:
- Υπερηχογραφική σάρωση των πυελικών οργάνων (διακοιλιακά και διατραχηλικά). Αυτή είναι η πιο προσιτή και ενημερωτική διαγνωστική μέθοδος που σας επιτρέπει να προσδιορίσετε αξιόπιστα σημάδια ινομυωμάτων της μήτρας. Στην περίπτωση αυτή αξιολογείται η θέση και το μέγεθος των κόμβων, η δομή τους κ.λπ.
- Υστεροσκόπηση. Χρησιμοποιείται κυρίως για υποψία υποβλεννογόνιου εντοπισμού του όγκου. Σας επιτρέπει να προσδιορίσετε την ακριβή θέση της παθολογικής εστίας, τη δομή και το μέγεθος του όγκου. Σε ορισμένες περιπτώσεις (κόμβος στο "πόδι"), είναι επίσης δυνατή η ταυτόχρονη αφαίρεση του σχηματισμού.
- Λαπαροσκόπηση. Συνήθως πραγματοποιείται σε πολύπλοκες κλινικές περιπτώσεις και έχει ορισμένες ενδείξεις. Συχνότερα συνδυάζεται ταυτόχρονα με θεραπευτικά μέτρα.
- Απεικόνιση μαγνητικού συντονισμού. Χρησιμεύει ως προσθήκη στην υπερηχογραφική εξέταση ή για άτυπους εντοπισμούς κόμβων.
Επιπλέον, πραγματοποιούνται διάφορες γενικές κλινικές, βιοχημικές και ορμονικές μελέτες με στόχο την εκτίμηση της κατάστασης της γυναίκας και τη διάγνωση συνοδών παθολογικών καταστάσεων.
Αρχές θεραπείας και πρόληψης

Επί του παρόντος, υπάρχουν δύο κατευθύνσεις στη θεραπεία των ινομυωμάτων της μήτρας:
- Συντηρητική (ορμονοθεραπεία).
- Χειρουργικός.
Η χειρουργική θεραπεία των ινομυωμάτων δεν περιλαμβάνει πάντα την πλήρη αφαίρεση της μήτρας. Οι πιο πρόσφατες χειρουργικές τεχνικές έχουν αναπτυχθεί για την αφαίρεση μεμονωμένων κόμβων, τη σημαντική μείωση και επιβράδυνση της ανάπτυξής τους.
Η επιλογή μιας συγκεκριμένης μεθόδου θεραπείας είναι ατομική για κάθε γυναίκα με αυτή τη νόσο και εξαρτάται κυρίως από τη θέση και το μέγεθος των κόμβων, την παρουσία επιπλοκών και την επιθυμία του ασθενούς να διατηρήσει την αναπαραγωγική λειτουργία.
Δεν υπάρχει ειδική πρόληψη της νόσου, αφού ο μηχανισμός σχηματισμού όγκων δεν είναι αξιόπιστα γνωστός. Δεδομένης όμως της σημασίας της έγκαιρης διάγνωσης της νόσου στην επιτυχία της αντιμετώπισής της, η πιο σημαντική προληπτική κατεύθυνση είναι οι τακτικές επισκέψεις σε γυναικολόγο με δυναμική υπερηχογραφική εξέταση των πυελικών οργάνων. Η συνιστώμενη συχνότητα επισκέψεων σε γυναικολόγο σε περίπτωση απουσίας παραπόνων είναι μία φορά το χρόνο.
Συμπερασματικά, πρέπει να σημειωθεί ότι τα ινομυώματα της μήτρας δεν είναι τόσο «ακίνδυνη» ασθένεια. Μια μακρά ασυμπτωματική πορεία, μη ειδικά σημάδια αυτής της παθολογίας και η αγνόηση μιας γυναίκας των πρώιμων εκδηλώσεών της οδηγούν σε καθυστερημένη διάγνωση των ινομυωμάτων της μήτρας. Σε τέτοιες περιπτώσεις, η νόσος μπορεί να διαγνωστεί για πρώτη φορά ήδη στο στάδιο των επιπλοκών ή όταν ο όγκος είναι μεγάλος, ακολουθούμενη από χειρουργική αφαίρεση του οργάνου.
 Όταν εμφανίζονται τα πρώτα συμπτώματα της μήτρας, οι γυναίκες συχνά δεν ξέρουν τι να κάνουν· αντιμετωπίζονται με λαϊκές θεραπείες, αλλά αυτό μόνο επιδεινώνει την κατάσταση. Η ασθένεια εξελίσσεται και με την πάροδο του χρόνου, οι γιατροί εντοπίζουν έναν μεγάλο μυωματώδη κόμβο. Προτείνουν στη γυναίκα να αφαιρέσει τη μήτρα της. Δεν υπάρχει λόγος ανησυχίας, γιατί η χειρουργική επέμβαση μπορεί να αποφευχθεί όχι μόνο εάν υπάρχουν συμπτώματα ινομυωμάτων της μήτρας στα αρχικά στάδια της νόσου, αλλά και με προοδευτικούς όγκους.
Όταν εμφανίζονται τα πρώτα συμπτώματα της μήτρας, οι γυναίκες συχνά δεν ξέρουν τι να κάνουν· αντιμετωπίζονται με λαϊκές θεραπείες, αλλά αυτό μόνο επιδεινώνει την κατάσταση. Η ασθένεια εξελίσσεται και με την πάροδο του χρόνου, οι γιατροί εντοπίζουν έναν μεγάλο μυωματώδη κόμβο. Προτείνουν στη γυναίκα να αφαιρέσει τη μήτρα της. Δεν υπάρχει λόγος ανησυχίας, γιατί η χειρουργική επέμβαση μπορεί να αποφευχθεί όχι μόνο εάν υπάρχουν συμπτώματα ινομυωμάτων της μήτρας στα αρχικά στάδια της νόσου, αλλά και με προοδευτικούς όγκους.
Σημειώστε ότι αυτό το κείμενο συντάχθηκε χωρίς την υποστήριξη της ιστοσελίδας μας.
Επικοινωνήστε μαζί μας, οι καλύτεροι γιατροί. Είναι κορυφαίοι ειδικοί στον τομέα των καινοτόμων τεχνικών διατήρησης οργάνων για τη θεραπεία των ινομυωμάτων, συμπεριλαμβανομένου του εμβολισμού της μητριαίας αρτηρίας.
Εάν είναι απαραίτητο, μπορείτε να λάβετε επείγουσες συμβουλές. Μετά τον εμβολισμό της μητριαίας αρτηρίας, οι ασθενείς ξεχνούν τα συμπτώματα και τα σημάδια της νόσου. Η ποιότητα ζωής τους βελτιώνεται σημαντικά.
Ταξινόμηση των ινομυωμάτων της μήτρας
Οι γυναικολόγοι των κλινικών με τις οποίες συνεργαζόμαστε θεωρούν τα ινομυώματα της μήτρας ως απάντηση του γυναικείου σώματος στη δράση βλαπτικών παραγόντων, ο κυριότερος των οποίων είναι η έμμηνος ρύση. Κατά τη διάρκεια της εμμήνου ρύσεως, η μήτρα προετοιμάζεται για την επερχόμενη εγκυμοσύνη. Τα κύτταρα του μυϊκού στρώματός του αλλάζουν δομή και αυξάνονται σε μέγεθος. Μετά την έμμηνο ρύση, τα περισσότερα από αυτά επιστρέφουν στην αρχική τους κατάσταση. Η δομή ορισμένων μυοκυττάρων μπορεί να μην αλλάξει. Σε αυτή την κατάσταση περνούν στον επόμενο κύκλο και αρχίζουν να διαιρούνται. Έτσι αναπτύσσονται τα ινομυώματα.
Ανάλογα με τη δομή του νεοπλάσματος, διακρίνονται οι ακόλουθοι τύποι ινομυωμάτων:
- λειομύωμα – κυριαρχούν οι λείες μυϊκές ίνες.
- ραβδομύωμα - περιέχει μεγάλη ποσότητα ραβδωτού μυϊκού ιστού.
- ινομυώματα - αποτελείται από μεγάλη ποσότητα συνδετικού ιστού.
- αγγειομύωμα - υπάρχουν πολλά αιμοφόρα αγγεία στον μυοματώδη κόμβο.
Τα κυτταρικά ινομυώματα χαρακτηρίζονται από επικράτηση λείου μυϊκού ιστού. Τα στοιχεία των κυττάρων του συνδετικού ιστού αντιπροσωπεύονται σε μικρότερες ποσότητες. Η ανάπτυξη των κυτταρικών ινομυωμάτων συμβαίνει με αργό ρυθμό και δεν υπάρχουν άτυπες κυτταρικές αλλαγές. Τα σημάδια των «περίεργων» ινομυωμάτων είναι τα εξής: δυστροφικές αλλαγές στον ιστό σχηματισμού, απουσία κυτταρικής ατυπίας και διάχυτη βλάστηση. Αναπτύσσεται σε μεγάλο χρονικό διάστημα και έχει μεγάλο χρόνο ανάπτυξης. Το μέγεθος των αιμορραγικών ή αποπληκτικών ινομυωμάτων αυξάνεται κατά τη λήψη ορμονικών αντισυλληπτικών, κατά τη διάρκεια της εγκυμοσύνης και μετά τη γέννηση ενός παιδιού. Χαρακτηρίζεται από οίδημα και αιμορραγίες.
Ανάλογα με τον αριθμό των κόμβων, τα ινομυώματα της μήτρας μπορεί να είναι απλά ή πολλαπλά. Τα μεμονωμένα ινομυώματα είναι σπάνια. Πιο συχνά, αρκετοί μικρότεροι σχηματισμοί αναπτύσσονται κοντά στον κύριο κόμβο μεγάλου μεγέθους. Ανάλογα με τη θέση των κόμβων στη μήτρα, διακρίνονται οι ακόλουθοι τύποι ινομυωμάτων:
- υποορώδης - σχηματίζεται κάτω από την ορώδη μεμβράνη του οργάνου.
- υποβλεννογόνος – εντοπισμένος κάτω από τη βλεννογόνο μεμβράνη της μήτρας:
- ενδομυϊκή ή ενδομυϊκή – βρίσκεται στο μυομήτριο.
Ανάλογα με τον βαθμό παραμόρφωσης της κοιλότητας της μήτρας, οι γυναικολόγοι διακρίνουν τους ακόλουθους τύπους υποβλεννογόνων ινομυωμάτων:
- Τύπος 0 - ο σχηματισμός ινομυωμάτων βρίσκεται πλήρως κάτω από τη βλεννογόνο μεμβράνη, δεν αναπτύσσεται στο μυϊκό στρώμα της μήτρας.
- Τύπος Ι - λιγότερο από το ήμισυ του κόμβου διεισδύει στο μυομήτριο.
- Τύπος II - περισσότερο από το 50% του κόμβου βρίσκεται στο μυϊκό στρώμα της μήτρας.
- Τύπος ΙΙΙ – δεν υπάρχει μυομήτριο στρώμα μεταξύ της βλεννογόνου μεμβράνης και των ιστών του σχηματισμού ινομυωμάτων.
Υπάρχουν 3 τύποι υποορωδών ινομυωμάτων. Με μηδενικό τύπο όγκου, ο μίσχος κόμβος βρίσκεται πλήρως στην κοιλιακή κοιλότητα. Ο πρώτος τύπος υποορώδους μυώματος χαρακτηρίζεται από την παρουσία κόμβων κυρίως στην κοιλιακή κοιλότητα. Λιγότερο από το 50% του κόμβου αναπτύσσεται στο μυομήτριο. Ο δεύτερος τύπος υποορωδών ινομυωμάτων χαρακτηρίζεται από τον εντοπισμό περισσότερων από το ήμισυ του σχηματισμού μέσα στο μυομήτριο.
Τις περισσότερες φορές, τα ινομυώματα εντοπίζονται στο σώμα της μήτρας. Με τα αυχενικά ινομυώματα, ο σχηματισμός αυξάνεται προς τον κόλπο. Οι άτυπες μορφές περιλαμβάνουν τα ακόλουθα ινομυώματα:
- επιπεριτοναϊκή?
- παρατράχηλος?
- οπισθοτραχηλική?
- διασυνδεσμικός?
- προτραχηλική?
- οπισθοπεριτοναϊκός.
Οι γιατροί συχνά καθορίζουν το μέγεθος των ινομυωμάτων από το βαθμό μεγέθυνσης της μήτρας ανάλογα με το στάδιο της εγκυμοσύνης. Οι γυναικολόγοι στις κλινικές μας πιστεύουν ότι αυτός ο δείκτης δεν είναι αρκετά ενημερωτικός για να επιλέξει μια μέθοδο θεραπείας. Καθορίζουμε το μέγεθος των μυοματωδών κόμβων με βάση τα αποτελέσματα της υπερηχογραφικής εξέτασης. Οι γιατροί των γυναικολογικών μας κλινικών, ανάλογα με τη διάμετρο των κόμβων, διακρίνουν τους ακόλουθους τύπους ινομυωμάτων:
- μικρό, μεγαλύτερο από 1,5-2 cm.
- μεσαίο - έως 4-6.
- μεγάλοι ινομυωματικοί κόμβοι, με διάμετρο 6 cm και άνω.
Τα συμπτώματα των ινομυωμάτων της μήτρας στα αρχικά στάδια της νόσου απουσιάζουν ή είναι ήπια. Αυτό είναι ένα ασυμπτωματικό ινομύωμα. Εάν υπάρχει κλινική εικόνα της νόσου, οι γιατροί αποκαλούν τα ινομυώματα συμπτωματικά.
Τα πρώτα σημάδια των ινομυωμάτων
Στα αρχικά στάδια της νόσου, τα περισσότερα ινομυώματα της μήτρας δεν παρουσιάζουν κανένα σύμπτωμα. Τα πρώτα σημάδια μιας παθολογικής διαδικασίας ανιχνεύονται κατά την υπερηχογραφική εξέταση των πυελικών οργάνων, η οποία πραγματοποιείται όταν ο ασθενής συμβουλεύεται για άλλη παθολογία. Στις μέρες μας, η ηλικία των γυναικών που διαγιγνώσκονται με συμπτώματα της μήτρας στα αρχικά στάδια της νόσου έχει μειωθεί σημαντικά. Ήδη σε ηλικία 20-25 ετών, μπορεί να εμφανιστούν σημάδια παρουσίας νεοπλάσματος. Για το λόγο αυτό, συνιστούμε κάθε γυναίκα να εξετάζεται τακτικά (τουλάχιστον μία φορά το χρόνο) από ειδικό. Οι γυναικολόγοι των κλινικών με τις οποίες συνεργαζόμαστε πραγματοποιούν έγκαιρη διάγνωση και θεραπεία, η οποία συμβάλλει στη διατήρηση της υγείας της γυναίκας με τις πιο ήπιες μεθόδους.
Επικοινωνήστε μαζί μας εάν εμφανιστούν τα ακόλουθα πρώτα στάδια της νόσου:
- ασυνήθιστη πορεία της εμμήνου ρύσεως (διάρκεια μεγαλύτερη από 8 ημέρες, πόνος, εμφάνιση θρόμβων αίματος).
- πόνος στην περιοχή της πυέλου?
- η εμφάνιση μιας αίσθησης πίεσης και βάρους στην περιοχή της πυέλου.
- πόνος στην πλάτη και τα πόδια?
- πόνος κατά τη σεξουαλική επαφή.
Καθώς η νόσος εξελίσσεται, εμφανίζεται συμπίεση της ουροδόχου κύστης, η ούρηση γίνεται πιο συχνή και το μέγεθος της κοιλιάς αυξάνεται. Όταν τα έντερα συμπιέζονται, εμφανίζεται δυσκοιλιότητα.
Η παρουσία ενός ή δύο συμπτωμάτων ινομυωμάτων της μήτρας στα αρχικά στάδια είναι ένας λόγος για να συμβουλευτείτε γιατρό. Ένας γυναικολόγος εκτελεί μια αμφίχειρη εξέταση ενός ασθενούς. Για την αξιολόγηση της συνολικής υγείας σας και την ανάπτυξη της σωστής θεραπευτικής στρατηγικής, συνταγογραφείται η ακόλουθη εξέταση:
- υπερηχογραφική εξέταση των πυελικών οργάνων με χρήση διακολπικών και διακοιλιακών αισθητήρων.
- Υστεροσκόπηση?
- Η/Υ και μαγνητική τομογραφία·
- κολπικό επίχρισμα?
- εξέταση αίματος για τον προσδιορισμό του επιπέδου και της αναλογίας των ορμονών.
- προσδιορισμός της συγκέντρωσης καρκινικών δεικτών στο αίμα.
Τα πρώτα υπερηχογραφικά σημάδια των ινομυωμάτων
Η υπερηχογραφική εξέταση των πυελικών οργάνων μας επιτρέπει να αναγνωρίσουμε υπερηχογραφικά συμπτώματα ινομυωμάτων της μήτρας στα αρχικά στάδια της νόσου. Τις περισσότερες φορές, οι γιατροί εντοπίζουν τα ακόλουθα ηχογραφικά σημάδια των ινομυωμάτων της μήτρας:
- η παρουσία εστιών μειωμένης ηχογένειας (είναι σημάδια ηχούς μικρών ινομυωμάτων ή ένδειξη εκφυλισμού μυοματωδών κόμβων λόγω της εναπόθεσης ασβεστίου σε αυτά).
- σημαντική αύξηση του μεγέθους της μήτρας και εμφάνιση αρκετών ζωνών με μειωμένη ηχογένεια.
- σημεία της διάχυτης οζώδους μορφής της νόσου.
Οι γιατροί στις κλινικές θεραπείας ινομυωμάτων μας διενεργούν δυναμικές εξετάσεις ασθενών για τους οποίους υπάρχουν υποψίες ότι έχουν ινομυώματα. Παρακολουθούν τις αλλαγές στο μέγεθος των σχηματισμών στη μήτρα και τον ρυθμό ανάπτυξής τους. Τα ινομυώματα στα αρχικά στάδια της νόσου μπορούν να αντιμετωπιστούν, γεγονός που επιτρέπει στη γυναίκα να σώσει το κύριο όργανο του αναπαραγωγικού συστήματος. Για το λόγο αυτό, σας συνιστούμε να μην αναβάλλετε να πάτε στο γιατρό για μεγάλο χρονικό διάστημα. Εάν τα πρώτα συμπτώματα των ινομυωμάτων εμφανιστούν στα αρχικά στάδια της νόσου, εξετάστε αμέσως τους γιατρούς μας.
Συντηρητική αντιμετώπιση των ινομυωμάτων της μήτρας
Εάν τα συμπτώματα των ινομυωμάτων της μήτρας εμφανιστούν στα αρχικά στάδια της νόσου, οι γυναικολόγοι πραγματοποιούν συντηρητική θεραπεία. Οι γυναικολόγοι πιστεύουν ότι η φαρμακευτική θεραπεία πρέπει να πραγματοποιείται στις ακόλουθες περιπτώσεις:
- την αναπαραγωγική ηλικία του ασθενούς·
- εντόπιση των ινομυωμάτων μεταξύ των μυών των μυών.
- μικρό μέγεθος της μήτρας αλλοιωμένο από το νεόπλασμα.
- καμία αλλαγή στο σχήμα του γυναικείου αναπαραγωγικού οργάνου.
Με την παρουσία μικρών κόμβων που δεν αυξάνονται σε μέγεθος, συνταγογραφούνται μονοφασικά ορμονικά φάρμακα (Nemestran, Norkolut, Primolut-Nor). Οι ορμόνες χρησιμοποιούνται συχνά πριν από τη χειρουργική επέμβαση για την αφαίρεση ινομυωμάτων. Τα φάρμακα σταματούν την ανάπτυξη των ινομυωμάτων, μειώνουν τον κίνδυνο μεγάλης απώλειας αίματος και μετεγχειρητικών επιπλοκών.
Για τη θεραπεία των ινομυωμάτων, χρησιμοποιούνται αγωνιστές ορμόνης απελευθέρωσης γοναδοτροπίνης:
- Buserelin;
- zoladex;
- διφερελίνη.
Μειώνουν το μέγεθος του παθολογικού σχηματισμού, αλλά έχουν προσωρινό αποτέλεσμα. Όλα τα φάρμακα αυτής της ομάδας έχουν σημαντικές παρενέργειες. Μετά τη διακοπή των φαρμάκων, η ανάπτυξη των ινομυωμάτων ξαναρχίζει.
Οι ελάχιστα επεμβατικές μέθοδοι θεραπείας της νόσου περιλαμβάνουν την αφαίρεση ινομυωμάτων με λέιζερ. Η επέμβαση δεν συνοδεύεται από απώλεια αίματος ή πόνο, αλλά ο γιατρός έχει τη δυνατότητα να αφαιρεί μόνο ορατούς κόμβους. Με την πάροδο του χρόνου, νέοι ογκώδεις σχηματισμοί αρχίζουν να αναπτύσσονται από τα βασικά στοιχεία των ινομυωμάτων.
Χειρουργική αντιμετώπιση ινομυωμάτων
Εάν μια γυναίκα έχει συμπτώματα ινομυωμάτων της μήτρας στα αρχικά στάδια της παθολογικής διαδικασίας, η κατάλυση ινομυωμάτων FUS χρησιμοποιείται με επιτυχία για τη θεραπεία των ινομυωμάτων. Η διαδικασία πραγματοποιείται υπό τον έλεγχο αξονικής τομογραφίας. Τα υπερηχητικά κύματα επηρεάζουν άμεσα το ινομύωμα, προκαλώντας ιστική νέκρωση του κόμβου. Η επέμβαση αυτή γίνεται παρουσία μυοματωδών κόμβων μεγέθους μικρότερου από 3 cm και παρουσίας συμπτωμάτων ινομυωμάτων της μήτρας στα αρχικά στάδια. Δεν μπορεί να πραγματοποιηθεί εάν ο όγκος είναι βαθύς ή ο κόμβος βρίσκεται στην αυχενική περιοχή. Η διαδικασία αντενδείκνυται εάν η διάμετρος του σχηματισμού είναι μεγαλύτερη από 10 cm, η απόσταση μεταξύ του ινομυώματος και του δέρματος είναι μεγαλύτερη από 12 cm και υπάρχουν εντερικοί βρόχοι ή ουλές στη διαδρομή της δέσμης. Μην κάνετε κατάλυση FUS κατά τη διάρκεια της εγκυμοσύνης και εάν υπάρχουν περισσότεροι από 6 κόμβοι.
Οι περισσότεροι γυναικολόγοι πιστεύουν ότι οι απόλυτες ενδείξεις για τη χειρουργική αντιμετώπιση των ινομυωμάτων είναι η ταχεία ανάπτυξη των ινομυωμάτων και η παθολογική αιμορραγία. Η χειρουργική επέμβαση γίνεται επίσης εάν ο όγκος του ινομυώματος έχει αυξήσει το μέγεθος της μήτρας για περισσότερες από 15 εβδομάδες εγκυμοσύνης ή εάν είναι μικρότερος, αλλά συμπιέζει τα παρακείμενα εσωτερικά όργανα και επιδεινώνει την ποιότητα ζωής.
Οι γιατροί των κλινικών μας είναι της άποψης ότι οι ενδείξεις για χειρουργική αντιμετώπιση των ινομυωμάτων έχουν διευρυνθεί αδικαιολόγητα. Οι ενδαγγειακοί χειρουργοί μας πραγματοποιούν με επιτυχία εμβολισμό μητριαίας αρτηρίας τόσο με την παρουσία συμπτωμάτων ινομυωμάτων της μήτρας στα αρχικά στάδια της νόσου, όσο και σε περιπτώσεις προχωρημένων ινομυωμάτων. Εάν μετά τη διαδικασία δεν εξαφανιστούν εντελώς όλοι οι σχηματισμοί μυώματος, οι κόμβοι που έχουν μειωθεί σε διάμετρο αφαιρούνται από χειρουργούς λαπαροσκοπικά σε τεχνικά πιο ευνοϊκές συνθήκες.
Για πολλά χρόνια, οι γιατροί πίστευαν ότι τα ινομυώματα ήταν καλοήθεις όγκοι που μπορούσαν να εξελιχθούν σε κακοήθεις όγκους. Επιδεικνύοντας υπερβολική ογκολογική εγρήγορση, αφαίρεσαν το κύριο αναπαραγωγικό όργανο της γυναίκας. Τα αποτελέσματα επιστημονικών μελετών που πραγματοποιήθηκαν στις κλινικές μας για τη θεραπεία ινομυωμάτων υποδεικνύουν ότι τα άτυπα κύτταρα σε ινομυώματα δεν εμφανίζονται συχνότερα από ό,τι σε υγιή ιστό της μήτρας, επομένως στις περισσότερες περιπτώσεις της νόσου, η αφαίρεση της μήτρας μπορεί να αποφευχθεί.
Η μυομεκτομή είναι μια επέμβαση διατήρησης οργάνων κατά την οποία οι χειρουργοί αφαιρούν τα ινομυώματα της μήτρας. Η χειρουργική επέμβαση γίνεται λαπαροσκοπικά, λαπαροτομικά ή υστεροσκοπικά. Μετά την ανατομή του πρόσθιου κοιλιακού τοιχώματος, σχηματίζονται ουλές στο δέρμα, οι οποίες στο μέλλον δημιουργούν αισθητικό πρόβλημα. Η λαπαροτομική μυομεκτομή είναι μια δύσκολη επέμβαση που συχνά συνοδεύεται από απώλεια αίματος. Συχνά εμφανίζονται επιπλοκές μετά από υστερεκτομή.
Κατά τη διάρκεια μιας λαπαροσκοπικής μυομεκτομής, ο χειρουργός εισάγει εργαλεία στην κοιλιακή κοιλότητα μέσω μικρών τομών στο μπροστινό τοίχωμα της κοιλιάς. Αφαιρεί κόμβους υπό τον έλεγχο μιας εικόνας του χειρουργικού πεδίου που εμφανίζεται στην οθόνη. Κατά τη διάρκεια της επέμβασης, υπάρχει κίνδυνος τραυματισμού των αγγείων της κοιλιακής κοιλότητας ή των εσωτερικών οργάνων. Σε αυτή την περίπτωση, για να σωθεί η ζωή της ασθενούς, ο χειρουργός αναγκάζεται να πραγματοποιήσει λαπαροτομική προσέγγιση και να αφαιρέσει τη μήτρα.
Μετά τη μυομεκτομή, σχηματίζονται ουλές στη μήτρα. Μπορούν να προκαλέσουν παθολογίες εγκυμοσύνης ή ρήξη της μήτρας κατά τον τοκετό. Σε ασθενείς για τους οποίους οι χειρουργοί μας κάνουν εμβολισμό μητριαίας αρτηρίας, η δομή της μήτρας δεν διαταράσσεται, η εγκυμοσύνη και ο τοκετός προχωρούν χωρίς επιπλοκές. Οι γυναίκες γεννούν μέσω του κολπικού καναλιού τοκετού. Δεν χρειάζονται καισαρική τομή ή μαιευτικά βοηθήματα.
Η ουσία της μεθόδου εμβολισμού της μητριαίας αρτηρίας είναι να φράξει τα αγγεία που τροφοδοτούν το ινομύωμα. Σε αυτή την περίπτωση, οι ινομυωματικοί κόμβοι μειώνονται σε μέγεθος ή υφίστανται εντελώς αντίστροφη ανάπτυξη. Κατά τη διάρκεια της επέμβασης, ο ενδαγγειακός χειρουργός κάνει παρακέντηση στη μηριαία αρτηρία. Εγχέει μια σκληρυντική ουσία μέσω ενός λεπτού καθετήρα στα αγγεία που τροφοδοτούν τον κόμβο. Τα μικροσωματίδια (έμπολα) μπλοκάρουν τον αυλό των αρτηριών μέσω των οποίων το ινομύωμα λαμβάνει θρεπτικά συστατικά και οξυγόνο. Με την πάροδο του χρόνου, τα ινομυώματα αντικαθίστανται από συνδετικό ιστό, μειώνονται σε μέγεθος ή εξαφανίζονται.
Η διαδικασία είναι απολύτως ασφαλής, αφού τα σωματίδια που φράζουν τις ινομυώδεις αρτηρίες δεν διαπερνούν τα αγγεία που τροφοδοτούν υγιείς περιοχές της μήτρας. Η μετεγχειρητική περίοδος διαρκεί 1 ημέρα. Μετά από αυτό, ο ασθενής αποστέλλεται στο σπίτι από την κλινική. Το πλεονέκτημα αυτής της μεθόδου θεραπείας παρουσία συμπτωμάτων ινομυωμάτων της μήτρας στα αρχικά στάδια είναι ότι δεν υπάρχει κίνδυνος υποτροπής της νόσου. Μετά τον εμβολισμό των μητριαίων αρτηριών, τα συμπτώματα της νόσου της γυναίκας εξαφανίζονται, η λίμπιντο και η αναπαραγωγική λειτουργία αποκαθίστανται.
Βιβλιογραφία
- Bobrov B.Yu. Μαιευτική και γυναικολογία / Bobrov B.Yu., Alieva, A.A. - No. 5, 2004.-68 p.
- Mikhalevich S.I. Υπερνίκηση της υπογονιμότητας. Κλινική, διάγνωση, θεραπεία. / Mikhalevich S.I. - Μινσκ: Ιατρική - 2002 – 234 σελ.
- Kustarov V.N. Ινομυώματα μήτρας / Kustarov V.N., Linde V.A., Aganezova N.V. - SPb.: Ειδικό. Lit -2001- 360 p.
 Τα ινομυώματα της μήτρας είναι ένα καλοήθη ορμονοεξαρτώμενο νεόπλασμα που αναπτύσσεται από το μυϊκό στρώμα της μήτρας. Η ανάπτυξη ινομυωμάτων, κατά κανόνα, συμβαίνει λόγω παραβίασης της διαίρεσης ενός κυττάρου του στρώματος λείου μυός της μήτρας - του μυομητρίου. Ως αποτέλεσμα μιας αργής διαδικασίας, σχηματίζεται ένας κόμβος - ένα ινομύωμα. Αυτή η παθολογία εντοπίζεται κατά μέσο όρο στο 80% των γυναικών, αλλά μόνο το 30-40% των γυναικών ηλικίας 30-35 ετών έχουν κλινικά εκδηλωμένα ινομυώματα της μήτρας.
Τα ινομυώματα της μήτρας είναι ένα καλοήθη ορμονοεξαρτώμενο νεόπλασμα που αναπτύσσεται από το μυϊκό στρώμα της μήτρας. Η ανάπτυξη ινομυωμάτων, κατά κανόνα, συμβαίνει λόγω παραβίασης της διαίρεσης ενός κυττάρου του στρώματος λείου μυός της μήτρας - του μυομητρίου. Ως αποτέλεσμα μιας αργής διαδικασίας, σχηματίζεται ένας κόμβος - ένα ινομύωμα. Αυτή η παθολογία εντοπίζεται κατά μέσο όρο στο 80% των γυναικών, αλλά μόνο το 30-40% των γυναικών ηλικίας 30-35 ετών έχουν κλινικά εκδηλωμένα ινομυώματα της μήτρας.
Σημειώστε ότι αυτό το κείμενο συντάχθηκε χωρίς την υποστήριξη της ιστοσελίδας μας.
Στον ιστότοπό μας μπορείτε να εξοικειωθείτε με μια ποικιλία πληροφοριών σχετικά με τη διάγνωση και τη θεραπεία των ινομυωμάτων και να λάβετε συμβουλές από το συμβούλιο εμπειρογνωμόνων του ιστότοπου οποιαδήποτε στιγμή σας βολεύει.
Τύποι ινομυωμάτων ανάλογα με τη θέση τους:
- Ενδοτοιχωματικό – βρίσκεται στο πάχος του ενδομητρίου.
- Υποορώδης - βρίσκεται στο εξωτερικό (ορώδη) στρώμα του τοιχώματος της μήτρας και μεγαλώνει στην κοιλιακή κοιλότητα.
- Υποβλεννογόνιο – βρίσκεται στο εσωτερικό στρώμα του τοιχώματος της μήτρας (υποβλεννογόνιο), αναπτύσσεται στην κοιλότητα της μήτρας.
- Αυχενικά ινομυώματα της μήτρας - αναπτύσσονται στο κολπικό τμήμα του τραχήλου της μήτρας.
- Ενδοσυνδεσμική - βρίσκεται μεταξύ των πλατιών συνδέσμων της μήτρας.
Πώς να αναγνωρίσετε μόνοι σας τα ινομυώματα της μήτρας
Πώς να αναγνωρίσετε τα ινομυώματα της μήτρας στο σπίτι; Η απάντηση σε αυτό το ερώτημα είναι δύσκολη, αφού η ασθένεια αυτή είναι ασυμπτωματική στο 50-60% των ασθενών. Η κλινική εικόνα των ινομυωμάτων της μήτρας στις περισσότερες περιπτώσεις είναι θολή και μη ειδική, ανάλογα με την ηλικία της γυναίκας, την πορεία της παθολογικής διαδικασίας και το μέγεθος του όγκου.
Συμπτώματα που μπορούν να σας βοηθήσουν να αναγνωρίσετε τα ινομυώματα της μήτρας στο σπίτι:
- αιμορραγία – βαριές και παρατεταμένες περίοδοι. Η ένταση της αιμορραγίας εξαρτάται από τη θέση του κόμβου στη μυϊκή στοιβάδα του τοιχώματος της μήτρας (υποβλεννογόνια, υποορώδη, ενδομυϊκά κ.λπ.) Αιματηρές εκκρίσεις μπορεί να εμφανιστούν στη μέση του εμμηνορροϊκού κύκλου.
- Πόνος – χρόνιος θαμπός, γκρίνια, πυελικός πόνος στην κάτω κοιλιακή χώρα. Εντείνονται κατά την έμμηνο ρύση και μπορούν επίσης να εμφανιστούν κατά τη σεξουαλική επαφή. Η εμφάνιση οξέος και κράμπου πόνου υποδηλώνει συστροφή του μίσχου του ινομυώματος ή υποσιτισμό στον κόμβο.
- Αύξηση της κοιλιακής περιφέρειας - οι κόμβοι προκαλούν συμπίεση των γειτονικών πυελικών οργάνων (κύστη, ορθό), με αποτέλεσμα δυσκοιλιότητα, συχνή ούρηση ή κατακράτηση ούρων, πόνο στην οσφυϊκή μοίρα της σπονδυλικής στήλης.
- Οίδημα των μαστικών αδένων - σχετίζεται με παραβίαση της αναπαραγωγικής λειτουργίας μιας γυναίκας, αύξηση του επιπέδου των οιστρογόνων στο αίμα.
- Υπογονιμότητα - λόγω παραβίασης της ακεραιότητας του ενδομητρίου (το εσωτερικό στρώμα του τοιχώματος της μήτρας), η διαδικασία στερέωσης του γονιμοποιημένου ωαρίου στη μήτρα δεν συμβαίνει
- Αναιμία – έχει μια χρόνια μορφή λόγω συνεχούς αιμορραγίας και μειωμένης αιμοσφαιρίνης στο αίμα. Το δέρμα των γυναικών γίνεται χλωμό, αισθάνονται αδυναμία, πονοκέφαλο και μειωμένη συγκέντρωση.
Αφού ανακαλύψετε αυτά τα συμπτώματα, θα πρέπει να επισκεφτείτε έναν γυναικολόγο ή να το προμηθευτείτε από κορυφαίους ειδικούς σε αυτόν τον τομέα για πλήρη κλινική και εργαστηριακή διάγνωση και επιλογή ατομικής θεραπείας. Χρησιμοποιώντας τα ΗΑΕ, μια νέα, επαναστατική μέθοδο αντιμετώπισης των ινομυωμάτων της μήτρας με βάση την Ευρωπαϊκή Κλινική, οι ειδικοί μας έχουν κερδίσει την αναγνώριση και την εμπιστοσύνη πολλών γυναικών που απευθύνθηκαν σε αυτούς για βοήθεια.
Ινομυώματα μήτρας στην μετεμμηνόπαυση
Κατά τη μετεμμηνοπαυσιακή περίοδο, μια γυναίκα βιώνει μείωση της παραγωγής όλων των ορμονών του φύλου, η οποία οδηγεί στη «σταθεροποίηση» της ανάπτυξης των ινομυωμάτων και τη διακοπή όλων των συμπτωμάτων. Η αιμορραγία κατά τη διάρκεια αυτής της περιόδου, με τη σειρά της, μπορεί να χρησιμεύσει ως κακός προγνωστικός παράγοντας για την υγεία της γυναίκας. Η ανίχνευση όγκου της μήτρας στο υπερηχογράφημα στο 90% των περιπτώσεων υποδηλώνει σάρκωμα (κακοήθης όγκος).
Ινομυώματα κατά τη διάρκεια της εγκυμοσύνης
Η εμφάνιση των ινομυωμάτων της μήτρας κατά τη διάρκεια της εγκυμοσύνης διευκολύνεται από μια ορμονική ανισορροπία στο σώμα μιας νεαρής μητέρας. Η παρουσία ινομυωμάτων αυξάνει τη συσταλτικότητα της μήτρας και στο 67% των περιπτώσεων οδηγεί σε αποβολές, αυθόρμητες αποβολές και πρόωρους τοκετούς.
Επηρεάζει αρνητικά την ανάπτυξη και την ανάπτυξη του μωρού, πιέζοντας τα αιμοφόρα αγγεία του πλακούντα, σταματώντας έτσι την παροχή θρεπτικών ουσιών και οξυγόνου στο έμβρυο.
Λαμβάνοντας υπόψη όλα τα παραπάνω, μια έγκαιρη επίσκεψη στην προγεννητική κλινική, η εγγραφή και η συνεχής παρακολούθηση μπορούν να σώσουν άμεσα τη ζωή σας και τη ζωή του παιδιού σας.
Ινομυώματα κατά την εφηβεία
Κατά την εφηβεία, ένα κορίτσι βιώνει μια τεράστια ορμονική έκρηξη στο σώμα της, η οποία επηρεάζει όχι μόνο τις ορμόνες του αναπαραγωγικού συστήματος, αλλά και τον θυρεοειδή αδένα, τα επινεφρίδια κ.λπ.
Παρά τη χαμηλή συχνότητα εμφάνισης ινομυωμάτων σε αυτή την ηλικία, κάθε γονέας θα πρέπει να είναι σε εγρήγορση για αιματηρές, έντονες εκκρίσεις που διαρκεί περισσότερο από μια εβδομάδα, πόνο στην κάτω κοιλιακή χώρα που δεν σχετίζεται με τον εμμηνορροϊκό κύκλο.
Κλινικό πρωτόκολλο: ινομυώματα μήτρας - διάγνωση και θεραπεία
Στον 21ο αιώνα, χάρη στις νέες επιστημονικές ανακαλύψεις και τις σύγχρονες τεχνολογίες
και η κατάλληλη εκπαίδευση ειδικών, οι τακτικές διάγνωσης και θεραπείας για τα ινομυώματα της μήτρας έχουν γίνει πιο προσιτές και υψηλής ποιότητας.
Το κύριο αρχικό βήμα για τη διάγνωση των ινομυωμάτων της μήτρας είναι να κλείσετε ραντεβού με έναν γυναικολόγο, ο οποίος στη συνέχεια θα σας συνταγογραφήσει ορισμένες εργαστηριακές και οργανικές εξετάσεις.
Εξέταση από γυναικολόγο
Η εξέταση από γυναικολόγο αποτελείται από προφορική συνέντευξη (λήψη ιστορικού) και απευθείας εξέταση σε γυναικολογική καρέκλα. Κατά τη διάρκεια της εξέτασης, ο γυναικολόγος σας ρωτά για:
- η πορεία του εμμηνορροϊκού κύκλου (σε ποια ηλικία ξεκίνησε η πρώτη εμμηνόρροια, η φύση της αιμορραγίας, η κανονικότητα, η παρουσία πόνου).
- παρουσία χρόνιων ασθενειών (σακχαρώδης διαβήτης, αρτηριακή υπέρταση).
- παρουσία μολυσματικών ασθενειών (ΣΜΝ).
- χειρουργικές επεμβάσεις (λαπαροσκόπηση, σκωληκοειδεκτομή).
Κατά τη διάρκεια μιας αμφίχειρης εξέτασης σε μια καρέκλα, ο γυναικολόγος καθορίζει το μέγεθος της μήτρας, τους μυωματώδεις κόμβους και τη θέση τους και μετρά το μέγεθος των ινομυωμάτων σύμφωνα με τις εβδομάδες της εγκυμοσύνης. Μια σειρά εργαστηριακών εξετάσεων συνταγογραφείται για τον προσδιορισμό του επιπέδου της αιμοσφαιρίνης και του σιδήρου στο αίμα για τη διάγνωση της αναιμίας.
Υπερηχογράφημα των πυελικών οργάνων
Το υπερηχογράφημα των πυελικών οργάνων χωρίζεται σε τύπους:
- διακολπική (μέσω του κόλπου), που χρησιμοποιείται ευρέως για την πρωτογενή διάγνωση και παρακολούθηση.
- διακοιλιακό (μέσω του κοιλιακού τοιχώματος, με την προϋπόθεση ότι υπάρχει πλήρης κύστη).
- διορθικό (μέσω του ορθού). Αυτή η μέθοδος χρησιμοποιείται για εφήβους και γυναίκες με μεγάλη απώλεια αίματος κατά την έμμηνο ρύση.
- Η υδροηχογραφία είναι μια υπερηχογραφική σάρωση της μήτρας, στην οποία ένας αισθητήρας εισάγεται στην ίδια τη μήτρα μαζί με αλατούχο διάλυμα. Η ευαισθησία αυτής της μεθόδου για τη διάγνωση των ινομυωμάτων της μήτρας είναι 100%.
Σε μια οθόνη υπερήχων, τα ινομυώματα της μήτρας εμφανίζονται ως στρογγυλεμένες περιοχές, σαφώς ορατές στο φόντο του υγιούς ιστού. Χρησιμοποιώντας αυτή τη μέθοδο, μπορείτε να λάβετε πληροφορίες σχετικά με το μέγεθος του μυωματώδους κόμβου, τη δομή και τη θέση του και την παρουσία ενός μίσχου. Η μελέτη πραγματοποιείται στην πρώτη φάση του εμμηνορροϊκού κύκλου.
Dopplerography
Το υπερηχογράφημα Doppler όχι μόνο βοηθά στην εκτίμηση της ροής του αίματος στους μυωματώδεις κόμβους, αλλά χρησιμεύει επίσης στην αξιολόγηση της αποτελεσματικότητας του εμβολισμού της μητριαίας αρτηρίας.
Υστεροσκόπηση
Το «χρυσό πρότυπο» για τη διάγνωση των ινομυωμάτων της μήτρας, ιδιαίτερα των υποβλεννογόνων κόμβων, είναι η υστεροσκόπηση, η οποία αξιολογεί τον τύπο, το μέγεθος του κόμβου και τη θέση του. Η τεχνολογία περιλαμβάνει την εισαγωγή ενός λεπτού σωλήνα (υστεροσκόπιο) μέσω της φυσικής γεννητικής οδού στην κοιλότητα της μήτρας. Η όλη διαδικασία γίνεται με γενική αναισθησία και είναι απολύτως ανώδυνη. Με τη βοήθεια της υστεροσκόπησης είναι δυνατή η αφαίρεση των διαγνωσμένων ινομυωμάτων.
MRI
Η μαγνητική τομογραφία χρησιμοποιείται όταν τα δεδομένα υπερήχων είναι αμφισβητήσιμα ή για να διευκρινιστεί με μεγαλύτερη ακρίβεια η θέση των ινομυωμάτων, προκειμένου να διατηρηθεί η ακεραιότητα των κοντινών πυελικών οργάνων και η αναπαραγωγική λειτουργία του σώματος. Η διαγνωστική ευαισθησία χωρίς σκιαγραφικό είναι 67%, με αντίθεση – 98%.
Οι ειδικοί μπορούν να δουν ένα νεόπλασμα με διάμετρο 5-4 mm. Έχουν στρογγυλό σχήμα και σαφή όρια.
Λαπαροσκόπηση
Η λαπαροσκόπηση χρησιμοποιείται σπάνια για τη διάγνωση των ινομυωμάτων της μήτρας, πιο συχνά για διαφορική διάγνωση. Πρόκειται για μια ελάχιστα επεμβατική χειρουργική επέμβαση. Χρησιμοποιώντας ειδικά λαπαροσκοπικά όργανα, ο γυναικολόγος αξιολογεί το μέγεθος, τον εντοπισμό των ινομυωμάτων και τη συμμετοχή άλλων οργάνων στη διαδικασία, ενώ μπορεί επίσης να αφαιρέσει τον όγκο. Η όλη διαδικασία πραγματοποιείται υπό γενική αναισθησία με διασωλήνωση τραχείας.
Η σωστή διάγνωση και η σωστή επιλογή μιας ή άλλης μεθόδου ενόργανης έρευνας ευθύνονται για τα 2/3 της επιτυχίας της θεραπείας (συντηρητικής ή χειρουργικής).
Μεταξύ των πολλών σύγχρονων προσεγγίσεων στη χειρουργική αντιμετώπιση των ινομυωμάτων της μήτρας, μια ιδιαίτερη θέση κατέχουν τέτοιοι χειρισμοί όπως ο εμβολισμός της μητριαίας αρτηρίας (ΗΑΕ). Η ουσία των ΗΑΕ είναι η εισαγωγή ενός στρογγυλού σχήματος ιατρικού πολυμερούς (εμβολές) στις μητρικές αρτηρίες χρησιμοποιώντας έναν λεπτό ενδαγγειακό καθετήρα. Τα έμβολα αυτά κλείνουν επιλεκτικά τον αυλό των αρτηριών του μυωματώδους κόμβου, με αποτέλεσμα να διαταράσσεται η παροχή θρεπτικών ουσιών στο ινομύωμα και η επακόλουθη καταστροφή του.
Μην φοβάστε να αναζητήσετε βοήθεια από έναν γυναικολόγο εάν εμφανίσετε τα συμπτώματα που αναφέρονται παραπάνω και ανιχνεύσετε ανεξάρτητα τα ινομυώματα της μήτρας στο σπίτι. Οι Ρώσοι πραγματοποιούν σύγχρονη διάγνωση και θεραπεία των ινομυωμάτων της μήτρας χρησιμοποιώντας την τεχνολογία των ΗΑΕ. Το συμβούλιο εμπειρογνωμόνων μας διευθύνεται από τον υποψήφιο ιατρικών επιστημών, μαιευτήρα-γυναικολόγο Lubnin D.M. και υποψήφιος ιατρικών επιστημών, ενδαγγειοχειρουργός B.Yu Bobrov, σας εγγυάται μια 24ωρη διαβούλευση και απάντηση σε οποιαδήποτε ερώτηση σας ενδιαφέρει.
Να θυμάστε ότι η καλή γυναικεία υγεία σας είναι το κλειδί για την ομορφιά και την ευτυχισμένη ζωή εσάς και των παιδιών σας.
Βιβλιογραφία
- Bobrov B.Yu. Μαιευτική και γυναικολογία / Bobrov B.Yu., Alieva, A.A. - No. 5, 2004.-68 p.
- Mikhalevich S.I. Υπερνίκηση της υπογονιμότητας. Κλινική, διάγνωση, θεραπεία. / Mikhalevich S.I. - Μινσκ: Ιατρική - 2002 – 234 σελ.
- Kustarov V.N. Ινομυώματα μήτρας / Kustarov V.N., Linde V.A., Aganezova N.V. - SPb.: Ειδικό. Lit -2001- 360 p.
είναι ένας ορμονοεξαρτώμενος, καλοήθης, όγκος σχηματισμός της μήτρας, που προέρχεται από τον λείο μυ και τον συνδετικό ιστό (ινομύωμα). Τα ινομυώματα της μήτρας μπορεί να είναι μεμονωμένα, αλλά πιο συχνά - με τη μορφή πολλαπλών μυοματωδών κόμβων με διαφορετικό εντοπισμό. Τα ινομυώματα της μήτρας μπορεί να ποικίλουν σε μέγεθος από ένα μικρό οζίδιο έως έναν όγκο βάρους περίπου ενός κιλού, όταν αναγνωρίζεται εύκολα με την ψηλάφηση της κοιλιάς. Το μέγεθος των ινομυωμάτων συγκρίνεται συνήθως με το μέγεθος της μήτρας σε ένα δεδομένο στάδιο της εγκυμοσύνης. Τα μικρά ινομυώματα της μήτρας μπορούν να αναπτυχθούν χωρίς κλινικές εκδηλώσεις και ανακαλύπτονται κατά λάθος κατά τη διάρκεια μιας γυναικολογικής εξέτασης.
Γενικές πληροφορίες
Τα ινομυώματα της μήτρας είναι ένας ορμονοεξαρτώμενος, καλοήθης, όγκος σχηματισμός της μήτρας, ο οποίος προέρχεται από τον λείο μυ και τον συνδετικό (ινομυωματικό) ιστό της. Τα ινομυώματα της μήτρας μπορεί να είναι μεμονωμένα, αλλά πιο συχνά - με τη μορφή πολλαπλών μυοματωδών κόμβων με διαφορετικό εντοπισμό. Τα ινομυώματα της μήτρας μπορεί να ποικίλουν σε μέγεθος από ένα μικρό οζίδιο έως έναν όγκο βάρους περίπου ενός κιλού, όταν αναγνωρίζεται εύκολα με την ψηλάφηση της κοιλιάς. Το μέγεθος των ινομυωμάτων συγκρίνεται συνήθως με το μέγεθος της μήτρας σε ένα δεδομένο στάδιο της εγκυμοσύνης.
Τα ινομυώματα της μήτρας είναι πιο συχνά στις γυναίκες κατά τη διάρκεια της αναπαραγωγικής τους ηλικίας. Στην μετεμμηνόπαυση, η ανάπτυξη των ινομυωμάτων της μήτρας συνήθως σταματά και εμφανίζεται η αντίστροφη ανάπτυξή τους. Γενικά, τα ινομυώματα της μήτρας διαγιγνώσκονται σε περισσότερο από το 20% των γυναικών όταν επισκέπτονται έναν γυναικολόγο με συγκεκριμένα παράπονα ή κατά λάθος.
Αιτίες
Επιπλοκές
Τα ινομυώματα της μήτρας είναι ύπουλα και επικίνδυνα για τις πολλές επιπλοκές τους. Τα πιο συνηθισμένα προβλήματα είναι η διαταραχή της παροχής αίματος στον μυωματώδη κόμβο με ανάπτυξη νέκρωσης, στρέψη του μίσχου του όγκου, αιμορραγία και αναιμία. Τα υποβλεννώδη ινομυώματα της μήτρας μπορεί να προκαλέσουν συσπάσεις της μήτρας και τη γέννηση ενός μυωματώδους κόμβου μέσω ενός ανοιχτού τραχήλου, συνοδευόμενα από πόνο και αιμορραγία. Η αποβολή και η υπογονιμότητα μπορεί επίσης να συνοδεύουν την ανάπτυξη ινομυωμάτων της μήτρας. Η κακοήθης εκφύλιση (κακοήθης) των ινομυωμάτων της μήτρας σε καρκινικό όγκο αντιπροσωπεύει έως και 2% των περιπτώσεων.
Διαγνωστικά
Η διάγνωση των «ινομυωμάτων της μήτρας» μπορεί να καθοριστεί ήδη από την αρχική γυναικολογική εξέταση. Κατά τη διάρκεια μιας κολπικής εξέτασης με δύο χέρια, ψηλαφάται μια πυκνή, διευρυμένη μήτρα με κονδυλώδη, οζώδη επιφάνεια. Η υπερηχογραφική εξέταση των πυελικών οργάνων επιτρέπει τον πιο αξιόπιστο προσδιορισμό του μεγέθους των ινομυωμάτων της μήτρας, τον εντοπισμό και την ταξινόμησή τους.
Μια ενημερωτική μέθοδος για τη διάγνωση των ινομυωμάτων της μήτρας είναι η υστεροσκόπηση - εξέταση της κοιλότητας και των τοιχωμάτων της μήτρας με τη χρήση οπτικού υστεροσκοπίου. Η υστεροσκόπηση πραγματοποιείται τόσο για διαγνωστικούς όσο και για θεραπευτικούς σκοπούς: αναγνώριση και αφαίρεση ινομυωμάτων της μήτρας σε ορισμένες θέσεις. Επιπρόσθετα, μπορεί να πραγματοποιηθεί υστεροσαλπιγγοσκόπηση (υπερηχογραφική εξέταση της μήτρας και των σαλπίγγων), ανίχνευση της κοιλότητας της μήτρας, διάγνωση σεξουαλικά μεταδιδόμενων λοιμώξεων και ογκοπαθολογία.
Θεραπεία των ινομυωμάτων της μήτρας
Η συντηρητική θεραπεία μπορεί να περιορίσει την ανάπτυξη των ινομυωμάτων της μήτρας μόνο για ορισμένο χρονικό διάστημα, αλλά όχι να την εξαλείψει εντελώς. Επομένως, οι θεραπευτικές μέθοδοι δικαιολογούνται περισσότερο στη θεραπεία γυναικών μεγαλύτερης αναπαραγωγικής ηλικίας, αναστέλλοντας την ανάπτυξη των ινομυωμάτων της μήτρας μέχρι την εμμηνόπαυση, οπότε υποχωρούν από μόνα τους.
Χειρουργική επέμβαση
Η μετάβαση στη χειρουργική τακτική για το μύωμα της μήτρας ενδείκνυται στις ακόλουθες περιπτώσεις:
- με μεγάλα μεγέθη μυωματωδών κόμβων (πάνω από 12 εβδομάδες εγκυμοσύνης)
- με γρήγορο ρυθμό αύξησης των ινομυωμάτων της μήτρας σε μέγεθος (πάνω από 4 εβδομάδες το χρόνο)
- με σύνδρομο έντονου πόνου
- όταν τα ινομυώματα της μήτρας συνδυάζονται με όγκο ωοθηκών ή ενδομητρίωση
- με συστροφή του σκέλους του μυωματώδους κόμβου και νέκρωση του
- σε περίπτωση δυσλειτουργίας παρακείμενων οργάνων - ουροδόχου κύστης ή ορθού
- για υπογονιμότητα (αν δεν έχουν εντοπιστεί άλλοι λόγοι)
- με υποβλεννογόνο ανάπτυξη ινομυωμάτων της μήτρας
- εάν υπάρχει υποψία κακοήθους εκφυλισμού των ινομυωμάτων της μήτρας
Κατά τη λήψη απόφασης για τη φύση της χειρουργικής επέμβασης και τον όγκο της, λαμβάνονται υπόψη η ηλικία του ασθενούς, η κατάσταση της γενικής και αναπαραγωγικής υγείας του και ο βαθμός του αναμενόμενου κινδύνου. Ανάλογα με τα αντικειμενικά δεδομένα που λαμβάνονται, η χειρουργική επέμβαση μπορεί να είναι συντηρητική, με διατήρηση της μήτρας, ή ριζική, με πλήρη αφαίρεση της μήτρας. Για νεαρές, άτοκες γυναίκες με ινομυώματα της μήτρας, όποτε είναι δυνατόν, επιλέγονται συντηρητικές χειρουργικές τακτικές θεραπείας για τη διατήρηση της αναπαραγωγικής λειτουργίας.
- Μυομεκτομή. Οι επεμβάσεις διατήρησης οργάνων περιλαμβάνουν μυομεκτομή - εκπυρήνωση ινομυωμάτων της μήτρας. Στο μέλλον, μια γυναίκα μπορεί να μείνει έγκυος, αλλά υπάρχει κίνδυνος υποτροπής της νόσου. Στη μετεγχειρητική περίοδο ενδείκνυται η χρήση ορμονικής θεραπείας και η συνεχής παρακολούθηση από γυναικολόγο για την έγκαιρη ανακούφιση από την έναρξη της υποτροπής των ινομυωμάτων της μήτρας. Το λιγότερο τραυματικό είναι να γίνει μυομεκτομή μέσω υστεροσκόπησης. Σε αυτή την περίπτωση, τα ινομυώματα της μήτρας αποκόπτονται με χρήση λέιζερ υπό την οπτική επίβλεψη γιατρού· ο χειρισμός συνήθως πραγματοποιείται με τοπική αναισθησία.
- Μυομετρεκτομή. Μια άλλη επιλογή για χειρουργική επέμβαση σωτηρίας οργάνων για ινομυώματα της μήτρας είναι η μυομετρεκτομή με επανορθωτική αποκατάσταση της μήτρας. Η ουσία της επέμβασης είναι η εκτομή των κατάφυτων μυοματωδών κόμβων στο τοίχωμα της μήτρας διατηρώντας παράλληλα τον υγιή υποβλεννογόνιο-μυοορογόνο ιστό του οργάνου. Αυτό εξασφαλίζει τη διατήρηση της εμμηνορροϊκής και αναπαραγωγικής λειτουργίας στο μέλλον.
- ριζοσπαστικές επιχειρήσεις. Προτείνουν πλήρη αφαίρεση του οργάνου μαζί με μυωματώδεις κόμβους και αποκλείουν την πιθανότητα τεκνοποίησης στο μέλλον. Τέτοιες επεμβάσεις περιλαμβάνουν: υστερεκτομή (πλήρης αφαίρεση της μήτρας), υπερκολπικό ακρωτηριασμό (αφαίρεση του σώματος της μήτρας χωρίς τον τράχηλο), υπερκολπικό ακρωτηριασμό της μήτρας με εκτομή του βλεννογόνου του τραχήλου της μήτρας. Όταν τα ινομυώματα συνδυάζονται με όγκο ωοθηκών ή όταν επιβεβαιώνεται κακοήθεια των ινομυωμάτων, ενδείκνυται η πανυστερεκτομή - αφαίρεση της μήτρας και των εξαρτημάτων.
Η συντηρητική μυομεκτομή ή ο υπερκολπικός ακρωτηριασμός της μήτρας είναι δυνατός με τη χρήση λαπαροσκοπικής τεχνικής (συνήθως για ινομυώματα της μήτρας έως 10-15 εβδομάδες κύησης). Αυτό μειώνει σημαντικά το χειρουργικό τραύμα ιστού, τη σοβαρότητα της διαδικασίας συγκόλλησης στο μέλλον και την περίοδο μετεγχειρητικής ανάρρωσης.
Μέθοδοι θεραπείας υψηλής τεχνολογίας
Μια εναλλακτική λύση στη χειρουργική θεραπεία των ινομυωμάτων της μήτρας είναι η διαδικασία εμβολισμού μητριαίας αρτηρίας (ΗΑΕ), η οποία έχει χρησιμοποιηθεί σχετικά πρόσφατα. Η ουσία της τεχνικής των ΗΑΕ είναι να σταματήσει τη ροή του αίματος μέσω των αρτηριών που τροφοδοτούν τον μυωματώδη κόμβο. Η διαδικασία των ΗΑΕ γίνεται σε χειρουργείο με ακτίνες Χ με τοπική αναισθησία και είναι εντελώς ανώδυνη. Μέσω μιας παρακέντησης της μηριαίας αρτηρίας, ένας καθετήρας εισάγεται στις μητριαίες αρτηρίες, μέσω του οποίου χορηγείται ένα παρασκεύασμα εμβολισμού, εμποδίζοντας τα αγγεία που τροφοδοτούν το μυόμα της μήτρας.
Στο μέλλον, λόγω της διακοπής της παροχής αίματος, οι μυωματώδεις κόμβοι μειώνονται σημαντικά σε μέγεθος ή εξαφανίζονται εντελώς. Ταυτόχρονα υποχωρούν όλα τα συμπτώματα των ινομυωμάτων της μήτρας που ταλαιπωρούν την ασθενή. Η μέθοδος εμβολισμού της μητριαίας αρτηρίας έχει ήδη δείξει την αποτελεσματικότητά της: ο κίνδυνος υποτροπής της νόσου μετά τα ΗΑΕ απουσιάζει εντελώς και στο μέλλον, οι ασθενείς δεν χρειάζονται πρόσθετη θεραπεία για τα ινομυώματα της μήτρας.
Πρόβλεψη και πρόληψη
Με την έγκαιρη ανίχνευση και τη σωστή αντιμετώπιση των ινομυωμάτων της μήτρας, η περαιτέρω πρόγνωση είναι ευνοϊκή. Μετά από επεμβάσεις διατήρησης οργάνων, οι γυναίκες στην αναπαραγωγική περίοδο είναι πιθανό να μείνουν έγκυες. Ωστόσο, η ταχεία ανάπτυξη των ινομυωμάτων της μήτρας μπορεί να απαιτεί ριζική χειρουργική επέμβαση για τον αποκλεισμό της αναπαραγωγικής λειτουργίας, ακόμη και σε νεαρές γυναίκες. Μερικές φορές ακόμη και τα μικρά ινομυώματα της μήτρας μπορεί να προκαλέσουν υπογονιμότητα.
Για να αποφευχθεί η επανεμφάνιση των ινομυωμάτων της μήτρας στην μετεγχειρητική περίοδο, είναι απαραίτητη η επαρκής ορμονοθεραπεία. Σε σπάνιες περιπτώσεις, είναι δυνατή η κακοήθεια των ινομυωμάτων της μήτρας. Η κύρια μέθοδος πρόληψης των ινομυωμάτων της μήτρας είναι η τακτική παρακολούθηση από γυναικολόγο και η υπερηχογραφική διάγνωση για την έγκαιρη ανίχνευση της νόσου. Άλλα μέτρα για την πρόληψη της ανάπτυξης ινομυωμάτων της μήτρας είναι η σωστή επιλογή ορμονικής αντισύλληψης, η πρόληψη των αμβλώσεων, η θεραπεία χρόνιων λοιμώξεων και ενδοκρινικών διαταραχών. Οι γυναίκες άνω των 40 ετών πρέπει να περιορίζονται στην παρατεταμένη έκθεση στον ήλιο.
Περίγραμμα άρθρου
Το μύωμα (ινομυώματα της μήτρας) είναι μια κοινή ασθένεια που εμφανίζεται λόγω της ταχείας κυτταρικής διαίρεσης. Τις περισσότερες φορές, η παθολογία επηρεάζει άτομα μεταξύ 30 και 50 ετών, αλλά πλέον οι περιπτώσεις της νόσου που αναπτύσσεται κατά την αναπαραγωγική ηλικία έχουν γίνει πιο συχνές. Κάθε γυναίκα πρέπει να καταλάβει τι είναι, πώς να το αντιμετωπίσει και αν είναι επικίνδυνο, προκειμένου να αναγνωρίσει γρήγορα τη διαταραχή και να συμβουλευτεί έναν γυναικολόγο.
Σήμερα υπάρχουν πολλές μέθοδοι θεραπείας και διάγνωσης, επομένως δεν χρειάζεται να πανικοβάλλεστε, να εκνευρίζεστε ή να κρούσετε τον κώδωνα του κινδύνου. Αυτό δεν είναι κακοήθης σχηματισμός, η ασθένεια ανταποκρίνεται καλά στη θεραπεία και ανιχνεύεται με ακρίβεια με μεθόδους υλικού. Παρακάτω θα μάθετε τα πάντα για τα ινομυώματα της μήτρας, τι τα προκαλεί, συμπτώματα και θεραπεία, είδη και αιτίες.
Τι είναι
Ένας καλοήθης όγκος αποτελείται από τους συνδετικούς ιστούς του τοιχώματος της μήτρας. Η εκπαίδευση φυτρώνει γρήγορα και είναι εξαιρετικά δύσκολο να ελεγχθεί η διαδικασία. Τα πολλαπλά ινομυώματα συχνά διαγιγνώσκονται όταν μια γυναίκα αναπτύσσει περισσότερους από 2 κόμβους. Η παθολογία αναπτύσσεται λόγω της αυξημένης παραγωγής σεξουαλικών ορμονών - οιστρογόνων.
Συνήθως ο όγκος βρίσκεται μέσα στον τράχηλο ή στην κοιλότητα του. Οι οζώδεις σχηματισμοί έχουν διαφορετικά μεγέθη, που φτάνουν αρκετά εκατοστά. Για κάποιους, η νόσος αναπτύσσεται πολύ γρήγορα, ενώ για άλλους δεν γίνεται γνωστή για πολλά χρόνια, παραμένοντας στη μήτρα με τη μορφή ενός μικρού όζου.
Μερικοί άνθρωποι πιστεύουν λανθασμένα ότι εάν αφεθούν χωρίς θεραπεία, εμφανίζονται κακοήθη ινομυώματα. Έχουν διεξαχθεί μελέτες στη γυναικολογία, τα αποτελέσματα των οποίων καταρρίπτουν αυτή τη θεωρία. Η ογκολογία εμφανίζεται μόνο ως συνέπεια προηγούμενης ασθένειας, αλλά το φαινόμενο είναι σπάνιο.
Τα ινομυώματα της μήτρας αναπτύσσονται για διάφορους λόγους: ηλικία της γυναίκας, συνοδά νοσήματα, ορμονική ανισορροπία. Το κύριο σύμπτωμα είναι η περιοδική, έντονη ή συνεχής αιμορραγία, που μερικές φορές συνοδεύεται από πόνο στη μήτρα. Σε ακραίες περιπτώσεις, εμφανίζεται αναιμία, προκαλώντας αυξημένο καρδιακό ρυθμό, ξηρό, χλωμό δέρμα και σοβαρή αδυναμία.
Η διάγνωση γίνεται σε οποιαδήποτε ηλικία, στο 20% η νόσος ανιχνεύεται σε ηλικία 30 ετών, στο 10% στις παρθένες και στο 50% σε γυναίκες άνω των 50 ετών. Για να αποφευχθούν αρνητικές συνέπειες, συνιστάται η εξέταση από γυναικολόγο τουλάχιστον μία φορά το χρόνο. Επιπλέον, είναι σημαντικό να δίνετε προσοχή σε τυχόν ανωμαλίες στον εμμηνορροϊκό κύκλο - αύξηση της ποσότητας αίματος, έλλειψη εγκυμοσύνης και ωορρηξίας, πόνο κ.λπ.
Τύποι ινομυωμάτων της μήτρας
Τα ινομυώματα στις γυναίκες μπορεί να είναι πολλών τύπων και μεγάλα ή μικρά μεγέθη. Η ταξινόμηση καθορίζεται από τον αριθμό των κόμβων, τη φύση της ανάπτυξης και τον τόπο προέλευσης. Με βάση τη συγκεκριμένη θέση, διακρίνονται οι ακόλουθοι τύποι κόμβων:
- Διάμεσος.
- Ενδοσυνδεσμικά.
Υπάρχουν φορές που μια γυναίκα βρίσκει 2-3 είδη ταυτόχρονα. Επιπλέον, στην ιατρική υπάρχουν «μίσχολα» ινομυώματα, τα οποία συνδέονται με τα τοιχώματα του οργάνου. Οι επιπλοκές και οι συνέπειες αυτού του τύπου είναι θλιβερές σε περιπτώσεις που εμφανίζεται στρέψη. Ανάλογα με την ταξινόμηση των ινομυωμάτων, ο γιατρός αποφασίζει τι θα κάνει και ποια θεραπεία θα επιλέξει.
Διάμεσος
Εμφανίζεται πιο συχνά. Συνήθως επηρεάζει τη μήτρα, αλλά μπορεί να αναπτυχθεί στον τράχηλο της μήτρας. Αναπτύσσεται μέσα στο όργανο, προς την κοιλιακή κοιλότητα, προεξέχει προς τα έξω ή αναπτύσσεται στην περιοχή του μυομέτρου. Η διάγνωση της νόσου γίνεται σε ηλικία 30-45 ετών. Οι κόμβοι μπορεί να είναι απλοί ή πολλαπλοί. Μερικοί σχηματισμοί φτάνουν πάνω από 10 εκατοστά και αφαιρούνται χειρουργικά.
Ενώ ο κόμβος είναι μικρός, η γυναίκα δεν αισθάνεται μεγάλη ενόχληση. Στην αρχή της φλεγμονώδους διαδικασίας, παρατηρείται πόνος στην κάτω κοιλιακή χώρα και βλεννογόνος απόρριψη σε άφθονες ποσότητες. Όταν το μέγεθος του σχηματισμού ξεπερνά τα 4 εκατοστά, η ουροδόχος κύστη και τα έντερα συμπιέζονται, με αποτέλεσμα συμπτώματα όπως συχνές επισκέψεις στην τουαλέτα, ούρηση με πόνο και δυσπεψία.
Ενδοσυνδεσμικά
Τα εσωτερικά όργανα της λεκάνης συγκρατούνται στη θέση τους με συνδέσμους, οι οποίοι είναι υπεύθυνοι για τη φυσιολογική τους θέση. Με την παρουσία ινομυωμάτων, μπορεί να εμφανιστούν σοβαρές διαταραχές, που χαρακτηρίζονται από αλλαγές στην ανατομική δομή των οργάνων. Τα ενδοσυνδεσμικά ινομυώματα συνήθως δεν συνοδεύονται από διαταραχές της εμμήνου ρύσεως, αλλά προκαλούν προβλήματα με τη σύλληψη και την εγκυμοσύνη.
Αυτός ο τύπος ασθένειας συνοδεύεται από πόνο στην κοιλιά ή στην πλάτη, διαταραχές του ουροποιητικού συστήματος και διόγκωση των νεφρών και του ουρητήρα. Η φύση των εκδηλώσεων επηρεάζεται από το μέγεθος του κόμβου, τη θέση τους, τον αριθμό τους. Τα μεσοσυνδεσμικά ινομυώματα είναι σπάνια. Για να προσδιοριστεί αυτό, χρησιμοποιείται υπερηχογράφημα της κοιλότητας της μήτρας, στη συνέχεια τομογραφία ή μαγνητική τομογραφία. Η βέλτιστη θεραπεία είναι η αφαίρεση του ινομυώματος εάν οι κόμβοι αναπτύσσονται ενεργά.
Υποοριακός
Ένας καλοήθης όγκος βρίσκεται έξω από τη μήτρα και αναπτύσσεται στην κοιλιακή κοιλότητα. Οι μεγάλοι κόμβοι αναγνωρίζονται εύκολα κατά την εξέταση, οι μικροί ανιχνεύονται με υπερήχους. Κατά την περίοδο της ενεργού ανάπτυξης, η παθολογία συνοδεύεται από συχνή δυσκοιλιότητα, συχνή ούρηση και αιμορροΐδες.
Μετά την έναρξη της εμμηνόπαυσης, ο όγκος μπορεί να μειωθεί σε μέγεθος από μόνος του (περισσότερες λεπτομέρειες στο). Υπό άλλες συνθήκες, αφαιρείται χειρουργικά. Τις περισσότερες φορές, τα υποορώδη ινομυώματα της μήτρας στις γυναίκες ενεργοποιούνται μετά από εκτελούμενες ή αυθόρμητες αποβολές.
Υποβλεννογόνιο
Οι κόμβοι βρίσκονται στο ενδομήτριο. Οι σχηματισμοί προχωρούν γρήγορα και αναπτύσσονται έξω από τον τράχηλο, προκαλώντας έντονο πόνο στο πιάσιμο. Κατά την περίοδο της ενεργού ανάπτυξης, οι κόμβοι προκαλούν τέτοιες επιπλοκές:
- Αποτυχία;
- Αδυναμία γέννησης παιδιού.
- Βαριά αιμορραγία?
- Έντονος πόνος, σπασμοί.
Ο υποβλεννογόνιος τύπος των ινομυωμάτων μπορεί να προκληθεί από περίσσεια οιστρογόνων, συχνές αμβλώσεις, δύσκολους τοκετούς, φλεγμονώδεις ασθένειες κ.λπ. Η θεραπεία γίνεται χειρουργικά μετά από ορμονοθεραπεία.
Γιατί είναι επικίνδυνα τα ινομυώματα της μήτρας;
Ακούγοντας μια τρομερή διάγνωση, το κορίτσι αρχίζει να πανικοβάλλεται και να ανακαλύπτει πόσο επικίνδυνα μπορεί να είναι τα ινομυώματα για τη ζωή μιας γυναίκας. Θα πρέπει να σημειωθεί αμέσως ότι η εμφάνιση καρκίνου είναι ελάχιστη.
Ο κύριος κίνδυνος έγκειται στην επακόλουθη ανάπτυξη επιπλοκών, αλλά η συμμόρφωση με τις συστάσεις του γιατρού και η συνεχής παρακολούθηση αποκλείουν τις ανεπιθύμητες ενέργειες.
Εάν τα ινομυώματα δεν αντιμετωπιστούν, προκύπτουν οι ακόλουθες συνέπειες:
- Σοβαρή αιμορραγία της μήτρας - η διαδικασία είναι επικίνδυνη για την ανάπτυξη αναιμίας, μπορεί να απειλήσει τη ζωή του ασθενούς.
- Πυώδης φλεγμονή στους κόμβους και τους παρακείμενους ιστούς - χωρίς σύγχρονη θεραπεία, εμφανίζονται σηπτικές επιπλοκές.
- Στρέψη του κόμβου "στο μίσχο" - πιθανή ρήξη του μίσχου, εσωτερική αιμορραγία ή σύνδρομο "οξείας κοιλίας".
- Αδυναμία τεκνοποίησης - μπορεί να αναπτυχθεί εγκυμοσύνη εκτός μήτρας, αποβολή, υπογονιμότητα, δύσκολος τοκετός.
- Η νέκρωση είναι ο θάνατος των κόμβων.
- Γέννηση μάζας με αναστροφή της μήτρας.
- Κακοήθης είναι όταν ένας καλοήθης όγκος μετατρέπεται σε κακοήθη. Το φαινόμενο είναι εξαιρετικά σπάνιο, αλλά δεν αξίζει τον κίνδυνο.
Η ανάπτυξη της παθολογίας συνοδεύεται από έντονο, μερικές φορές αφόρητο πόνο. Ο κύριος κίνδυνος των ινομυωμάτων της μήτρας είναι πιθανές επιπλοκές, συμπεριλαμβανομένου του θανάτου.
Αιτίες
Η εμφάνιση της παθολογίας οφείλεται σε διάφορες περιστάσεις, οι οποίες δεν έχουν ακόμη μελετηθεί πλήρως. Ο κύριος παράγοντας είναι η ορμονική ανισορροπία που εμφανίζεται λόγω ασθένειας, άγχους, κακής διατροφής κ.λπ. Ας δούμε τι προκαλεί τα ινομυώματα παρακάτω:
- Κληρονομικά αίτια;
- Ορμονική ανισορροπία - δηλαδή παραβίαση της ποσότητας οιστρογόνων και προγεστερόνης.
- Έλλειψη οργασμού?
- Αδενομύωση;
- Διαβήτης, υπέρταση;
- Γυναικολογικές παθήσεις, φλεγμονές, διαβήτης, αργός μεταβολισμός.
- Συχνές αμβλώσεις - η πιθανότητα αυξάνεται κατά 2 φορές.
- Το άγχος που έχει κακή επίδραση στον θυρεοειδή αδένα, στα επινεφρίδια κ.λπ.
- Παχυσαρκία, έλλειψη άσκησης.
- Εγκατεστημένη ενδομήτρια συσκευή.
Οι γιατροί έχουν αποδείξει ότι οι γυναίκες που έχουν γεννήσει είναι λιγότερο επιρρεπείς στο να αναπτύξουν ινομυώματα. Η ασθένεια εμφανίζεται συχνά κατά τη διάρκεια της εγκυμοσύνης, ιδιαίτερα εάν είναι αργά.
Περίσσεια οιστρογόνων και περίσσεια προγεστερόνης
Το ίνωμα θεωρείται ορμονική ασθένεια, αφού σχηματίζονται αυξήσεις λόγω ορμονικών ανισορροπιών. Γι' αυτό δεν εμφανίζονται νεοπλάσματα σε κορίτσια που δεν είναι σε αναπαραγωγική ηλικία.
Όταν εμφανίζονται προβλήματα με τον εμμηνορροϊκό κύκλο, εμφανίζεται ανισορροπία στην παραγωγή προγεστερόνης και της ορμόνης οιστρογόνου. Οι ορμονικές διαταραχές προκαλούν την ανάπτυξη όγκων, επομένως η υποψία ινομυωμάτων (πρώτα απ 'όλα) πρέπει να επιβεβαιωθεί με τη μελέτη της ορμονικής κατάστασης.
Διαβήτης και υπέρταση
Οι γυναίκες που πάσχουν από τέτοιες ασθένειες είναι επιρρεπείς στην ανάπτυξη ινομυωμάτων σε νεαρή ηλικία. Εάν υπάρχει έντονη συσσώρευση λίπους στην περιοχή της μέσης, αυτό υποδηλώνει τάση για ανάπτυξη σχηματισμών. Τα κορίτσια που ζουν στις πόλεις αρρωσταίνουν πιο συχνά. Ο μεταβολισμός τους διαταράσσεται λόγω άγχους ή κακού τρόπου ζωής, γεγονός που προκαλεί την εμφάνιση γυναικολογικών παθολογιών.
Γυναικεία διατροφή
Η διατροφή παίζει σημαντικό ρόλο. Οι υπερβολικές ποσότητες τρανς λιπαρών ή επεξεργασμένων τροφών που καταναλώνονται, καθώς και η έλλειψη φυτικών ινών, προκαλούν ανισορροπία των ορμονών του φύλου. Η κακή διατροφή προκαλεί παχυσαρκία.
Εάν μια γυναίκα ακολουθεί μια ισορροπημένη διατροφή, τρώει δημητριακά, θαλασσινά και φυτικές τροφές και αποφεύγει τα σάκχαρα και τα λίπη, ο κίνδυνος ινομυωμάτων είναι ελάχιστος. Ένα άτομο που τρώει σωστά φαίνεται νέος και υγιής.
Εγκυμοσύνη, τοκετός και αποβολή
Οι αποβολές, οι αποβολές, ο δύσκολος τοκετός με τραυματισμούς, η απόξεση είναι συχνές αιτίες γυναικολογικών παθήσεων. Μια γυναίκα που έχει γεννήσει είναι λιγότερο επιρρεπής στην εμφάνιση ινομυωμάτων.
Έλλειψη οργασμού
Το σπάνιο, ακανόνιστο σεξ, καθώς και η έλλειψη οργασμού, οδηγεί σε στασιμότητα στη λεκάνη. Η χρόνια στασιμότητα προκαλεί ορμονική ανισορροπία και, κατά συνέπεια, ανάπτυξη ινομυωμάτων.
Διαγνωστικά
Στη σύγχρονη ιατρική, η διάγνωση της παθολογίας δεν είναι δύσκολη. Ένας όγκος που εμφανίστηκε πρόσφατα εντοπίζεται κατά την εξέταση από γυναικολόγο. Η ασθενής έχει αυξημένο μέγεθος της μήτρας, παρατηρείται παραμόρφωση των τοιχωμάτων και πάχυνση.
Για να επιβεβαιωθεί η διάγνωση, πραγματοποιούνται οι ακόλουθες πρόσθετες μελέτες:
- MRI, CT - σπάνια χρησιμοποιείται.
- Η υστεροσκόπηση είναι η αφαίρεση του ιστού της μήτρας προκειμένου να μεταφερθεί στη συνέχεια το υλικό που προκύπτει για έρευνα.
- Λαπαροσκόπηση.
Το εύρος της έρευνας καθορίζεται ξεχωριστά για κάθε γυναίκα. Συνήθως αρκεί η εξέταση και η υπερηχογραφική εξέταση.
Συμπτώματα ινομυωμάτων
Τα αρχικά στάδια προχωρούν απαρατήρητα. Ο σχηματισμός όγκου μπορεί να ανιχνευθεί καθώς μεγαλώνει.
Πρώτα σημάδια:
- Παρατυπίες εμμήνου ρύσεως;
- Αιμορραγία;
- Δυσκοιλιότητα, συχνοουρία;
- Αποβολές;
- Αγονία;
- Αναιμία;
- Ξαφνική διεύρυνση της κοιλιάς χωρίς καμία αιτιολόγηση.
- Αιματηρή έκκριση κατά τη διάρκεια του σεξ.
- Πόνος στο κάτω μέρος της κοιλιάς και στη μέση, αίσθημα βάρους.
Με την ανάπτυξη παρατηρείται συνεχής αιμορραγία, πόνος σε κράμπες, αναιμία και μεγάλη κοιλιά. Η ανάπτυξη των ινομυωμάτων κατά τη διάρκεια της εγκυμοσύνης είναι επικίνδυνη λόγω του πρόωρου, παρατεταμένου τοκετού, της εμβρυϊκής υποξίας και της καθυστερημένης ανάπτυξης του εμβρύου.
Τα σημάδια ηχούς των ινομυωμάτων της μήτρας είναι σημαντικά για τον γιατρό. Με τη βοήθειά τους, υπολογίζεται η τοποθεσία και ο τύπος ανάπτυξης.
Η φύση του πόνου σε διάφορες μορφές
Καθώς αναπτύσσεται η παθολογία, ο πόνος γίνεται πιο δυνατός και πιο αφόρητος. Στη διάμεση μορφή, ο όγκος ασκεί πίεση στα γύρω όργανα, προκαλώντας αίσθημα βάρους και πίεση. Η υποορώδης μορφή συνοδεύεται από εξουθενωτικό πόνο στην πλάτη, η υποβλεννογόνος συνοδεύεται από κράμπες, οι οποίες είναι συνεχείς.
Αιμορραγία και εμμηνορροϊκός κύκλος
Η υποβλεννογονική μορφή, που αναπτύσσεται, προκαλεί συνεχή, αδιάκοπη αιμορραγία, η οποία προκαλεί την εμφάνιση σιδηροπενικής αναιμίας και άλλων επιπλοκών. Η γυναίκα κουράζεται γρήγορα, εμφανίζονται πονοκέφαλοι και αδυναμία, καθώς και δυστροφικές αλλαγές στο μυοκάρδιο.
Είναι ιάσιμο ή όχι;
Δεδομένου ότι η ασθένεια είναι κοινή, νέες μέθοδοι θεραπείας αναπτύσσονται ενεργά σε όλο τον κόσμο. Υπάρχουν πολλά από αυτά, από τη λήψη ορμονικών φαρμάκων έως τη χειρουργική επέμβαση. Μετά τη διάγνωση, μια γυναίκα δεν ξέρει τι να κάνει με τα ινομυώματα της μήτρας.
Πρώτα απ 'όλα, πρέπει να επισκεφτείτε έναν καλό γυναικολόγο που θα σας πει ακριβώς εάν υπάρχει ασθένεια ή όχι και πώς μπορεί να θεραπευτεί. Στη συνέχεια συνταγογραφείται ατομική θεραπεία, η οποία διαφέρει ανάλογα με το μέγεθος και τη θέση του όγκου, καθώς και την ηλικία της γυναίκας.
Διαστάσεις κόμπων
Οι κόμβοι του μυώματος μπορεί να είναι μικροί και μεγάλοι, φτάνοντας σε μεγέθη άνω των 10 εκατοστών. Μικρός σχηματισμός - έως 2,5 cm, μεσαίος - έως 13 εβδομάδες, μεγάλος - περισσότερο από 12-15 εβδομάδες εγκυμοσύνης. Όσο μεγαλύτεροι είναι οι κόμβοι, τόσο μεγαλύτερος είναι ο κίνδυνος επιπλοκών και αιμορραγίας.
Πώς να αντιμετωπίσετε τα ινομυώματα της μήτρας
Υπάρχουν 2 βασικές μέθοδοι θεραπείας:
- Η συντηρητική θεραπεία των ινομυωμάτων της μήτρας είναι η υποχρεωτική χρήση ορμονικών φαρμάκων, συμπτωματική θεραπεία με παυσίπονα.
- Το κύριο πράγμα είναι η χειρουργική επέμβαση, η οποία είναι αποτελεσματική σε σοβαρά στάδια.
Η μέθοδος συνταγογραφείται με βάση τα συμπτώματα, το μέγεθος του όγκου, την ηλικία του ασθενούς, την πρόθεση να γεννήσει και τον ρυθμό ανάπτυξης των ινομυωμάτων της μήτρας. Είναι καλύτερο να αντιμετωπίζεται έγκαιρα, όταν η χειρουργική επέμβαση δεν είναι ακόμη απαραίτητη. Ο συντηρητισμός είναι πιο αποτελεσματικός κατά την αναπαραγωγική ηλικία.
Έχοντας ανακαλύψει έναν όγκο κατά την εμμηνόπαυση, ο γιατρός περιορίζει την ανάπτυξή του μέχρι να υποχωρήσει πλήρως ή να μειωθεί σε μέγεθος.
Αγωνιστές ορμόνης απελευθέρωσης γοναδοτροπίνης
Αυτή η μέθοδος ξεκινά μια προσωρινή εμμηνόπαυση, η οποία οδηγεί σε μείωση του μεγέθους του όγκου κατά 52%. Η ομάδα περιλαμβάνει φάρμακα που περιέχουν τριπτορελίνη, γοσερελίνη, μπουσερελίνη και λευπρορελίνη. Η πορεία της θεραπείας είναι 4-6 μήνες. Το μέγεθος των κόμβων μειώνεται κατά 50%, αλλά δεν μπορεί να αποκλειστεί ο κίνδυνος υποτροπής. Αυτή η ομάδα χρησιμοποιείται συχνά πριν από τη χειρουργική επέμβαση για τη μείωση της αιμορραγίας μειώνοντας την ανάπτυξη.
Αντιγοναδοτροπίνες
Τα φάρμακα χρησιμοποιούνται σπάνια καθώς προκαλούν ορισμένες ανεπιθύμητες ενέργειες. Θα πρέπει να λαμβάνεται μόνο όταν άλλες μέθοδοι είναι αδύναμες ακόμη και με μακροχρόνια χρήση. Η ομάδα αποτελείται από δραστικά συστατικά όπως η γεστρινόνη και η δαναζόλη. Το φάρμακο εξαλείφει τα συμπτώματα, αλλά δεν επηρεάζει το μέγεθος των ινομυωμάτων, επομένως συχνά συνταγογραφείται στην προεγχειρητική περίοδο.
Gestagens
Αποτελεσματικά, φθηνά φάρμακα που εμποδίζουν τη σύνθεση οιστρογόνων. Δυστυχώς, τα ινομυώματα δεν θεραπεύονται πλήρως με τη χρήση αυτού του προϊόντος. Υπήρχαν περιπτώσεις που η κατάσταση του ασθενούς επιδεινώθηκε. Συνήθως, τα φάρμακα αυτής της ομάδας συνταγογραφούνται για ταυτόχρονες ασθένειες, για παράδειγμα, υπερπλασία του ενδομητρίου, καθώς η αιτία των παθολογιών μπορεί να είναι μια ορμονική διαταραχή.
Αντιπρογεσταγόνα
Η μιφεπριστόνη - συνδέεται με τους υποδοχείς προγεσταγόνου, εμποδίζοντας την επίδραση της προγεστερόνης. Οι ουσίες μειώνουν το μέγεθος του όγκου, μειώνοντας τα συμπτώματα. Το φάρμακο διατίθεται με τη μορφή δισκίων των 3-6 τεμαχίων και χρησιμοποιείται συχνά πριν από τις εγχειρήσεις.
Λειτουργίες
Η χειρουργική επέμβαση για τα ινομυώματα της μήτρας γίνεται με διάφορους τρόπους. Τα πιο δημοφιλή είναι η υστεροσκόπηση και η λαπαροσκόπηση. Αυτό οφείλεται στην απουσία ουλών, στη διατήρηση της αναπαραγωγής και στην ταχεία ανάρρωση. Ο γιατρός εστιάζει στην ηλικία της γυναίκας, το μέγεθος του σχηματισμού, τη θέση και την ποσότητα του.
Χρησιμοποιείται κυρίως λέιζερ, το οποίο κόβει τον όγκο χωρίς να προκαλεί αιμορραγία και δεν αφήνει βαθιές ουλές. Σήμερα, χρησιμοποιείται ενεργά η μέθοδος των ΗΑΕ - εμβολισμός των μητριαίων αρτηριών. Κατά τη διάρκεια της διαδικασίας, ο γιατρός εγχέει ένα ειδικό φάρμακο στα αγγεία για να σταματήσει τη ροή του αίματος στους προσβεβλημένους ιστούς.
Αρχίζουν να πεθαίνουν καθώς στερούνται οξυγόνου, μειώνοντας σταδιακά σε μέγεθος. Η μέθοδος χρησιμοποιείται για οποιοδήποτε αριθμό κόμβων και τη θέση τους. Η ήπια χειρουργική επέμβαση είναι ανίσχυρη σε περιπτώσεις όπου είναι αδύνατο να σταματήσει η ανάπτυξη του όγκου. Στη συνέχεια ο γιατρός αφαιρεί τη μήτρα εντελώς.
Πότε συνταγογραφείται χειρουργική επέμβαση;
Η λειτουργία συνταγογραφείται σε πολλές περιπτώσεις:
- Οι κόμβοι είναι ηλικίας άνω των 12 εβδομάδων και ασκούν πίεση στα εσωτερικά όργανα.
- Συνδυασμός ινομυωμάτων με άλλες γυναικολογικές παθήσεις.
- Σοβαρή αιμορραγία της μήτρας.
- Ενεργή ανάπτυξη κόμβων ή νέκρωση τους.
- Γέννηση κόμβου ή νέκρωση.
Απαραίτητη είναι και η παρέμβαση (χρειάζεται χειρουργική επέμβαση) για εξόγκωση στην περιοχή του ινομυώματος.
Οι δημοφιλείς μέθοδοι χειρουργικής αντιμετώπισης των ινομυωμάτων της μήτρας θα περιγραφούν παρακάτω.
Εμβολισμός
– μια μοναδική μέθοδος που χρησιμοποιείται για τη διακοπή της παροχής αίματος στα ινομυώματα. Μετά την επέμβαση, η ανάπτυξη συρρικνώνεται και υποχωρεί, καθώς το αίμα σταματά να ρέει μέσα της. Οι γιατροί δίνουν θετικές προγνώσεις· ορισμένοι είναι σίγουροι ότι η χειρουργημένη γυναίκα παραμένει ικανή να αντέξει και να γεννήσει ένα υγιές παιδί. Αυτό εξαρτάται από το μέγεθος και τον τύπο των ινομυωμάτων, καθώς και από την ορθότητα της επέμβασης.
Πλεονεκτήματα της επέμβασης:
- Ομαλοποίηση της εμμήνου ρύσεως.
- Εξαφάνιση προβλημάτων με την ούρηση.
- Χωρίς κίνδυνο. Η επέμβαση δεν απαιτεί αναισθησία, δεν διαρκεί περισσότερο από 15 λεπτά, η αποκατάσταση διαρκεί έως και 7 ημέρες.
- Καλή αποτελεσματικότητα.
Η μέθοδος εξαλείφει τις υποτροπές και την πρόσθετη θεραπεία, αρκεί να πραγματοποιηθεί μία επέμβαση και η παθολογία εξαφανίζεται για πάντα. Εάν δεν τηρηθούν οι κανόνες αποκατάστασης ή πρόληψης, μερικές φορές η ασθένεια επανεμφανίζεται.
Υστεροσκόπηση
Μια δημοφιλής μέθοδος που πραγματοποιείται μέσω του κόλπου, αφαιρώντας την ανάπτυξη με ειδικό όργανο. Κατά κανόνα, μετά την αφαίρεση, δεν εμφανίζονται ανεπιθύμητες αντιδράσεις ή επιπλοκές, ο κίνδυνος υποτροπής είναι ελάχιστος και η γυναίκα μπορεί να γεννήσει.
Συχνά πριν από τη χειρουργική επέμβαση, ο γιατρός συνταγογραφεί προεγχειρητική προετοιμασία, η οποία συνίσταται στη λήψη ορμονικών φαρμάκων. Η μέθοδος είναι πιο απαραίτητη για την ομαλοποίηση του μεγέθους της μήτρας, αλλά και ο όγκος μειώνεται.
Μυομεκτομή
Η λαπαροσκοπική μέθοδος πραγματοποιείται με τη χρήση ειδικών παρακεντήσεων στην κοιλιά. Η αφαίρεση των ινομυωμάτων με μυομεκτομή είναι χαμηλής τραυματική· μετά την εξαγωγή, το υλικό αποστέλλεται για έρευνα. Με τη βοήθεια της μυομεκτομής, τα ινομυώματα της μήτρας μπορούν να θεραπευτούν, διατηρώντας την ικανότητα της γυναίκας να γεννήσει ένα υγιές παιδί και χωρίς να αφήνουν ορατά σημάδια στο σώμα. Τα μειονεκτήματα της μεθόδου περιλαμβάνουν πιθανή υποτροπή και την ανάγκη για επαναλαμβανόμενη παρέμβαση.
Αφαίρεση ασφαλειών
Οι κόμβοι αφαιρούνται υπό έλεγχο μαγνητικής τομογραφίας, η διαδικασία είναι ασφαλής και βολική για τον γιατρό. Τα κύτταρα θερμαίνονται με παλμό υπερήχων μέχρι να καταστραφούν. Η όλη διαδικασία μπορεί να διαρκέσει 4 ώρες καθώς αποτελείται από πολλά στάδια. Μετά την επέμβαση, τα συμπτώματα της παθολογίας εξαφανίζονται, οι υποτροπές αποκλείονται και το μέγεθος της ανάπτυξης μειώνεται. Δυστυχώς, η μέθοδος δεν είναι κατάλληλη για όλες τις γυναίκες και επιλέγεται μεμονωμένα.