Na šta utiče dijabetes. Kako prepoznati dijabetes u ranoj fazi - simptomi kod muškaraca i žena. Terapija narodnim lijekovima
Dijabetes melitus je bolest koja se razvija u endokrinom sistemu, a izražava se povećanjem šećera u ljudskoj krvi i hroničnim nedostatkom insulina.
Ova bolest dovodi do kršenja metabolizma ugljikohidrata, proteina i masti. Prema statistikama, učestalost dijabetesa raste svake godine. Ova bolest pogađa više od 10 posto ukupne populacije u različitim zemljama svijeta.
Dijabetes melitus nastaje kada nema dovoljno inzulina da reguliše nivo glukoze u krvi. Inzulin je hormon koji se proizvodi u području pankreasa zvanom Langerhansova otočića.
Ovaj hormon direktno postaje učesnik u metabolizmu ugljikohidrata, proteina i masti u ljudskim organima. Metabolizam ugljikohidrata ovisi o ulasku šećera u ćelije tkiva.
Inzulin aktivira proizvodnju šećera i povećava zalihe glukoze u jetri zbog proizvodnje posebnog ugljikohidratnog spoja, glikogena. Osim toga, inzulin sprječava razgradnju ugljikohidrata.
Inzulin utječe na metabolizam proteina prvenstveno povećavajući oslobađanje proteina, nukleinskih kiselina i sprječavajući razgradnju proteina.
Inzulin djeluje kao aktivni provodnik glukoze do masnih stanica, pospješuje oslobađanje masnih tvari, omogućava stanicama tkiva da dobiju potrebnu energiju i sprječava brzu razgradnju masnih stanica. Uključivanje ovog hormona doprinosi ulasku natrijuma u ćelijska tkiva.
Funkcionalne funkcije inzulina mogu biti poremećene ako tijelo doživi akutni nedostatak istog tijekom izlučivanja, a također je narušen i učinak inzulina na tkiva organa.
Nedostatak inzulina u ćelijskom tkivu može nastati ako je pankreas poremećen, što dovodi do uništenja Langerhansovih otočića. Koji su odgovorni za nadoknadu hormona koji nedostaje.
Šta uzrokuje dijabetes
Dijabetes melitus tipa 1 nastaje upravo u slučaju nedostatka inzulina u organizmu, uzrokovanog nepravilnim radom gušterače, kada manje od 20 posto ćelija tkiva ostane sposobno za pun rad.
Druga vrsta bolesti nastaje ako je djelovanje inzulina narušeno. U tom slučaju se razvija stanje koje se naziva inzulinska rezistencija.
Bolest se izražava u tome što je konstantna, ali ne utiče pravilno na tkiva zbog gubitka osetljivosti ćelije.
Kada u krvi nema dovoljno inzulina, glukoza se ne može u potpunosti opskrbiti ćelijom, kao rezultat toga, to dovodi do naglog povećanja razine šećera u krvi. Zbog pojave alternativnih načina prerade šećera u tkivima se akumuliraju sorbitol, glikozaminoglikan i glikirani hemoglobin.
Zauzvrat, sorbitol često izaziva razvoj katarakte, remeti rad malih arterijskih žila i iscrpljuje nervni sistem. Glikozaminoglikani oštećuju zglobove i narušavaju zdravlje.
U međuvremenu, alternativne opcije za apsorpciju šećera u krvi nisu dovoljne da se dobije puna količina energije. Zbog kršenja metabolizma proteina, sinteza proteinskih spojeva je smanjena, a također se opaža i razgradnja proteina.
To postaje razlog da osoba ima slabost u mišićima, poremećena je funkcionalnost srca i skeletnih mišića. Zbog pojačane peroksidacije masti i nakupljanja štetnih toksičnih tvari dolazi do oštećenja krvnih žila. Kao rezultat toga, u krvi se povećava nivo ketonskih tijela, koja djeluju kao metabolički produkti.
Uzroci dijabetesa
Uzroci dijabetesa kod ljudi mogu biti dva tipa:
- autoimune;
- Idiopatski.
Autoimuni uzroci dijabetesa povezani su s kvarom imunološkog sistema. Kod slabog imuniteta dolazi do stvaranja antitijela u tijelu koja oštećuju stanice Langerhansovih otočića u gušterači, odgovorne za oslobađanje inzulina.
 Autoimuni proces nastaje zbog djelovanja virusnih bolesti, kao i kao rezultat djelovanja pesticida, nitrozamina i drugih toksičnih tvari na organizam.
Autoimuni proces nastaje zbog djelovanja virusnih bolesti, kao i kao rezultat djelovanja pesticida, nitrozamina i drugih toksičnih tvari na organizam.
Idiopatski uzroci mogu biti bilo koji procesi povezani s pojavom dijabetesa koji se razvijaju samostalno.
Zašto se javlja dijabetes tipa 2
Kod druge vrste bolesti najčešći uzrok razvoja dijabetesa je nasljedna predispozicija, kao i održavanje nezdravog načina života i prisutnost sekundarnih bolesti.
Faktori za razvoj dijabetesa tipa 2 su:
- Genetska predispozicija osobe;
- Prekomjerna tjelesna težina;
- Nepravilna prehrana;
- Čest i dugotrajan stres;
- Prisutnost ateroskleroze;
- Lijekovi;
- Prisutnost bolesti;
- Period trudnoće; ovisnosti o alkoholu i pušenju.
Ljudska genetska predispozicija. Ovaj razlog je glavni među svim mogućim faktorima. Ako pacijent u porodici ima rođaka koji je imao dijabetes, postoji rizik da se dijabetes pojavi zbog genetske predispozicije.
Ako jedan od roditelja boluje od dijabetesa, rizik od razvoja bolesti je 30 posto, a ako otac i majka imaju bolest, u 60 posto slučajeva dijete. Ako je prisutna nasljednost, može se početi pojavljivati već u djetinjstvu ili adolescenciji.
Stoga je potrebno pažljivo pratiti zdravlje djeteta s genetskom predispozicijom kako bi se na vrijeme spriječio razvoj bolesti. Što se dijabetes ranije otkrije, to je manja šansa da će se bolest prenijeti na unuke. Protiv bolesti se možete boriti pridržavanjem određene dijete.
Višak tjelesne težine. Prema statistikama, ovo je drugi razlog koji dovodi do razvoja dijabetesa. Ovo posebno važi za dijabetes tipa 2. Kod punoće ili čak gojaznosti, tijelo bolesnika ima veliku količinu masnog tkiva, posebno u abdomenu.
Takvi pokazatelji dovode do činjenice da osoba ima smanjenje osjetljivosti na djelovanje inzulina ćelijskih tkiva u tijelu. To je razlog zašto pacijenti sa prekomjernom težinom najčešće obolijevaju od dijabetes melitusa. Stoga je za one ljude koji imaju genetsku predispoziciju za pojavu bolesti važno pažljivo pratiti svoju prehranu i jesti samo zdravu hranu.
Nepravilna prehrana. Ako pacijentova prehrana uključuje značajnu količinu ugljikohidrata, a nema vlakana, to dovodi do pretilosti, što povećava rizik od razvoja dijabetesa kod osobe.
Čest i dugotrajan stres. Zapazimo pravila:
- Zbog čestih stresova i psihičkih iskustava u krvi osobe dolazi do nakupljanja tvari kao što su kateholamini, glukokortikoidi, koji izazivaju pojavu dijabetesa kod pacijenta.
- Posebno je rizik od razvoja bolesti kod onih ljudi koji imaju povećanu tjelesnu težinu i genetsku predispoziciju.
- Ako nasljedstvom nema faktora za uzbuđenje, tada snažan emocionalni slom može izazvati dijabetes melitus, koji će pokrenuti nekoliko bolesti odjednom.
- Kao rezultat, to može dovesti do smanjenja osjetljivosti na inzulin ćelijskih tkiva tijela. Stoga liječnici preporučuju da se u svakoj situaciji pridržavate maksimalne smirenosti i ne brinete o sitnicama.
Prisutnost produžene ateroskleroze, arterijske hipertenzije, koronarne bolesti srca. Dugotrajne bolesti dovode do smanjenja osjetljivosti ćelijskih tkiva na hormon inzulin.
Lijekovi. Neki lijekovi mogu izazvati razvoj dijabetesa. Među njima:
- diuretici,
- glukokortikoidni sintetički hormoni,
- posebno tiazidni diuretici,
- neki antihipertenzivni lijekovi
- lijekovi protiv raka.
Takođe, dugotrajna upotreba bilo kakvih lekova, posebno antibiotika, dovodi do poremećene iskorišćenosti šećera u krvi, razvija se tzv.
Prisustvo bolesti. Autoimune bolesti kao što su kronična insuficijencija nadbubrežne žlijezde ili autoimuni tiroiditis mogu uzrokovati dijabetes. Zarazne bolesti postaju glavni uzrok bolesti, posebno među školarcima i predškolcima koji često obolijevaju.
Uzrok razvoja dijabetes melitusa na pozadini infekcije, u pravilu, je genetska predispozicija djece. Iz tog razloga, roditelji, znajući da neko u porodici boluje od dijabetesa, treba da budu što pažljiviji prema zdravlju djeteta, da ne započinju liječenje zaraznih bolesti i redovno mjere glukozu u krvi.
Period trudnoće. Ovaj faktor također može uzrokovati razvoj dijabetes melitusa ako se na vrijeme ne preduzmu potrebne mjere prevencije i liječenja. Trudnoća kao takva ne može izazvati dijabetes, dok neuravnotežena ishrana i genetska predispozicija mogu učiniti svoj težak posao.
Uprkos dolasku žena tokom trudnoće, morate pažljivo pratiti svoju prehranu i ne dozvoliti da se previše zanesete masnom hranom. Također je važno ne zaboraviti voditi aktivan način života i raditi posebne vježbe za trudnice.
Ljudi toliko često obolijevaju od dijabetesa da ljekari iz cijelog svijeta više ne govore o "morbiditetu", već o epidemiji. Zaista, samo u Rusiji od dijabetesa boluje preko 10 miliona ljudi. Dakle, šta je dijabetes i zašto je opasan?
Dijabetes: šta se dešava i ko je kriv
Dijabetes melitus je hronična bolest kod koje je nivo šećera u krvi konstantno visok. Činilo bi se - pa, šta je loše u tome?
„Previše zaslađena“ krv dovodi do pojave slobodnih radikala koji oštećuju ćelije organizma. A podmukla glukoza se kombinuje sa proteinima i DNK, pretvarajući ih u supstance koje uzrokuju zadebljanje zidova arterija. Krvni sudovi se sužavaju, a to dovodi do srčanih bolesti.
Ako se višak šećera ne ukloni iz krvi na vrijeme, osoba će postupno prestati kretati prostorom, početi buncati i gubiti svijest. Bez medicinske pomoći, dijabetičar sa "skočenim" šećerom može umrijeti.
Budući da se sistem odgovoran za transport šećera iz krvi u ćelije može razgraditi na nekoliko različitih načina, dijabetes je također različit i treba ga liječiti na različite načine.
U ovom članku ćemo govoriti o tri tipa dijabetesa, objasniti odakle dolazi bolest i što učiniti u vezi s njom.
Dijabetes tipa 1
Osoba se razboli kada stanice pankreasa ne mogu proizvoditi inzulin, hormon odgovoran za transport hranljive glukoze iz krvi u ćelije. „Inzulinski ovisni“ dijabetes obično se razvija u djetinjstvu ili adolescenciji.
Ustaje dijabetes tipa 1 zbog kvara u imunološkom sistemu, u kojem imuni sistem počinje da napada β-ćelije pankreasa. Ređe se bolest razvija zbog virusnih bolesti i stresa.
znakovi bolesti se manifestiraju oštro, tako da ih je nemoguće ne primijetiti. Osoba doživljava uzbuđenje i strašnu žeđ, a istovremeno stalno "trči" u toalet. Dah mu miriše na aceton, koža ga svrbi, a glava ga boli. Ako se osobi ne pomogne, može pasti u komu i umrijeti.
Treat dijabetes tipa 1 sa redovnim injekcijama insulina. Nažalost, ne postoji drugi način da se pomogne takvim ljudima: na kraju krajeva, ne postoji način da se podrže i „ožive“ mrtve β-ćelije pankreasa.
Dijabetes tipa 2
Bolest nastaje kada tijelo prestane proizvoditi dovoljno inzulina, ili smanji osjetljivost na njega. Istovremeno, sve je u redu sa β-ćelijama pankreasa. Inzulinski neovisni dijabetes melitus obično pogađa osobe starije od 40 godina.
Ustaje dijabetes tipa 2 kod ljudi koji su naslijedili slabu osjetljivost na inzulin od svojih roditelja. Osim njih, u opasnosti su i oni koji vole više da jedu, a manje se kreću. Da bi se izborile sa neprekidnim protokom glukoze, ćelije gušterače svakim danom oslobađaju sve više inzulina u krv, „kidaju se“ i prestaju da se nose sa proizvodnjom hormona, zbog čega se dijabetes vremenom razvija.
znakovi bolesti se javljaju kasno, pa osobe sa dijabetesom često saznaju za svoju bolest slučajno dajući krv na analizu. Zbog toga se dijabetes tipa 2 često dijagnosticira tek kada višak glukoze u krvi obavi svoj "prljavi posao": isprovocira hipertenziju, aterosklerozu ili koronarnu bolest.
Stoga, ako odrasla osoba iznenada počne osjećati svrab i neuobičajenu žeđ, ako je redovno pospana, brzo se umori na poslu, često mu pozli ili osjeća trnce u nogama, potrebno je što prije posjetiti liječnika. Što se dijabetes prije otkrije, lakše ga je kasnije kontrolisati.
Treat dijabetes melitus na složen način: piju lijekove koji smanjuju šećer u krvi, pokušavaju jesti što manje masnog i slatkog i pokušavaju se više kretati. Nemoguće je potpuno izliječiti dijabetes tipa 2, ali možete promijeniti svoj život tako da dijabetes ne ometa njenu radost.
Dijabetes tipa 3
Osoba razvija dijabetes melitus tipa 3 zbog ozbiljnih problema s pankreasom. Bolest se razvija zbog upale, tumora ili ako je gušterača uklonjena tokom operacije.
Dijabetes tipa 3 sličan je dijabetesu tipa 1 i tipa 2. Ako ste ikada imali problema s pankreasom, nemojte to tajiti od svog liječnika kako biste izbjegli pogrešnu dijagnozu.
Najvažnija stvar koju treba znati o dijabetesu
Šansa za dobijanje dijabetesa tipa 1 je vrlo mala. Ako se to nije dogodilo u djetinjstvu, onda se najvjerovatnije neće ponoviti.
Međutim, gušterača se mora sačuvati. Da biste to učinili, trebali biste odustati od brze hrane i pušenja i pokušati jesti više povrća. Dijabetes tip 2 i 3 nije samo nasljedstvo, već i način života. Čak i ljudi sa oba roditelja koji boluju od dijabetesa možda se neće razboljeti ako se aktivno kreću, jedu puno biljne hrane i malo nezdravih deserta. Najbolja prevencija dijabetesa je zdrav način života!
Štaviše, ovo pravilo važi i za one ljude koji još uvek „nemaju sreće“ da obole od dijabetesa. Dokazano je da ako redovno i uzimate propisane lijekove, količina šećera u krvi se može uspješno kontrolisati, te možete živjeti punim životom.
Kako odrediti da li je nivo šećera normalan ili ne?
Često nas pitaju koji je normalan nivo šećera u krvi? Odgovarajući na ovo pitanje, možemo reći na prazan želudac manje od 6,1 mmol/l, a nakon jela manje od 7,8 mmol/l.
Ali za dijabetičare, po definiciji, ne može se govoriti o “normalnom šećeru”. Postoji pojam - ciljni domet. Drugim riječima, nivo glukoze u krvi ne smije prelaziti maksimalnu vrijednost i ne pasti ispod minimalne. O ovom rasponu svakako treba razgovarati sa svojim ljekarom, jer. može se razlikovati za različite pacijente.
Zadatak osobe sa dijabetesom je da nastoji osigurati da šećer u krvi bude unutar ciljanog raspona.
Poznat je mit da se nivo glukoze u krvi može osjetiti. Stoga se glukometar ne može koristiti. Nažalost, ovo je više zabluda. Tijelo se postepeno navikava na visok šećer. Naravno, ne govorimo o ekstremnim vrijednostima iznad 20 mmol/l. Već kod vrijednosti od 11-12 mmol/l mogu se razviti nepopravljive negativne posljedice i komplikacije dijabetesa. Stoga mjerenje nivoa glukoze u krvi treba provoditi redovno, najmanje 1 put dnevno. Ovo su službene preporuke algoritama za liječenje dijabetes melitusa.
Kako osigurati da je šećer u krvi u pravom rasponu i da se ne zavaravate?
Sve je vrlo jednostavno - da biste na prvi pogled razumjeli rezultat, pomoći će vam mjerači glukoze u krvi OneTouch Select® Plus serije sa uputama u boji. U roku od 5 sekundi, na ekranu će se pojaviti broj i naznaka šta to znači: previsoko, prenisko ili u ciljnom opsegu. A sa OneTouch Select® Plus mjeračem možete čak postaviti različite raspone prije i poslije obroka.
Ali veoma je važno zapamtiti da redovno samokontrolisanje ne obezbeđuje efikasno upravljanje dijabetesom. Neophodno je poduzeti prave radnje sa niskim i visokim šećerom. Da biste saznali šta da radite, potrebno je samo da se obratite lekaru ili potražite na internetu. Samo pouzdani izvori informacija.
Simptomi dijabetes melitusa su skup kliničkih manifestacija specifičnih za datu bolest, što liječnicima i pacijentima ukazuje na početak ili napredovanje patološkog procesa.
U prisustvu vanjskih znakova gestacijskog tipa bolesti, svi su vrlo slični simptomima dijabetesa prve dvije vrste - mučnina, povraćanje, slabost, žeđ, infekcije u genitourinarnom sistemu nisu posebno znakovi toksikoze i druge patologije, ali ukazuju na pojavu u drugom i trećem trimestru trudnoće.gestacijski dijabetes.
Gestacijski oblik patologije ne predstavlja direktnu prijetnju životu majke ili djeteta, ali može utjecati na opći tok trudnoće, dobrobit i buduće majke i fetusa. Visoki nivoi glukoze u krvi dovode do rođenja bebe velike težine (više od 4 kilograma), što će u budućnosti biti preduslov za njegovu gojaznost ili dijabetes u bilo kojoj dobi. Može doći i do blagog zastoja u razvoju djeteta, hipoglikemije, žutice u ranim fazama života novorođenčeta.
Znakovi komplikacija
dijabetičko stopalo
U medicini, dijabetičko stopalo je složena anatomska i funkcionalna promjena u tkivima distalnih donjih ekstremiteta kod pacijenata sa dijabetesom. Ovo je najozbiljnija komplikacija patologije koja se razmatra, koja često dovodi do gangrene, amputacije udova i invaliditeta.
Ako imate istoriju dijabetesa, zdravlje vaših stopala treba pažljivo pratiti. Postoje tri glavna oblika dijabetičkog stopala: neuropatsko (predominantno oštećenje živaca), ishemijsko (predominantno oštećenje krvnih žila i poremećen protok krvi), mješovito.
Među pritužbama pacijenata koji prethode dijabetičkom stopalu, stručnjaci razlikuju neugodne osjećaje, peckanje i ubod u nogama, naježivanje, osjećaj električnog pražnjenja. Ako ove tegobe nestanu prilikom hodanja, to ukazuje na početak razvoja neuropatskog oblika dijabetičkog stopala. Također je važno obratiti pažnju ako stopala povremeno gube osjetljivost. Ako se bolne senzacije javljaju direktno prilikom hodanja ili noću (možete se smiriti samo obješenjem udova s ruba kreveta), onda to znači početak razvoja ishemijskog oblika dijabetičkog stopala koji se naziva "ishemično stopalo".
 Među znakovima koji upućuju na početak razvoja dijabetičkog stopala, stručnjaci izdvajaju blanširanje kože na nogama ili pojavu staračkih pjega na njima, ljuštenje i suhoću kože na ovom području, pojavu raznih mjehurića na koži. sa bistrom tečnošću, često se javljaju žuljevi, pukotine između prstiju, deformacija ploča nokta na nogama, zadebljanje keratinizacije kože stopala, spontani prijelomi malih kostiju na nogama. Ako osoba primijeti barem nekoliko od ovih znakova, treba odmah potražiti liječničku pomoć.
Među znakovima koji upućuju na početak razvoja dijabetičkog stopala, stručnjaci izdvajaju blanširanje kože na nogama ili pojavu staračkih pjega na njima, ljuštenje i suhoću kože na ovom području, pojavu raznih mjehurića na koži. sa bistrom tečnošću, često se javljaju žuljevi, pukotine između prstiju, deformacija ploča nokta na nogama, zadebljanje keratinizacije kože stopala, spontani prijelomi malih kostiju na nogama. Ako osoba primijeti barem nekoliko od ovih znakova, treba odmah potražiti liječničku pomoć.
Znakovi retinopatije
Dijabetička oftalmologija manifestira se promjenom krvnih žila u mrežnici oka, što dovodi do kršenja mikrocirkulacije u njoj. Ovaj poremećaj dovodi do dijabetičke retinopatije. Takva komplikacija se razvija postepeno, a čak iu kasnijim fazama može biti gotovo neprimjetna za osobu.
Glavni znakovi dijabetičke retinopatije su:
- pojava "mušica" pred očima;
- zamagljen vid;
- smanjena vidna oštrina u kasnijim fazama;
- krvarenja u staklastom tijelu i mrežnjači.
Istovremeno, dijabetička oftalmologija se može manifestirati u dva glavna oblika - neproliferativnoj (pozadinskoj) ili proliferativnoj retinopatiji mrežnice. Kod pozadinske retinopatije, patologija se prije svega odnosi na samu mrežnicu. Uz poremećaje u kapilarnim žilama mrežnice, javljaju se krvarenja, edem mrežnice i naslage metaboličkih proizvoda. Pozadinska retinopatija je česta kod starijih pacijenata sa dijabetesom. Izaziva postupno smanjenje vidne oštrine.
Na osnovu pozadine, proliferativna retinopatija se razvija ako nedostatak opskrbe kisikom retine nastavi rasti. U tom slučaju dolazi do patološkog stvaranja novih krvnih žila koji rastu iz mrežnice u staklasto tijelo. Ovaj proces dovodi do krvarenja u staklasto tijelo i naglog povećanja progresije gubitka vida kod ljudi i nepovratnog sljepila. U adolescenciji do takvog prijelaza komplikacije iz jednog oblika u drugi može doći za nekoliko mjeseci, nakon čega slijedi ablacija mrežnice i potpuni gubitak vida.
Znakovi encefalopatije
 Dijabetička encefalopatija nastaje kao komplikacija dijabetes melitusa, zbog difuznog degenerativnog oštećenja mozga. Prevalencija encefalopatije direktno ovisi o vrsti dijabetesa, a simptomi - o trajanju bolesti i težini. Odnosi se na kasne komplikacije i manifestuje se 10-15 godina nakon ispoljavanja dijabetes melitusa.
Dijabetička encefalopatija nastaje kao komplikacija dijabetes melitusa, zbog difuznog degenerativnog oštećenja mozga. Prevalencija encefalopatije direktno ovisi o vrsti dijabetesa, a simptomi - o trajanju bolesti i težini. Odnosi se na kasne komplikacije i manifestuje se 10-15 godina nakon ispoljavanja dijabetes melitusa.
Njegov neposredni uzrok su metabolički poremećaji tipični za dijabetes koji dovode do oštećenja moždanog tkiva i krvnih žila. Gore navedeni procesi dovode do kršenja moždane aktivnosti, smanjenja kognitivnih funkcija. Razvoj encefalopatije odvija se vrlo sporo, što dovodi do poteškoća u prepoznavanju njenih simptoma u ranim fazama.
Glavni simptomi dijabetičke encefalopatije su:
- glavobolje i vrtoglavica;
- emocionalna nestabilnost, visok umor, poremećaji spavanja i drugi neurastenični poremećaji;
- nestabilnost hoda osobe;
- račvanje predmeta pri gledanju u njih, zamagljen vid, bljesak "mušice" pred očima;
- mentalni, depresivni poremećaji;
- zbunjen um;
- pogoršanje mentalne aktivnosti, pamćenja, sposobnosti koncentracije;
- moždani udari, prolazni ishemijski napadi, druge patologije cerebralne cirkulacije;
- pojava napadaja.
U početnim fazama praktički nema kliničkih komplikacija, a s razvojem encefalopatije simptomi se počinju očitovati jasnije. Simptomi su identični za oba tipa dijabetesa.
Česti pratioci dijabetesa su ateroskleroza, arterijska hipertenzija i gojaznost. U vezi sa obliteracijom krvnih sudova u slučaju ateroskleroze, povećava se rizik od ishemijskog moždanog i srčanog udara. Ako je poremećena mikrocirkulacija u bubrežnim žilama, dolazi do ireverzibilnog zatajenja bubrega, što na kraju dovodi do potpunog prestanka rada bubrega. To, pak, dovodi do potrebe za zamjenskom terapijom za zatajenje bubrega doživotnom dijalizom.
dijabetička koma
Dijabetička koma je ozbiljno kršenje metaboličkih procesa u tijelu pacijenta koji boluje od dijabetes melitusa. Koma se može pojaviti i kod snažnog povećanja i kod snažnog smanjenja razine šećera u krvi osobe. Ovo stanje zahtijeva hitnu medicinsku pomoć, jer su u njegovom odsustvu moguće ozbiljne komplikacije, pa čak i smrt.
Koma se razvija u fazama, ali prilično brzo. Prvi znak pada u komu može biti nesvjestica, nagli porast šećera u krvi, mučnina i povraćanje, pospanost, bol u trbuhu dan ili više prije neposredne kome. Drugi simptom dijabetičke kome može biti oštar miris acetona iz usta pacijenta. Mogu se javiti i grčevi, žeđ, smanjena osjetljivost.
S hipoglikemijskom komom, koncentracija šećera u krvi naglo opada. Indikator može doseći nivo od 2,5 mmol po litru i ispod. Među očiglednim simptomima takve kome ističu se bezrazložna tjeskoba, pacijentov strah, osjećaj slabosti, konvulzije, pad krvnog tlaka, gubitak svijesti. Predznaci pojave hipoglikemijske kome mogu poslužiti kao:
- opšta slabost;
- nedostatak apetita;
- bilo dijareja;
- vrtoglavica, glavobolja, tahikardija.
Nedostatak pomoći u ovom stanju može dovesti do izuzetno ozbiljnih posljedica. Budući da se hipoglikemijska koma brzo razvija, pomoć bi trebala biti hitna.
Obični ljudi dijabetičku komu mogu dijagnosticirati po oštrom padu krvnog tlaka pacijenta, slabljenju pulsa, mekoći očnih jabučica. Samo kvalifikovani lekar može da oživi osobu u ovom stanju, pa treba što pre da usledi poziv hitne pomoći.
Laboratorijski znakovi
 Pouzdano je moguće znati pacijentovu dijagnozu tek nakon što su obavljene sve potrebne laboratorijske pretrage. Svi laboratorijski testovi za dijabetes imaju za cilj određivanje razine glukoze u krvi.
Pouzdano je moguće znati pacijentovu dijagnozu tek nakon što su obavljene sve potrebne laboratorijske pretrage. Svi laboratorijski testovi za dijabetes imaju za cilj određivanje razine glukoze u krvi.
Moguće je slučajno otkriti šećer u krvi tokom masovnih pregleda osobe prije hospitalizacije ili prilikom hitnog određivanja drugih pokazatelja.
Najčešće se izvodi na prazan želudac. Prije nego što ga prođete, ne smijete ništa jesti 8-12 sati. Takođe, nemojte piti alkohol i ne pušiti sat vremena prije davanja krvi. U ovom slučaju, nivo do 5,5 mmol po litri smatrat će se normalnim pokazateljem. Ako je indikator jednak 7 mmol po litri, pacijent će biti poslan na dodatni pregled. U tu svrhu se provodi testiranje tolerancije glukoze. Da bi to učinio, pacijent daruje krv na prazan želudac, zatim popije čašu šećera (75 grama za odraslu osobu na 200 mililitara vode), a 2 sata nakon toga ponovo uzima krv.
Ako je tijelo u normalnom stanju, tada će prva analiza pokazati rezultat do 5,5 mmol po litri, a druga - do 7,8 mmol po litri. Ako su pokazatelji u rasponu od 5,5-6,7 odnosno 7,8-11,1 mmol po litri, to će reći liječnicima o razvoju predijabetesa kod pacijenta. Vrijednosti veće od ovih pokazatelja ukazuju na dijabetes.
Uobičajeno je i da se provede studija o glikiranom hemoglobinu, koja pokazuje prosječnu vrijednost glukoze u ljudskoj krvi u posljednja 3 mjeseca života. Norma je ispod 5,7%. Ako je vrijednost u rasponu od 5,7-6,4%, onda to ukazuje da postoji rizik od razvoja dijabetesa tipa 2. U tom slučaju trebate razgovarati sa svojim liječnikom o mjerama za smanjenje ovog rizika. Ako je nivo glikiranog hemoglobina veći od 6,5%, dijagnoza dijabetes melitusa je vjerovatna, ali je potrebna potvrda. Preporučeni nivo glikiranog hemoglobina kod osoba sa dijabetesom je manji od 7%, ako je ovaj nivo viši, trebalo bi da razgovarate o situaciji sa svojim lekarom. Treba imati na umu da nivo glikiranog hemoglobina iznad 7% lekar može oceniti kao optimalan.
Simptomi kod djeteta
Dijabetes se može manifestirati u bilo kojoj dobi, uključujući i rano djetinjstvo. Javlja se čak i neonatalni dijabetes. Ovo je rijedak slučaj urođene prirode bolesti. Najčešće se manifestacija kod djece javlja u dobi od 6-12 godina. Metabolički procesi kod djece u ovom periodu se odvijaju mnogo brže, a stanje neformiranog nervnog sistema može uticati na nivo glukoze u krvi. Što je beba mlađa, dijabetes je teži.
Među glavnim simptomima na koje roditelji moraju obratiti pažnju kako ne bi propustili razvoj dijabetesa, liječnici razlikuju kod djece:
- žeđ i suha usta;
- mučnina sa povraćanjem;
- često mokrenje sa ljepljivim urinom;
- gubitak težine i visok apetit u isto vrijeme;
- pad vidne oštrine;
- visok umor, slabost i razdražljivost.
Ako dijete ima barem jedan od gore navedenih simptoma, to je razlog da se obratite ljekaru. Ako se istovremeno otkrije više simptoma, odmah se obratite ljekaru.
Također među simptomima kod djece mogu se javiti tipični i atipični znakovi dijabetesa. Tipični simptomi su poliurija koju roditelji beba često brkaju sa starosnom urinarnom inkontinencijom, polidipsijom, polifagijom, suvom i svrbežom kože, svrbežom genitalija nakon mokrenja, količina šećera u krvi je veća od 5,5 mmol po litri pri analizi krv na prazan želudac. Pravovremena dijagnoza u slučaju sumnje pomoći će identificirati bolest u ranoj fazi i započeti potrebnu terapiju, koja neće dopustiti razvoj komplikacija.
Definicija dijabetes melitusa kod kuće
Tijek dijabetes melitusa može biti potpuno asimptomatski. Može se nasumično otkriti prilikom posjete oftalmologu ili bilo kojem drugom ljekaru. Međutim, postoji mnogo znakova po kojima se prisutnost patologije može pogoditi neovisno. Istovremeno, kod kuće možete čak i precizno odrediti vrstu bolesti.
U zdravom tijelu nakon obroka nivo šećera u krvi raste. Nakon 2-3 sata nakon ovoga, ovaj indikator bi se trebao vratiti na prvobitne granice. Ako se to ne dogodi, tada osoba ima niz simptoma koji se ne mogu zanemariti. Ovo se već smatra suhim ustima, žeđom, vrlo učestalim i obilnim mokrenjem, pojačanim apetitom, apatijom, konvulzijama, maglom svijesti. Postepeno, osoba počinje primjećivati suhoću kože, koja se ranije nije ni na koji način manifestirala.
I kod kuće se može posumnjati na pojavu dijabetesa po raznim čudnim osjećajima koje osoba ranije nije primijetila. Kod drugog tipa dijabetesa to je slabo zacjeljivanje rana i ogrebotina, razvoj gojaznosti. Kod prve vrste patologije, osoba, naprotiv, može dramatično izgubiti težinu, iako je apetit prilično visok. Takođe, kod svih vrsta bolesti može doći do svraba kože, pojačanog rasta dlačica na licu, stvaranja ksantoma (male žute izrasline na koži), opadanja kose na udovima i dr.
Mjesto rada: Novorosijsk, medicinski centar "Nefros".
obrazovanje:1994-2000 Stavropoljska državna medicinska akademija.
Obuka:
- 2014. - Redovni kursevi usavršavanja "Terapija" na bazi Državne budžetske obrazovne ustanove visokog stručnog obrazovanja "Kubanski državni medicinski univerzitet".
- 2014 - "Nefrologija" redovni kursevi napredne obuke na bazi Stavropoljskog državnog medicinskog univerziteta.
Dijabetes melitus (DM) je jedna od najčešćih bolesti moderne ljudske civilizacije. Od ove bolesti niko nije imun – ni muškarci, ni žene, ni deca. I ovu bolest ne treba podcijeniti, jer dijabetes kod osobe često može dovesti do teških komplikacija, koje rezultiraju invalidnošću, a ponekad i smrću.
Širenje bolesti
Postoji mišljenje da je dijabetes izuzetno moderna bolest, pošast naše civilizacije i odmazda za visok životni standard, što dovodi do široke dostupnosti hrane bogate ugljikohidratima. Međutim, to nije tako, jer šta je dijabetes, bilo je dobro poznato u antičkom svijetu, u staroj Grčkoj i Rimu. Sam izraz "dijabetes" je grčkog porijekla. U prevodu sa grčkog, to znači "prolazak". Ovo tumačenje odražava glavne znakove dijabetesa - neukrotivu žeđ i obilno mokrenje. Stoga se činilo da sva tečnost koju čovjek konzumira prolazi kroz njegovo tijelo.
Drevni liječnici su mogli utvrditi koji tip dijabetesa ima pacijent, pri čemu se prva vrsta bolesti smatrala neizlječivom i koja je vodila do neposredne smrti, a druga se liječila dijetom i vježbanjem. Međutim, veza između DM kod ljudi i pankreasa i hormona insulina ustanovljena je tek u 20. veku. Tada je bilo moguće dobiti inzulin iz pankreasa stoke. Ova otkrića dovela su do široke upotrebe inzulina kod dijabetes melitusa.
Dijabetes je jedna od najčešćih bolesti današnjice. U svijetu postoji oko 250 miliona ljudi sa dijabetesom (uglavnom tipa 2) i broj onih koji ga obolijevaju stalno raste. To čini dijabetes ne samo medicinskim već i društvenim problemom. U Rusiji se bolest javlja kod 6% stanovništva, au nekim zemljama je zabilježena kod svake desete osobe. Iako liječnici vjeruju da se ove brojke mogu značajno podcijeniti. Zaista, kod onih koji su bolesni od druge vrste bolesti, u ranim fazama, znakovi patologije su vrlo slabo izraženi. Ukupan broj oboljelih od dijabetesa, uzimajući u obzir ovaj faktor, procjenjuje se na 400 miliona.. Dijabetes se najčešće dijagnosticira kod odraslih, ali oko 0,2% djece također boluje od bolesti. Prognoze širenja dijabetesa u budućnosti su razočaravajuće – očekuje se da će se 2030. godine broj oboljelih udvostručiti.
Postoje rasne razlike u učestalosti dijabetesa tipa 2. Dijabetes melitus pogađa predstavnike mongoloidne i negroidne rase mnogo češće od bijelaca.
Prevalencija bolesti metabolizma ugljikohidrata u svijetu
Opis
Bolest spada u kategoriju endokrinih. A to znači da se dijabetes melitus temelji na poremećajima povezanim s radom endokrinih žlijezda. U slučaju dijabetesa, govorimo o slabljenju utjecaja na ljudski organizam posebne tvari - inzulina. Kod dijabetes melitusa tkiva osjećaju njegov nedostatak - apsolutni ili relativni.
Funkcije insulina
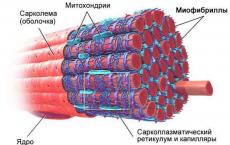
Dakle, pojava dijabetesa je usko povezana sa insulinom. Ali ne znaju svi kakva je to supstanca, odakle dolazi i koje funkcije obavlja. Inzulin je poseban protein. Njegova sinteza se odvija u posebnoj endokrinoj žlijezdi koja se nalazi ispod ljudskog želuca - pankreasu. Strogo govoreći, nije svo tkivo pankreasa uključeno u proizvodnju inzulina, već samo dio. Ćelije žlijezde koje proizvode inzulin nazivaju se beta ćelije i nalaze se na posebnim Langerhansovim otočićima smještenim među tkivima žlijezde. Sama riječ "insulin" dolazi od riječi insula, što na latinskom znači "ostrvo".
Funkcije inzulina usko su povezane s metabolizmom tako važnih tvari za tijelo kao što su ugljikohidrati. Ugljikohidrate čovjek može dobiti samo hranom. Budući da su ugljikohidrati izvor energije, mnogi fiziološki procesi koji se odvijaju u stanicama su nemogući bez ugljikohidrata. Istina, tijelo ne apsorbira sve ugljikohidrate. U stvari, glavni ugljikohidrat u tijelu je glukoza. Bez glukoze, ćelije tela neće moći da dobiju potrebnu količinu energije. Insulin ne samo da apsorbuje glukozu. Konkretno, njegova je funkcija sinteza masnih kiselina.
Glukoza spada u kategoriju jednostavnih ugljikohidrata. U ovu kategoriju spada i fruktoza (voćni šećer), koja se u velikim količinama nalazi u bobicama i voću. Unesena fruktoza se metabolizira u jetri u glukozu. Osim toga, jednostavni šećeri (disaharidi) su saharoza, koja se nalazi u hrani kao što je obični šećer, i laktoza, koja se nalazi u mliječnim proizvodima. Ove vrste ugljikohidrata također se razgrađuju na glukozu. Ovaj proces se odvija u crijevima.
Osim toga, postoji niz polisaharida (ugljikohidrata) s dugim molekulskim lancem. Neke od njih, poput škroba, tijelo slabo apsorbira, dok se drugi ugljikohidrati, poput pektina, hemiceluloze i celuloze, uopće ne probavljaju u crijevima. Međutim, ovi ugljikohidrati igraju važnu ulogu u probavnom procesu, potičući pravilnu apsorpciju drugih ugljikohidrata i održavajući ispravan nivo crijevne mikroflore.
Uprkos činjenici da je glukoza glavni izvor energije za ćelije, većina tkiva nije u stanju da je dobije direktno. U tu svrhu ćelijama je potreban insulin. Organi koji ne mogu postojati bez insulina zavise od insulina. Samo vrlo malo tkiva može primiti glukozu bez inzulina (to uključuje, na primjer, moždane stanice). Takva tkiva se nazivaju inzulinsko nezavisna. Za neke organe glukoza je jedini izvor energije (na primjer, za isti mozak).
Koje su posledice situacije kada ćelijama iz nekog razloga nedostaje insulin? Ova situacija se manifestuje u vidu dve glavne negativne posledice. Prvo, ćelije neće moći da prime glukozu i doživeće glad. Zbog toga mnogi organi i tkiva neće moći pravilno funkcionirati. S druge strane, neiskorištena glukoza će se akumulirati u tijelu, prvenstveno u krvi. Ovo stanje se naziva hiperglikemija. Istina, višak glukoze se obično skladišti u jetri kao glikogen (odakle se može reciklirati natrag u krv kada je to potrebno), ali inzulin je također potreban za proces pretvaranja glukoze u glikogen.
Normalni nivoi glukoze u krvi kreću se od 3,3 do 5,5 mmol/L. Ova vrijednost se određuje kada se krv uzima na prazan želudac, jer jelo uvijek uzrokuje kratkotrajno povećanje nivoa šećera. Višak šećera se nakuplja u krvi, što dovodi do ozbiljnih promjena njegovih svojstava, taloženja šećera na stijenkama krvnih žila. To dovodi do razvoja različitih patologija cirkulacijskog sistema i, u konačnici, do poremećaja u radu mnogih tjelesnih sistema. Upravo se taj proces - nakupljanje viška glukoze u krvi - naziva dijabetes melitus.
Uzroci dijabetesa i njegove vrste
Mehanizam patogeneze bolesti svodi se na dva glavna tipa. U prvom slučaju, pojava viška glukoze dovodi do smanjenja proizvodnje inzulina od strane gušterače. Ovaj fenomen se može pojaviti zbog različitih patoloških procesa, na primjer, zbog upale gušterače - pankreatitisa.
Druga vrsta dijabetes melitusa se opaža ako proizvodnja inzulina nije smanjena, ali je unutar normalnog raspona (ili čak malo iznad njega). Patološki mehanizam razvoja dijabetesa u ovom slučaju je drugačiji - gubitak osjetljivosti tkiva na inzulin.
Prvi tip dijabetesa se naziva dijabetes melitus tipa 1, a drugi tip bolesti je dijabetes melitus tipa 2. Ponekad se dijabetes tipa 1 naziva inzulinsko zavisnim, a dijabetes tipa 2 neovisni o inzulinu.
Postoje i drugi tipovi dijabetesa - gestacijski, MODY-dijabetes, latentni autoimuni dijabetes i neki drugi. Međutim, oni su mnogo rjeđi od dvije glavne vrste.
Osim toga, dijabetes insipidus treba razmatrati odvojeno od dijabetes melitusa. Ovo je naziv za vrstu bolesti kod koje dolazi do pojačanog mokrenja (poliurije), ali nije uzrokovana hiperglikemijom, već drugim vrstama uzroka, kao što su bolesti bubrega ili hipofize.
Iako postoje zajedničke karakteristike između dijabetes melitusa, simptomi i liječenje oba glavna tipa dijabetesa općenito su vrlo različiti.
Dvije vrste dijabetes melitusa - karakteristične osobine
| sign | dijabetes tipa 1 | dijabetes tipa 2 |
| Starost pacijenata | obično mlađi od 30 godina | obično stariji od 40 godina |
| Pol pacijenata | Pretežno muško | Pretežno žensko |
| Početak dijabetesa | Akutno | postepeno |
| Osetljivost tkiva na insulin | Normalno | Smanjena |
| lučenje insulina | u početnoj fazi - smanjen, s teškim dijabetesom - odsutan | u početnoj fazi - povećana ili normalna, s teškim dijabetes melitusom - smanjena |
| Liječenje dijabetesa inzulinom | neophodno | u početnoj fazi nije potrebno, u teškim slučajevima - neophodno je |
| Telesna težina pacijenta | u početnoj fazi - normalno, zatim smanjeno | obično povišen |
Insulin ovisan dijabetes melitus
Ovaj dijabetes javlja se kod svakog desetog bolesnika od ukupnog broja oboljelih od ove bolesti. Međutim, od dva tipa dijabetesa, dijabetes tipa 1 se smatra najtežim i može vjerojatnije dovesti do komplikacija opasnih po život.
Prvi tip dijabetes melitusa, u pravilu, je stečena patologija. To je uzrokovano kvarom pankreasa. Poremećaj rada žlijezde je praćen smanjenjem količine proizvedenog inzulina, što dovodi do dijabetesa. Zašto žlezda prestaje da funkcioniše? Ova pojava može se pojaviti iz velikog broja razloga, ali najčešće se javlja zbog upale žlijezde. Najčešće može biti uzrokovano akutnim sistemskim virusnim infekcijama i kasnijim autoimunim procesima, kada imuni sistem počinje da napada ćelije pankreasa. Također, prvi tip dijabetesa često se javlja kao posljedica onkoloških bolesti. Ozbiljan faktor koji pogoduje razvoju bolesti je nasljedna predispozicija. Osim toga, i druge okolnosti igraju ulogu u nastanku prvog oblika DM:
- stres kojem je osoba bila izložena
- hipoksija ćelija pankreasa,
- nepravilna ishrana (hrana bogata mastima i hrana siromašna proteinima).
Najčešće se razvoj inzulinske ovisnosti javlja u mladoj dobi (do 30 godina). Međutim, stariji ljudi nisu imuni na ovu bolest.
Kako se manifestuje dijabetes tipa 1?
Bolest karakterizira akutna početna faza, pa se prvi znakovi dijabetesa obično lako primjećuju. Glavni simptomi dijabetesa su intenzivna žeđ, konzumiranje velikih količina vode. Shodno tome, povećava se i volumen oslobođenog urina (poliurija). Urin pacijenata obično ima slatkast okus, zbog povećanog sadržaja glukoze u njemu. Ovaj simptom je povećanje koncentracije glukoze u urinu, što se naziva glukozurija. Razvoj glukozurije se opaža kada koncentracija šećera u krvi prelazi 10 mmol / l. Istovremeno, bubrežni filteri počinju da ne uspijevaju ukloniti glukozu i ona počinje teći u mokraću. Međutim, kod nekih bubrežnih patologija šećer u urinu se često opaža čak i uz normalne razine šećera u krvi, tako da ovaj parametar, povećan sadržaj glukoze u mokraći, nije određujući znak dijabetes melitusa.
Takođe, dijabetes melitus se manifestuje patološkim povećanjem apetita (polifagija). Ovaj fenomen se jednostavno objašnjava, jer zbog činjenice da glukoza ne ulazi u ćelije, tijelo doživljava stalan nedostatak energije i gladna tkiva to signaliziraju mozgu. Uz stalnu upotrebu hrane, međutim, pacijent ne dobija na težini, već je gubi. Ostali znaci bolesti su jak umor i slabost, svrab kože, uporne glavobolje, povišen krvni pritisak, smetnje vida. Prilikom analize urina u njemu se otkriva aceton, što je posljedica korištenja masnih rezervi od strane stanica. Međutim, aceton se često izlučuje urinom i kod mnogih drugih bolesti, poput upale. Posebno se često aceton u urinu pojavljuje kod djece. Stoga ovu okolnost ne treba smatrati definitivnim simptomom dijabetesa.
Fluktuacije razine glukoze u krvi često dovode do njenih abnormalno visokih ili niskih vrijednosti, a kao rezultat - do hipoglikemijske ili hiperglikemijske kome. Ova stanja često završavaju smrću pacijenta.
Uobičajeni dijabetesni sindrom je Raynaudov sindrom, koji uključuje:
- sklerodermija,
- ateroskleroza,
- periartritis,
- tromboangiitis obliterans,
- hladnoća i utrnulost ekstremiteta,
- bol u rukama.
Prvi oblik dijabetesa ne samo da je neizlječiv, već je i potencijalno fatalan. Ako se pacijent ne liječi, njegov dijabetes ovisan o inzulinu će se pretvoriti u komplikacije kao što su ketoacidoza ili dijabetička koma, koje neminovno završavaju smrću. Ovisno o koncentraciji šećera u krvi, stadijum dijabetesa će se smatrati blagim, teškim ili umjerenim.
Faze dijabetes melitusa ovisnog o inzulinu
Dijagnoza dijabetesa
Ako se pojave prvi simptomi bolesti, onda je to razlog da što prije potražite liječničku pomoć. Samo liječnik može dijagnosticirati prisustvo prvog oblika dijabetesa i odrediti koja sredstva se mogu koristiti za njegovo liječenje. Ako se terapija dijabetesa započne u početnoj fazi, to smanjuje vjerojatnost komplikacija.
Međutim, sama sumnja na postojanje bolesti nije dovoljna, potrebna je tačna dijagnoza. Za dijagnosticiranje dijabetesa koristi se niz metoda. Prije svega, ovo je određivanje nivoa glukoze u krvi na prazan želudac, nivoa inzulina. Kod dijabetes melitusa, praćenog visokim nivoom glukoze u organizmu, šećer počinje da se izlučuje urinom. To je zbog činjenice da se bubrezi ne mogu nositi s filtracijom glukoze i ona se pojavljuje u urinu. Dakle, pomoću testa glukoze u urinu možete utvrditi prisutnost dijabetesa.
Kako liječiti dijabetes?
Nažalost, dijabetes melitus danas je jedna od neizlječivih patologija, uključujući i u početnoj fazi, budući da nisu razvijene učinkovite metode terapije usmjerene na uklanjanje disfunkcija gušterače. Međutim, to ne znači da je prognoza bolesti fatalna. Ipak, terapija je isključivo simptomatske prirode - stabilizacija nivoa glukoze u tijelu, liječenje popratnih dijabetesnih patologija.
Inzulinska terapija za dijabetes
Kod ove vrste dijabetesa liječenje se uglavnom sastoji od unošenja inzulina u tijelo pacijenta. Inzulin pomaže tkivima da apsorbuju glukozu i smanjuje njen nivo u krvi. Uvođenje inzulina provodi se samo parenteralnom (supkutanom) metodom, jer se inzulin razgrađuje prilikom prolaska kroz gastrointestinalni trakt.
Za uvođenje inzulina u dijabetes prve vrste najčešće se koriste konvencionalne šprice. Iako sada postoje poboljšane kompaktne špriceve za olovke. Pumpe za ubrizgavanje takođe se široko koriste. Ova vrsta šprica vam omogućava preciznu kontrolu protoka inzulina u krv i sprječava nastanak tako opasnih komplikacija kao što je hipoglikemija. Popularnost špric pumpi raste svake godine.
Postoje različite vrste inzulina, koje se mogu razlikovati jedna od druge prema različitim kriterijima:
- brzina akcije,
- stepen čišćenja,
- biološkog porijekla.
Medicinski inzulin ima koncentraciju od 40 ili 100 IU (međunarodne jedinice).
Edukacija pacijenata kao dio terapije
Važan element terapije dijabetesa je edukacija pacijenata. Pacijent bi trebao znati što treba učiniti ako se pojavi stanje hipoglikemije ili hiperglikemije, kako stalno pratiti razinu glukoze u krvi, kako promijeniti prehranu. Rodbina pacijenta takođe treba da ima takve informacije.
Dijeta
Dijabetes je metabolička bolest. Stoga je vitalna metoda njegovog liječenja dijeta zasnovana na principu ograničavanja količine ugljikohidrata u hrani. Bez pridržavanja dijete, pacijent rizikuje smrt kao rezultat razvoja stanja teške hiper- i hipoglikemije.
Dijeta za dijabetes melitus ovisnog o inzulinu trebala bi se temeljiti na strogom pridržavanju normi ugljikohidrata koji ulaze u tijelo pacijenta. Za praktičnost izračunavanja ugljikohidrata u praksi liječenja dijabetesa uvedena je posebna mjerna jedinica - jedinica kruha (XE). Jedan XE sadrži 10 g jednostavnih ugljikohidrata, odnosno 20 g kruha. Količinu XE koja se konzumira dnevno odabire liječnik pojedinačno, uzimajući u obzir fizičku aktivnost, težinu pacijenta i težinu toka bolesti. Kod dijabetes melitusa ovisnog o inzulinu, konzumacija alkohola je strogo zabranjena.
dijabetes melitus neovisan o inzulinu
Ovaj tip dijabetesa je najčešći. Prema statistikama, nalazi se kod oko 85% dijabetičara. Dijabetes tipa 2 rijetko se javlja u mladosti. Tipičniji je za sredovečne i starije osobe.
Bolest tipa 2 nije uzrokovana nedostatkom proizvodnje inzulina, već poremećajem u interakciji između inzulina i tkiva. Ćelije prestaju apsorbirati inzulin i glukoza se počinje akumulirati u krvi. Uzroci ovog fenomena nisu u potpunosti razjašnjeni, ali, prema naučnicima, suštinsku ulogu u patogenezi dijabetesa igraju:
- promjena brzine apsorpcije glukoze u crijevima,
- ubrzanje uništavanja inzulina,
- smanjenje broja insulinskih receptora u ćelijama.
Konkretno, u nekim patologijama, imunološke ćelije tijela mogu percipirati inzulinske receptore kao antigene i uništiti ih.
Glavna okolnost koja utiče na vjerovatnoću razvoja dijabetesa je gojaznost. O tome svjedoče i statistički podaci, budući da 80% pacijenata s dijabetesom neovisnim o inzulinu ima prekomjernu težinu.
Među faktorima koji doprinose razvoju bolesti mogu se razlikovati i:
- sjedilački način života,
- pušenje;
- alkoholizam;
- nedostatak fizičke aktivnosti;
- pogrešna dijeta;
- stres;
- uzimanje određenih lijekova, kao što su glukokortikosteroidi.
Genetska predispozicija i naslijeđe također igraju značajnu ulogu. Ako je barem jedan od roditelja bolestan od insulin-zavisnog dijabetesa, tada je vjerovatnoća da će dijete imati ovu bolest u odrasloj dobi 80%.
Postoji zabluda da prekomjerna konzumacija slatkiša, čak i jednog, može dovesti do dijabetesa. Zapravo, nije tako, zdrava osoba može pojesti dosta slatkiša odjednom, a to neće utjecati na njegovo zdravlje. Druga stvar je da stalna konzumacija slatkiša često dovodi do pretilosti, ali višak kilograma već može uzrokovati procese koji dovode do dijabetesa.
Znakovi dijabetesa
Dijabetes melitus koji nije ovisan o inzulinu razvija se polako tokom mnogo godina. Stoga pacijenti često ne obraćaju pažnju na prve znakove dijabetesa, pripisujući ih promjenama vezanim za dob, prekomjernim radom. U ranim fazama dijabetesa često uopće nema simptoma. Dakle, prvi znakovi dijabetesa pojavljuju se tek uz ozbiljno povećanje razine glukoze u krvi.
Postoji niz simptoma tipičnih za dijabetes melitus koji nije ovisan o inzulinu. Bolesnika počinje uznemiravati intenzivna žeđ, učestalo mokrenje, nesanica noću, umor, slabost i pospanost tokom dana.
Također, prvi znaci dijabetesa uključuju sljedeće pojave:
- sporo zarastanje rana
- zamagljen vid,
- epizodična ili uporna vrtoglavica,
- utrnulost ili trnci u udovima,
- dermatitis.
S druge strane, takve se pojave često razvijaju i kod drugih patologija, pa dijagnozu i određivanje vrste dijabetesa treba postaviti liječnik, a ne sam pacijent.
U nedostatku liječenja počinju teški oblici komplikacija - neuropatija, nefropatija, retinopatija, angiopatija.
Skriveni simptomi promjena u metabolizmu ugljikohidrata su usporavanje sinteze proteina i masnih kiselina. S progresijom bolesti, znakovi patologije se razvijaju i postaju sve uočljiviji. Na kraju, povećana razina glukoze u krvi počinje utjecati na rad gušterače, poremećeni su procesi sinteze inzulina. Razvija se ketoacidoza, povećava se gubitak vode i elektrolita u urinu.
Dijagnostika
Prvi znaci dijabetesa apsolutni su razlog da se obratite ljekaru. Glavna metoda za dijagnozu bolesti je krvni test na razinu glukoze.
Glavne metode za određivanje nivoa glukoze u krvi:
- provjeravanje nivoa šećera natašte
- provjeravanje nivoa šećera 2 sata nakon jela,
- test tolerancije na glukozu.
Najpoznatiji test krvi na glukozu, uzet ujutro na prazan želudac. Krv se uzima iz prsta ili iz vene. Obično su vrijednosti šećera u krvi iz vene nešto veće. Nivo glukoze u testu krvi iz prsta ne bi trebao prelaziti 6 mmol/l, inače je velika vjerovatnoća da pacijent ima dijabetes. Međutim, prema rezultatu jedne analize krvi, dijagnoza se najčešće ne postavlja, potrebne su dodatne studije.
Drugi način testiranja prilikom utvrđivanja dijagnoze je analiza krvi 2 sata nakon jela. U tom slučaju normalna razina šećera ne bi trebala prelaziti 11 mmol / l. Ako se tokom testa dobije viši nivo, onda je to preliminarna potvrda dijabetesa.
Takođe, kod dijabetesa se radi test tolerancije na glukozu. Za ovaj test pacijentu se daje na prazan želudac da popije čašu vode u kojoj je otopljena glukoza, a zatim se izmjeri nivo šećera u krvi. Prvo mjerenje se vrši odmah nakon ispijanja čaše, a drugo - nakon dva sata. Zatim se dobijeni parametri upoređuju sa normalnim karakteristikama (manje od 11 mmol/l).
Test opterećenja šećera i glukoze u krvi natašte 2 sata kasnije, iz prsta i vene.
Treba imati na umu da dijagnoza postaje tek kada su sva tri navedena parametra izvan normalnog raspona. Jedan test obično nije dovoljan za postavljanje dijagnoze.
Postoji još jedna vrsta analize - analiza glikiranog hemoglobina. Do danas, među svim znakovima, smatra se najtočnijim i preporučuje ga SZO za postavljanje dijagnoze. Za razliku od takve osobine kao što je šećer u krvi, koji često prolazi kroz drastične promjene tokom dana i varira ovisno o okolnostima (stres, promjene u ishrani, vježbanje, bolest itd.), nivo glikiranog hemoglobina razlikuje se mnogo većom stabilnošću. Normalna vrijednost glikiranog hemoglobina je manja od 6%. Iznad 6,5%, šansa za dijabetes se približava 100%.
Usklađenost između glikiranog hemoglobina (HbA1c) i srednjeg šećera natašte
Sekundarni dijagnostički znakovi su prisustvo šećera i acetona u urinu (međutim, ova stanja se često primjećuju ne samo kod dijabetes melitusa).
Terapija
U slučaju dijagnoze dijabetesa, pacijent se treba obratiti endokrinologu. Razvijeni su mnogi alati i metode za liječenje dijabetesa neovisnog o inzulinu. Općenito, metode terapije za ovu vrstu bolesti su raznovrsnije od metoda liječenja dijabetesa ovisnog o inzulinu.
Glavna metoda terapije je upotreba lijekova. Mogu se podijeliti u tri glavne kategorije:
- lijekovi koji ne utječu na proizvodnju inzulina;
- lijekovi koji povećavaju proizvodnju inzulina u stanicama pankreasa, bez obzira na razinu glukoze u krvi;
- lijekovi koji povećavaju proizvodnju inzulina kada nivo glukoze raste.
Također, u teškim i dekompenziranim oblicima bolesti ili kod rezistencije na druge oblike terapije lijekovima često se koristi inzulin (obično u kombinaciji s drugim lijekovima).
Metformin
Inzulinski neovisni dijabetes melitus najčešće se liječi lijekovima koji ne utječu na proizvodnju inzulina. Gotovo svi ovi lijekovi pripadaju hemijskoj klasi bigvanida. Trenutno postoji samo jedan bigvanid, .
Mehanizam djelovanja metformina je višestruk, a mehanizmi njegovog djelovanja još uvijek su daleko od potpunog razumijevanja. Prije svega, metformin smanjuje unos glukoze iz zaliha jetre. Metformin također ima blagotvoran učinak na metaboličke procese u tijelu, posebno povećava potrošnju glukoze u mišićnom tkivu.
Metformin je trenutno lijek prve linije za liječenje predijabetesa i blagog do umjerenog dijabetesa. Lijek je stekao popularnost zbog pristupačnosti, malog broja nuspojava i jednostavnosti upotrebe. Prilikom uzimanja metformina gotovo uvijek nema hipoglikemije (niskog nivoa glukoze u krvi), čak ni kod predoziranja. Međutim, to vrijedi samo za monoterapiju, odnosno za liječenje samo metforminom. Kada se istovremeno uzimaju neki drugi lijekovi, često se uočava kritično niska vrijednost glukoze u krvi.
Terapija dijabetesa metforminom se obično provodi istovremeno s dijetom. U suprotnom, terapeutski učinak će biti beznačajan ili potpuno izostati. Dijeta je osmišljena ne samo za smanjenje količine ugljikohidrata koji ulaze u tijelo, već i za smanjenje tjelesne težine pacijenta, jer ovaj faktor u velikoj mjeri doprinosi razvoju bolesti.
Derivati sulfonilureje
Druga uobičajena klasa lijekova su lijekovi koji su hemijski srodni derivatima sulfonilureje (tolbutamid, glibenklamid, glimepirid). Koriste se kod umjerenog dijabetesa, kada metformin ne pomaže pacijentu ili je njegova primjena iz nekog razloga nemoguća. Princip djelovanja derivata sulfonilureje temelji se na stimulaciji stanica pankreasa, zbog čega one počinju proizvoditi više inzulina. Sekundarni mehanizmi su povezani sa supresijom sinteze glukagona i oslobađanjem glukoze iz jetre. Nedostatak ovih sredstava je velika vjerojatnost hipoglikemije s pogrešnom dozom.
Dijeta
Dijeta je jedan od najvažnijih elemenata u liječenju inzulinsko-zavisnog dijabetesa u bilo kojoj fazi bolesti. Glavni princip dijete je smanjenje količine ugljikohidrata koji se konzumira. Prije svega, radi se o rafiniranom šećeru, koji tijelo najlakše apsorbira. Preporučuje se povećanje unosa neprobavljivih vlakana, jer onemogućavaju apsorpciju jednostavnih ugljikohidrata, stabiliziraju probavne procese i poboljšavaju sastav crijevne mikroflore.
U liječenju inzulinsko-zavisnog dijabetesa treba izbjegavati alkohol. To je zbog činjenice da alkohol remeti prirodne metaboličke procese, uključujući procese proizvodnje inzulina i uzimanja glukoze u tkivima.
Gestacijski dijabetes
Dijabetes u trudnoći (gestacijski) je bolest koja se javlja samo kod žena u procesu rađanja fetusa. Tijek i simptomi gestacijskog dijabetesa slični su onima kod dijabetes melitusa koji nije ovisan o inzulinu. Ova bolest se javlja kod 2-5% trudnica. Tipična prognoza patologije je njen spontani nestanak nakon završetka trudnoće. Međutim, to se ne dešava uvijek. Također je utvrđeno da gestacijski dijabetes povećava rizik od dijabetesa nezavisne od inzulina kod žena. Osim toga, gestacijski dijabetes može negativno utjecati na tok trudnoće, uzrokovati različite abnormalnosti u razvoju fetusa, te dovesti do povećanja težine novorođenčeta. Gestacijski dijabetes treba razlikovati od uobičajenog dijabetesa melitusa prve i druge varijante koji se pojavio prije početka trudnoće.
SD MODY-sorte
Po karakteristikama je sličan dijabetesu zavisnom od insulina, ali ima i neke karakteristike dijabetesa nezavisnog od insulina. Ovo je autoimuna patologija, praćena smanjenjem proizvodnje inzulina. Smatra se da među svim pacijentima sa dijabetesom oko 5% ima ovu vrstu bolesti. Patologija se često manifestira u adolescenciji. U poređenju sa tipičnim insulinom zavisnim DM, kod MODY DM, potreba pacijenta za insulinom nije tako visoka.
DM faze
Dijabetes melitus je patologija koja se obično razvija postupno. Postoje tri stadijuma dijabetes melitusa. Glavni parametar po kojem se ove faze mogu razlikovati je koncentracija glukoze u krvnoj plazmi.
Faze dijabetesa i razine glukoze u krvi
Drugi kriterij klasifikacije je otpornost tijela na patologiju. S obzirom na ovaj parametar, moguće je razlikovati kompenzirane, subkompenzirane i dekompenzirane faze. Karakteristika dekompenziranog stadijuma je prisustvo acetona u urinu i visokog nivoa glukoze u krvi, koji slabo reaguju na terapiju lekovima.
predijabetes
Ovo stanje, koje se često naziva poremećena tolerancija glukoze, karakteriziraju granične koncentracije glukoze u krvi. To još nije u potpunosti razvijena patologija ili jedan od njenih stadija, ali s vremenom može dovesti do dijabetesa. Odnosno, uobičajena prognoza za razvoj predijabetesa je punopravni dijabetes.
Prognoza za DM
Prognoza u velikoj mjeri ovisi o stadiju patologije i obliku dijabetesa. Prognoza također uzima u obzir popratne dijabetesne patologije. Savremene metode terapije omogućuju potpunu normalizaciju razine šećera u krvi, ili, ako to nije moguće, produžiti život pacijenta što je više moguće. Drugi faktor koji utiče na prognozu je prisustvo određenih komplikacija.
Komplikacije
SD nije opasan sam po sebi. Prije svega, njegove komplikacije su opasne i stoga se bolest mora liječiti na vrijeme. Posebno opasne mogu biti komplikacije kod dijabetesa neovisnog o inzulinu.
Postoji mišljenje da su komplikacije dijabetesa ograničene samo na probleme s nogama, njihovo oticanje i pojavu čireva na njima. Ali u stvari, visoki nivoi glukoze utiču na ceo cirkulatorni sistem i izazivaju niz povezanih komplikacija. Kao rezultat toga, gotovo svi organi pate, a na prvom mjestu:
- živci,
- mozak,
- bubreg,
- plovila,
- srce,
- oči,
Posljedice DM često mogu biti sljedeće komplikacije:
- dijabetička koma;
- hiperosmolarna koma;
- encefalopatija;
- oftalmopatija;
- nefropatija;
- polineuropatija;
- dermatitis;
- angiopatija;
- ketoacidoza;
- sindrom dijabetičkog stopala uzrokovan poremećenom mikrocirkulacijom krvi u donjim ekstremitetima;
- impotencija kod muškaraca;
- neplodnost kod žena;
- depresije i psihoze.
Posebno opasna za život pacijenta je takva komplikacija kao što je dijabetička koma, koja dovodi do hipoglikemije ili hiperglikemije.
Komplikacije dijabetesa uključuju i poremećaje imunološkog sistema, zbog čega tijelo postaje osjetljivije na razne infekcije, uključujući i one vrlo opasne, poput tuberkuloze.
Ketoacidoza
Ketoacidoza je komplikacija u kojoj se u tijelu nakupljaju produkti metabolizma masti – ketonska tijela. Ketoacidoza se najčešće javlja kod dijabetičara s popratnim patologijama, ozljedama i pothranjenošću. Ketoacidoza podrazumijeva kršenje mnogih vitalnih funkcija tijela i indikacija je za hospitalizaciju.
hipoglikemija
Hipoglikemija je komplikacija u kojoj krv sadrži abnormalno nisku količinu glukoze. Budući da je glukoza najvažniji izvor energije za stanice, ovo stanje prijeti da zaustavi rad mnogih organa, a prije svega mozga. Tipično, vrijednost praga ispod koje se bilježi hipoglikemija je 3,3 mmol / l.
Hipoglikemijske krize obično prate slučajeve dijabetes melitusa ovisnog o inzulinu. Oni mogu biti izazvani stresom, konzumiranjem alkohola ili hipoglikemijskim lijekovima. Glavna metoda borbe protiv hipoglikemije je rano uzimanje proizvoda koji sadrže šećer (šećer, med). Ako je pacijent izgubio svijest, potrebno mu je supkutano ubrizgati vitamin B1, a zatim intravenozno sa 40% otopinom glukoze. Ili se preparati glukagona daju intramuskularno.
Hiperosmolarna koma
Ovo stanje se najčešće javlja kod starijih osoba s dijabetesom melitusom nezavisnim od inzulina i povezano je s teškom dehidracijom. Komi obično prethodi dugotrajna poliurija. Stanje se najčešće javlja kod starijih osoba zbog činjenice da se sa godinama osećaj žeđi često gubi, a gubitak tečnosti pacijent ne nadoknađuje pićem. Hiperosmolarna koma je vitalna indikacija za bolničko liječenje.
Retinopatija
Retinopatija je najčešća komplikacija dijabetesa. Uzrok patologije je pogoršanje opskrbe krvlju mrežnice. Ovaj proces često utiče na druga područja oka. Često se opaža razvoj katarakte. Kod pacijenata sa dijabetesom, svaka godina bolesti povećava vjerovatnoću retinopatije za 8%. Nakon 20 godina bolesti, skoro svaki dijabetičar pati od sličnog sindroma. Opasnost od retinopatije leži u razvoju sljepoće, mogućim krvarenjima oka, odvajanju mrežnice.
polineuropatija
Polineuropatija često uzrokuje gubitak osjetljivosti kože (bol i temperatura), prvenstveno u udovima. Zauzvrat, to dovodi do stvaranja teško zacjeljivih čireva. Simptomi polineuropatije su utrnulost ekstremiteta ili osjećaj peckanja u njima. Ove pojave se obično intenziviraju noću.
dijabetičko stopalo
Poremećaji cirkulacije uzrokovani dijabetesom najoštrije se osjećaju u područjima koja su najudaljenija od srca. Kod ljudi takva područja su stopala. Sindrom dijabetičkog stopala uključuje razvoj gnojnih i nekrotičnih procesa, čireva, patologija koštanog tkiva u području stopala. U uznapredovalim slučajevima patologije, jedino liječenje može biti samo amputacija stopala.
Prevencija
Dijabetes je obično uzrokovan nezdravim načinom života, lošom prehranom i nedostatkom fizičke aktivnosti. Stoga bi stariji ljudi, posebno oni koji mogu posumnjati na nasljednu sklonost dijabetesu, trebali stalno pratiti svoj način života i zdravlje, redovito se testirati i posjećivati terapeuta.
Ovo je bolest uzrokovana apsolutnom ili relativnom insuficijencijom inzulina i karakterizirana je kršenjem metabolizma ugljikohidrata s povećanjem količine glukoze u krvi i urinu, kao i drugim metaboličkim poremećajima.
Povijest dijabetesa
O dijabetes mellitusu se dosta pisalo, mišljenja raznih autora se razlikuju i prilično je teško tačno navesti neke datume. Prvi podaci o bolesti pojavili su se u III veku pre nove ere. Očigledno su ga poznavali doktori starog Egipta, i, naravno, doktori Grčke. Rim, srednjovjekovna Evropa i istočne zemlje. Ljudi su mogli prepoznati simptome dijabetesa, ali uzroci bolesti su bili nepoznati, pokušavali su pronaći bilo kakav lijek za dijabetes, ali rezultati su bili neuspješni i oni kojima je dijagnosticiran dijabetes bili su osuđeni na propast.
Termin "dijabetes" prvi je uveo rimski lekar Arecije, koji je živeo u drugom veku nove ere. Bolest je opisao na sljedeći način: „Dijabetes je užasna patnja, koja nije česta među muškarcima, koja rastvara meso i udove u mokraći. Bolesnici neprestano izlučuju vodu kontinuiranim mlazom, kao kroz otvorene vodovodne cijevi. Život je kratak, neprijatan i bolan, žeđ je neutaživa, unos tečnosti je prevelik i nesrazmeran ogromnoj količini urina zbog još većeg dijabetesa. Ništa ih ne može spriječiti da uzimaju tekućinu i mokre. Ako kratkotrajno odbijaju da uzimaju tečnost, usta im se suše, koža i sluzokože postaju suhe. Pacijenti su mučni, uznemireni i umiru za kratko vrijeme."
U to vrijeme, bolest se dijagnosticirala po vanjskim znakovima. Liječenje je ovisilo o težini bolesti i dobi pacijenta. Ako je pacijent dijete ili mlada osoba sa (inzulinsko-ovisni dijabetes melitus ili tip 1) IDDM. Tada je bio osuđen na brzu smrt od dijabetičke kome. Ako se bolest razvila kod odrasle osobe u dobi od 40-45 godina i više (prema modernoj klasifikaciji, to je dijabetes melitus neovisan o inzulinu (NIDDM) ili dijabetes tipa 2), tada je takav pacijent liječen. Ili bolje rečeno, održali su ga na životu uz pomoć dijete, vježbanja i biljnih lijekova.
Dijabetes na grčkom "diabaino" znači "proći".
Godine 1776 Engleski liječnik Dobson (1731-1784) otkrio je da je slatkasti okus urina pacijenata povezan s prisutnošću šećera u njemu, te se od tog datuma dijabetes, zapravo, počeo nazivati dijabetes melitus.
Od 1796 liječnici su počeli govoriti o potrebi za posebnom ishranom za dijabetičare. Predložena je posebna dijeta za pacijente, u kojoj je dio ugljikohidrata zamijenjen mastima. Fizička aktivnost se počela koristiti kao tretman za dijabetes.
Godine 1841 je prvi razvio metodu za određivanje šećera u urinu. Tada su naučili da određuju nivo šećera u krvi.
Godine 1921 uspeo da dobije prvi insulin.
Godine 1922 insulin je korišćen za lečenje pacijenta sa dijabetički dijabetes.
Godine 1956 proučavana su svojstva nekih lijekova sulfonilureje koji mogu stimulirati lučenje inzulina.
Godine 1960 Utvrđena je hemijska struktura humanog insulina.
Godine 1979 izvršena je potpuna sinteza humanog inzulina genetskim inženjeringom.
Klasifikacija dijabetesa
Diabetes insipidus. Bolest je uzrokovana apsolutnim ili relativnim nedostatkom antidiuretičkog hormona (vazopresina) i karakterizira je pojačano mokrenje (poliurija) i žeđ (polidipsija).
Dijabetes melitus je kronična bolest koju karakterizira poremećaj metabolizma prvenstveno ugljikohidrata (i to glukoze), kao i masti. U manjoj mjeri proteini.
- Tip 1 (IDSD):
Ova vrsta dijabetesa povezana je s nedostatkom inzulina, zbog čega se naziva inzulinsko zavisna (IDDM). Oštećena gušterača ne može obavljati svoj posao: ili uopće ne proizvodi inzulin, ili ga proizvodi u tako oskudnim količinama da ne može preraditi ni minimalnu količinu pristigle glukoze, što rezultira povećanjem razine glukoze u krvi. Pacijenti mogu biti bilo koje dobi, ali su češće mlađi od 30 godina, obično su mršavi i imaju tendenciju iznenadne pojave znakova i simptoma. Osobe s ovom vrstom dijabetesa moraju suplementirati inzulinom kako bi spriječili hiperglikemiju, ketoacidozu (visok nivo ketonskih tijela u urinu) i kako bi održali život.
- Tip 2 (INSD):
Ova vrsta dijabetesa naziva se inzulinsko nezavisna (NIDDM) jer proizvodi dovoljno inzulina, ponekad čak i u velikim količinama, ali može biti potpuno beskorisna jer tkiva ne reagiraju na njega.
Ova dijagnoza se obično postavlja kod pacijenata starijih od 30 godina. Pretili su i sa relativno malo klasičnih simptoma. Nemaju sklonost ka ketoacidozi, osim tokom perioda stresa. Oni su nezavisni od egzogenog insulina. Za liječenje se koriste preparati u tabletama koji smanjuju otpornost (otpornost) stanica na inzulin ili lijekovi koji potiču gušteraču na lučenje inzulina.
- Gestacijski dijabetes melitus:
Intolerancija na glukozu se javlja ili se otkrije tokom trudnoće.
- Druge vrste dijabetes melitusa i poremećena tolerancija glukoze:
Sekundarni, nakon:
- bolesti pankreasa (hronični pankreatitis, cistična fibroza, hemokromatoza, pankreatektomija);
- endokrinopatija (akromegalija, Cushingov sindrom, primarni aldosteronizam, glukagonom, feohromocitom);
- upotreba lijekova i hemikalija (neki antihipertenzivi, diuretici koji sadrže tiazide, glukokortikoidi, lijekovi koji sadrže estrogen, psihotropni lijekovi, kateholamini).
Povezano sa:
- abnormalnost inzulinskih receptora;
- genetski sindromi (hiperlipidemija, mišićna distrofija, Huntingtonova koreja);
- mješovita stanja (pothranjenost - "tropski dijabetes".
Simptomi dijabetesa
Uzroci dijabetesa
Utvrđeno je da je dijabetes uzrokovan genetskim defektima, a također je čvrsto utvrđeno da se dijabetes ne može zaraziti !!! Uzroci IDDM-a su da se proizvodnja inzulina smanjuje ili čak zaustavlja zbog odumiranja beta stanica pod utjecajem brojnih faktora (na primjer, autoimuni proces, to je kada se stvaraju antitijela protiv vlastitih normalnih stanica i počinju uništavati njih). Kod NIDDM-a, koji se javlja 4 puta češće, beta stanice proizvode inzulin sa smanjenom aktivnošću, po pravilu. Zbog redundancije masnog tkiva čiji receptori imaju smanjenu osjetljivost na inzulin.
- Genetska predispozicija je od primarne važnosti! Vjeruje se da ako je vaš otac ili majka imali dijabetes, onda je vjerovatnoća da ćete se i vi razboljeti oko 30%. Ako su oba roditelja bila bolesna, onda - 60%.
- Sljedeći vodeći uzrok dijabetesa je gojaznost, koja je najčešća kod pacijenata sa NIDDM (tip 2). Ako osoba zna za svoju nasljednu predispoziciju za ovu bolest. Tada mora striktno pratiti svoju tjelesnu težinu kako bi smanjio rizik od bolesti. Istovremeno, očigledno je da ne razvijaju svi koji su gojazni, čak i u teškom obliku, dijabetes.
- Neke bolesti pankreasa, zbog kojih su beta ćelije oštećene. Trauma može biti precipitirajući faktor u ovom slučaju.
- Nervni stres, koji je otežavajući faktor. Posebno je potrebno izbjegavati emocionalno prenaprezanje i stres kod osoba s nasljednom predispozicijom i prekomjernom težinom.
- Virusne infekcije (rubeola, vodene kozice, epidemijski hepatitis i druge bolesti, uključujući gripu), koje imaju pokretačku ulogu u nastanku bolesti kod osoba sa otežanim naslijeđem.
- Starost je takođe faktor rizika. Što je osoba starija, to je više razloga za strah. dijabetes. Nasljedni faktor s godinama prestaje biti odlučujući. Najveću opasnost predstavlja gojaznost, koja u kombinaciji sa starošću, prošlim bolestima, koja obično slabi imuni sistem, dovodi do razvoja pretežno dijabetes melitusa tipa 2.
Mnogi ljudi misle da se dijabetes javlja kod sladokusaca. Ovo je uglavnom mit, ali ima i istine, makar samo zato što prekomjerna konzumacija slatko vodi do viška kilograma, a kasnije i pretilosti, što može biti poticaj za dijabetes tipa 2.
U rijetkim slučajevima neki hormonski poremećaji dovode do dijabetesa, ponekad je dijabetes uzrokovan oštećenjem pankreasa koje nastaje nakon upotrebe određenih lijekova ili kao posljedica dugotrajne zloupotrebe alkohola. Mnogi stručnjaci vjeruju da dijabetes tipa 1 može nastati kada su beta stanice pankreasa koje proizvode inzulin virusno oštećene. Kao odgovor, imuni sistem proizvodi antitijela koja se nazivaju insular. Čak ni oni uzroci koji su precizno definisani nisu apsolutni.
Tačna dijagnoza se može postaviti na osnovu testa glukoze u krvi.
Dijagnoza dijabetesa
Dijagnostika se zasniva na:
- prisutnost klasičnih simptoma dijabetesa: povećan unos i izlučivanje tekućine u urinu, izlučivanje ketonskih tijela u urinu, gubitak težine, povišeni nivo glukoze u krvi;
- povećanje nivoa glukoze natašte uz ponovljeno određivanje (normalno 3,3-5,5 mmol/l.).
Postoji određeni algoritam za pregled pacijenta sa sumnjom na dijabetes melitus. Zdrave osobe sa normalnom tjelesnom težinom i nekomplikovanim naslijeđem ispituju nivo glukoze u krvi i urinu (na prazan želudac). Po prijemu normalnih vrijednosti obavezna je dodatna analiza na glikiran hemoglobin (GH). Postotak glikiranog hemoglobina odražava prosječni nivo koncentracije glukoze u krvi pacijenta 2-3 mjeseca prije studije. Prilikom praćenja liječenja dijabetesa, preporučuje se održavanje razine glikiranog hemoglobina ispod 7% i ponovno razmatranje terapije na nivou GH od 8%.
Kod primanja visokog nivoa glikiranog hemoglobina (skrining kod zdravog pacijenta), preporučuje se određivanje nivoa glukoze u krvi 2 sata nakon punjenja glukozom (75 g). Ovaj test je posebno neophodan ako nivo glukoze u krvi, iako je viši od normalnog, nije dovoljno visok da bi pokazao znakove dijabetesa. Test se radi ujutru, nakon noćnog gladovanja (najmanje 12 sati). Odrediti početni nivo glukoze i 2 sata nakon uzimanja 75 g glukoze rastvorene u 300 ml vode. Normalno (odmah nakon punjenja glukozom) raste njena koncentracija u krvi, što stimulira lučenje inzulina. To, zauzvrat, smanjuje koncentraciju glukoze u krvi, nakon 2 sata njezin nivo se praktički vraća na prvobitni nivo kod zdrave osobe i ne vraća se u normalu, dvaput premašujući početne vrijednosti kod pacijenata sa dijabetesom.
Da bi se potvrdila dijagnoza kod osoba s graničnom poremećenom tolerancijom glukoze, određuje se inzulin. Normalni nivoi insulina su 15-180 pmol/l (2-25 mcd/l).
Lekar može propisati dodatne studije - određivanje C-peptida, antitela na beta ćelije Langerhansovih ostrvaca, antitela na insulin, antitela na GAD, leptin. Određivanje ovih markera omogućava u 97% slučajeva da se razlikuje dijabetes tipa 1 od tipa 2, kada su simptomi dijabetes melitusa tipa 1 maskirani kao tip 2.
Komplikacije dijabetesa
Dijabetička neuropatija
Neuropatija je oštećenje perifernih nerava. Moguće je oštetiti ne samo periferne, već i centralne strukture nervnog sistema. Pacijenti su zabrinuti zbog:
- Utrnulost;
- Osjećaj naježivanja;
- Grčevi u udovima;
- Bol u nogama, jači u mirovanju, noću i bolji pri hodanju;
- Smanjeni ili odsutni trzaji koljena;
- Smanjena taktilna i bolna osjetljivost.
dijabetičko stopalo
Liječenje komplikacija dijabetesa
Dijabetes je obično neizlječiv. Održavanje normalnog nivoa šećera u krvi može samo spriječiti ili smanjiti komplikacije ove bolesti. Prije svega, potrebna vam je odgovarajuća prehrana.
Terapijske procedure za pacijente sa NIDDM
- Dijeta je stroža nego kod IDDM. Dijeta može biti prilično slobodna na vrijeme, ali se moraju strogo izbjegavati proizvodi koji sadrže šećer. Masti i holesterol.
- Umjerena fizička aktivnost.
- Dnevni unos hipoglikemijskih lijekova prema preporuci ljekara.
- Kontrola šećera u krvi nekoliko puta sedmično, najbolje 1 put dnevno.
Prioritet u liječenju NIDDM (dijabetes tipa 2)
- Kontrola glukoze u krvi.
- Minimizirajte dozu lijekova.
- Ublažite hipertenziju (povećan krvni pritisak) i nivoe lipida (masti) sredstvima koja ne narušavaju toleranciju glukoze.
Terapijske procedure za pacijente sa IDDM (dijabetes tip 1)
- Dnevne injekcije insulina!!!
- Ishrana je raznovrsnija nego kod NIDDM-a, ali sa određenim ograničenjima na određene vrste hrane. Količina hrane se pretvara u hljebne jedinice (XE) i mora biti striktno definirana, a način ishrane određuje šemu injekcija inzulina (tj. kada i koliko ubrizgati). Dijeta može biti teža ili labavija.
- Univerzalna fizička aktivnost – za održavanje tonusa mišića i snižavanje nivoa šećera.
- Kontrolirajte šećer u krvi 3-4 puta dnevno, po mogućnosti češće.
- kontrola šećera i holesterola u urinu.
Jednom otkriveno hipoglikemija(sniženog šećera u krvi), lako ga može liječiti sam pacijent. U slučaju blage hipoglikemije dovoljno je 15 g. jednostavni ugljikohidrati, poput 120 g. nezaslađeni voćni sok ili nedijetalno bezalkoholno piće. Kod izraženijih simptoma hipoglikemije potrebno je brzo uzeti 15-20g. jednostavni ugljikohidrati i kasnije 15-20g. kompleksa, kao što su tanki suvi keksi ili hleb. Pacijentima koji su u nesvesti nikada ne treba davati tečnost! U ovoj situaciji, viskozniji izvori šećera (med, glukozni gelovi, štapići za glazuru) mogu se pažljivo staviti iza obraza ili ispod jezika. Alternativno, možete unijeti intramuskularno 1 mg. glukagon. Glukagon, svojim djelovanjem na jetru, indirektno uzrokuje povećanje glukoze u krvi. U bolničkom okruženju, intravenska dekstroza (D-50) je vjerovatno lakše dostupna od glukagona i rezultira brzim povratkom svijesti. Pacijente i članove porodice treba uputiti da ne predoziraju kada liječe hipoglikemiju, posebno blagu.
Za pomoć sa propisanim lijekovima je biljni lijek.
Šta učiniti ako se pojavi hiperglikemija (povišen nivo šećera)
Potrebno je uvesti dodatnu dozu inzulina ili tablete hipoglikemijskih lijekova.
Pregled informacija koje dijabetičar treba da ima.
Ovaj skup vještina i sposobnosti neophodan je prvenstveno za pacijente koji primaju inzulin.
- Morate imati predstavu o prirodi vaše bolesti i njenim mogućim posljedicama.
- Morate razumjeti različite vrste inzulina (za tip 1), hipoglikemičke lijekove (za tip 2), lijekove koji štite od kroničnih komplikacija, vitamine i minerale.
- Morate se striktno pridržavati prehrane, injekcija inzulina ili tableta.
- Morate razumjeti svojstva proizvoda, znati koji sadrže više ugljikohidrata, a koji proteina, vlakana, masti. Trebali biste znati koliko brzo određeni proizvod podiže razinu šećera u krvi.
- Morate pažljivo planirati svaku fizičku aktivnost.
- Morate naučiti kako sami upravljati svojim dijabetesom pomoću glukometra i vizualnih test traka za šećer u krvi i urinu.
- Trebali biste biti svjesni akutnih i kroničnih komplikacija koje se razvijaju s dijabetesom.
- Redovno proveravajte donji deo stopala.
- Izliječite ozljede stopala na vrijeme.
- Svakodnevno perite stopala toplom vodom i osušite ih. Koristite neutralni sapun, kao što je "dječiji".
- Nokte rezati ne prekratko, ne polukružno, već ravno, bez rezanja ili zaokruživanja uglova noktiju, kako ne biste ozlijedili kožu oštricama makaza. Da biste izgladili neravnine, koristite turpiju za nokte.
- Nosite labave cipele, vrlo pažljivo obuvajte nove cipele kako biste izbjegli ogrebotine. Nosite čarape ili čarape od tkanine koja dobro upija znoj. Umjesto sintetičkih proizvoda, koristite pamuk ili vunu. Nemojte nositi čarape sa uskom elastičnom trakom koja ometa cirkulaciju krvi.
- Provjerite ima li u obući kamenčića, zrna pijeska itd.
- Zaštitite stopala od oštećenja, posjekotina, ne hodajte po kamenju, ne hodajte bosi.
- Nemojte koristiti jastučić za grijanje, gips; ne dižite stopala, već ih operite i omekšajte žuljeve u toploj vodi.
- Svakodnevno koristite hidratantnu kremu za stopala. Nanesite kremu na donju površinu stopala, nanesite talk između prstiju.
- Kupite cipele uveče (do večeri stopalo malo otekne), prethodno pripremite papirnati trag - potrebno ga je staviti u kupljene cipele i provjeriti da se rubovi traga ne savijaju.
- Potpetica ne smije biti veća od 3-4 cm.
- Nemojte se samoliječiti.
- Posjetite ordinaciju "dijabetičko stopalo".
Kao što znate, osobe s dijabetesom moraju se ograničiti u mnogim proizvodima. Pregledajte detaljne liste dozvoljenih, preporučenih i zabranjenih namirnica. Ali ovo pitanje može biti sporno, jer je kod NIDDM-a potrebno strože pridržavanje dijete zbog činjenice da ima višak tjelesne težine, a kod IDDM-a se količina unesenih ugljikohidrata prilagođava primjenom inzulina.
Proizvodi koji se najčešće koriste mogu se podijeliti u 3 kategorije:
- Kategorija 1 - to su proizvodi koji se mogu konzumirati bez ograničenja. Tu spadaju: paradajz, krastavci, kupus, zeleni grašak (ne više od 3 supene kašike), rotkvica, rotkvica, sveže ili kisele pečurke, patlidžan, tikvice, šargarepa, zelje, boranija, kiseljak, spanać. Od pića možete piti: pića sa zaslađivačem, mineralnu vodu, čaj i kafu bez šećera i vrhnja (možete dodati zaslađivač).
- Kategorija 2 - to su proizvodi koji se mogu konzumirati u ograničenim količinama. Tu spadaju: nemasno goveđe i pileće meso, nemasna riba, nemasna kuvana kobasica, voće (osim voća koje pripada kategoriji 3), bobičasto voće, jaja, krompir, testenina, žitarice, mleko i kefir sa udelom masti ne većim od 2% , svježi sir sa sadržajem masti ne više od 4% i najbolje bez aditiva, nemasni sirevi (manje od 30%), grašak, pasulj, sočivo, hljeb.
- Kategorija 3 - proizvodi koje je poželjno u potpunosti isključiti iz prehrane. To uključuje: masno meso, živinu, mast, ribu; dimljeno meso, kobasice, majonez, margarin, kajmak; masne sorte sira i svježeg sira; konzervirana hrana u ulju, orašasti plodovi, sjemenke, šećer, med, svi konditorski proizvodi, sladoled, džem, čokolada,; grožđe, banane, hurmašice. Od pića je strogo zabranjena upotreba slatkih pića, sokova, alkoholnih pića.
dijabetes insipidus
Učestalo i obilno mokrenje (poliurija), žeđ (polidipsija), koje uznemiravaju pacijente noću, remete san. Dnevna količina urina je 6-15 litara. i više, urin je lagan. Pojavljuje se nedostatak apetita, gubitak težine, razdražljivost, nesanica, umor, suha koža, smanjeno znojenje, poremećena funkcija gastrointestinalnog trakta. Možda zaostajanje djece u fizičkom i seksualnom razvoju. Kod žena može doći do kršenja menstrualnog ciklusa, kod muškaraca - do smanjenja potencije.
Uzrok mogu biti akutne i kronične infekcije, tumori, ozljede, vaskularne lezije hipotalamo-hipofiznog sistema. Kod nekih pacijenata uzrok bolesti ostaje nepoznat.
Dijagnoza dijabetesa insipidusa
Dijagnoza se postavlja na osnovu prisutnosti polidipsije (žeđi) i poliurije (pojačanog mokrenja) u odsustvu patoloških promjena u sedimentu mokraće. Prognoza za život je povoljna. Međutim, potpuni oporavak je rijedak.
Liječenje dijabetesa insipidusa
Liječenje je usmjereno na otklanjanje uzroka bolesti (uklanjanje tumora, eliminacija neuroinfekcije), kao i na restorativnu terapiju. Potrebno je pridržavati se režima pijenja i ograničiti unos soli (kako se ne bi povećala žeđ) kako bi se spriječile komplikacije.
Komplikacije dijabetesa insipidusa
Ograničenjem unosa tečnosti kod pacijenata se javljaju simptomi dehidracije: glavobolja, suva koža i sluzokože, mučnina, povraćanje, groznica, psihički poremećaji, tahikardija (povećan rad srca).
Prevencija dijabetesa
 Dijabetes melitus je prvenstveno nasljedna bolest. Identifikovane rizične grupe omogućavaju da se ljudi danas orijentišu, da se upozore na nemaran i nepromišljen odnos prema svom zdravlju. Dijabetes može biti i naslijeđen i stečen. Kombinacija nekoliko faktora rizika povećava vjerovatnoću dijabetesa: za gojaznog pacijenta koji često boluje od virusnih infekcija - gripa i sl., ova vjerojatnost je približno ista kao i za osobe s otežanim naslijeđem. Dakle, svi ljudi koji su u opasnosti trebaju biti na oprezu. Posebno treba da vodite računa o svom stanju između novembra i marta, jer se u tom periodu javlja većina slučajeva dijabetesa. Situacija je komplicirana činjenicom da se u tom periodu vaše stanje može zamijeniti za virusnu infekciju.
Dijabetes melitus je prvenstveno nasljedna bolest. Identifikovane rizične grupe omogućavaju da se ljudi danas orijentišu, da se upozore na nemaran i nepromišljen odnos prema svom zdravlju. Dijabetes može biti i naslijeđen i stečen. Kombinacija nekoliko faktora rizika povećava vjerovatnoću dijabetesa: za gojaznog pacijenta koji često boluje od virusnih infekcija - gripa i sl., ova vjerojatnost je približno ista kao i za osobe s otežanim naslijeđem. Dakle, svi ljudi koji su u opasnosti trebaju biti na oprezu. Posebno treba da vodite računa o svom stanju između novembra i marta, jer se u tom periodu javlja većina slučajeva dijabetesa. Situacija je komplicirana činjenicom da se u tom periodu vaše stanje može zamijeniti za virusnu infekciju.
Primarna prevencija dijabetesa
U primarnoj prevenciji mjere su usmjerene na prevenciju dijabetes melitusa: promjena načina života i eliminacija faktora rizika za dijabetes, preventivne mjere samo kod pojedinaca ili grupa sa visokim rizikom od razvoja dijabetesa u budućnosti.
Glavne preventivne mjere NIDDM-a uključuju racionalnu ishranu odrasle populacije, fizičku aktivnost, prevenciju gojaznosti i njeno liječenje. Namirnice koje sadrže lako probavljive ugljikohidrate (rafinirani šećer i sl.) i hranu bogatu životinjskim mastima treba ograničiti, pa čak i potpuno isključiti iz prehrane. Ova ograničenja odnose se prvenstveno na osobe s povećanim rizikom od bolesti: nepovoljno naslijeđe za dijabetes, gojaznost, posebno u kombinaciji sa dijabetičkim naslijeđem, aterosklerozu, hipertenziju, kao i žene s gestacijskim dijabetesom ili poremećenom tolerancijom glukoze u prošlosti tokom trudnoće, ženama koje su rodile fetus težine preko 4500g. ili koje su imale patološku trudnoću sa naknadnom fetalnom smrću.
Nažalost, ne postoji prevencija dijabetes melitusa u punom smislu te riječi, ali se uspješno razvija imunološka dijagnostika uz pomoć koje je moguće uočiti mogućnost razvoja dijabetes melitusa u najranijim fazama na pozadini još uvijek punog zdravlja.
Sekundarna prevencija dijabetesa
Sekundarna prevencija pruža mjere usmjerene na prevenciju komplikacija dijabetes melitusa - rana kontrola bolesti, sprječavanje njenog napredovanja .