Organizácia protiepidemických opatrení, zostavovanie plánov. Prednáška preventívne a protiepidemické opatrenia v ohnisku nákazy. ochrana územia krajiny pred dovozom šírenia infekčných chorôb
CIELE, CIELE A DEFINÍCIA SANITÁRNEHO A EPIDEMICKÉHO ZABEZPEČENIA OBYVATEĽSTVA V NÚDZOVÝCH SITUÁCIÁCH
Pri haváriách, katastrofách a živelných pohromách sa výrazne komplikuje hygienicko-hygienická a epidemiologická situácia v havarijnom priestore (EZ). Je to spôsobené nasledujúcimi dôvodmi:
Ničenie obytných a verejných budov;
Porucha vodovodných, kanalizačných a čistiarní, verejných služieb a priemyselných podnikov;
Intenzívna migrácia rôznych kontingentov ľudí;
Zmeny v náchylnosti ľudí na infekcie;
Zlyhanie sanitárno-epidemiologických a zdravotníckych zariadení, ktoré sa ocitli v zóne katastrofy;
Prítomnosť veľkého počtu mŕtvol ľudí a zvierat;
Masové rozmnožovanie hlodavcov, vznik epizootií medzi nimi a aktivácia prirodzených ložísk zoonotických infekcií.
Všetky vyššie uvedené dôvody výrazne zhoršujú sanitárnu a hygienickú situáciu a výrazne zhoršujú epidemickú situáciu mnohých infekčných chorôb.
Z tohto dôvodu sú hygienicko-hygienické a protiepidemické opatrenia jednou zo základných súčastí národného systému medicíny katastrof, dôležitou súčasťou zdravotníckej podpory obyvateľstva a odstraňovania následkov mimoriadnych udalostí.
Hygienické a protiepidemické zabezpečenie v mimoriadnych situáciách zahŕňa súbor organizačných, právnych, zdravotníckych, hygienických a protiepidemických opatrení zameraných na predchádzanie vzniku a odstraňovanie infekčných ochorení, na udržanie zdravia obyvateľstva a udržanie jeho pracovnej schopnosti.
V procese odstraňovania zdravotných a hygienických následkov mimoriadnych udalostí sa vykonáva sanitárna a epidemiologická podpora obyvateľstva. v troch smeroch:
Sanitárne a hygienické opatrenia;
protiepidemické opatrenia;
Kontrola životné prostredie.
Pre stanovenie konkrétnych sanitárno-hygienických a protiepidemických opatrení je potrebné vziať do úvahy charakteristiku rôznych druhov katastrof, živelných pohrôm a vplyv celého komplexu faktorov a následkov mimoriadnych udalostí tak na charakter sanitár- epidemiologickej situácii a na dynamike epidemického procesu v tej či onej nozologickej forme infekčného ochorenia.
Riešenie týchto problémov má veľký význam a je zverená územným strediskám Štátneho hygienického a epidemiologického dozoru a inštitúciám hygienickej a epidemiologickej služby.
Sanitárno-hygienické a protiepidemické opatrenia sú jednou z najdôležitejších činností úradov, zdravotníctva a iných služieb tak v bežnom živote, ako aj v prípade mimoriadnej udalosti v čase mieru a vojny. Ich cieľom je riešiť nasledovné Ciele:
Zachovanie a posilnenie verejného zdravia, prevencia chorôb;
Upozornenie na výskyt infekčné choroby medzi obyvateľstvom;
Rýchla eliminácia infekčných chorôb v prípade ich výskytu.
ORGANIZÁCIA SANITÁRNYCH A HYGIENICKÝCH OPATRENÍ V NÚDZOVÝCH SITUÁCIÁCH
Sanitárne a hygienické opatrenia- súbor opatrení vykonávaných v havarijnom pásme za účelom zachovania zdravia obyvateľstva a účastníkov pri odstraňovaní následkov mimoriadnych situácií. Hlavné sú:
Lekárska kontrola zdravotného stavu;
Hygienický dohľad nad podmienkami ubytovania;
Hygienický dohľad nad zásobovaním potravinami a vodou;
Hygienický dohľad nad kúpeľmi a službami práčovne;
Kontrola hygienického stavu územia. Organizuje a vedie sanitárna a epidemiologická služba
nasledujúce sanitárne a hygienické opatrenia v núdzovom priestore:
Organizácia a hodnotenie sanitárneho a hygienického stavu územia a zisťovanie škodlivých činiteľov ovplyvňujúcich verejné zdravie a životné prostredie;
Organizácia a účasť na sanitárnom dozore nad podmienkami ubytovania obyvateľstva v núdzovej oblasti, jej zásobovaním potravinami, vodou, kúpeľmi a práčovňami;
Organizácia sanitárnych a hygienických opatrení na ochranu personálu havarijných zariadení, účastníkov likvidácie následkov havárie, ako aj obyvateľstva;
Organizácia hygienického dozoru v hygienicky významných zariadeniach, ktoré zabezpečujú životnú činnosť obyvateľstva v núdzovej oblasti;
Lekárska kontrola zdravotného stavu personálu útvarov a inštitúcií podieľajúcich sa na odstraňovaní následkov mimoriadnych udalostí, ich vybavenie špeciálnym odevom a ochrannými prostriedkami, ich správne používanie;
Účasť na kontrole hygienického stavu územia, jeho včasnom čistení, dezinfekcii a dohľade nad pochovávaním mŕtvych a mŕtvych ľudí a zvierat;
Organizačné a vysvetľovacie práce na režime a pravidlách správania sa personálu havarijných zariadení, účastníkov likvidácie následkov havárie a obyvateľstva v havarijnom pásme.
V prípade výpadku vodovodných zariadení a sietí sa určujú opatrenia na zabezpečenie kvalitnej vody pre obyvateľov. Ak nie je možné obnoviť centralizované zásobovanie vodou, rozhodne sa o organizácii jeho dodávky do núdzovej zóny. Špecialisti sa podieľajú na výbere zdroja vody, dávajú povolenie na používanie vozidiel na zásobovanie vodou, v prípade potreby organizujú dezinfekciu vody v cisternách, vykonávajú selektívnu kontrolu obsahu zvyškového chlóru v pitnej vode a jej kvality.
V prípade poruchy kanalizácie, čistiarní a sietí, prietoku splaškových vôd do pozemkov a voľných vodných plôch sú určené havarijné opatrenia na vykonanie opravných a rekonštrukčných prác a zastavenie vypúšťania nečistených splaškových vôd, vykonávanie denného bakteriologického monitorovania vôd. kvalitu nádrže v kontrolných bodoch.
V potravinárskych zariadeniach sa organizujú akcie na vylúčenie možnosti kontaminácie potravín. Po dohode s odborníkmi sanitárnych a epidemiologických tímov organizujú dočasné stravovacie stanice v núdzovej zóne a vykonávajú ich vylepšenie.
Osobitná pozornosť sa venuje realizácii opatrení medzi obyvateľstvom na prevenciu akútnych črevných ochorení prenášaných vodou a potravinami.
V miestach dočasného presídlenia obyvateľov a personálu útvarov sa vykonávajú preventívne opatrenia na vytvorenie vhodných podmienok pre život, pitný režim a verejné služby.
ORGANIZÁCIA PROTIEPIDEMICKÝCH OPATRENÍ V NÚDZOVÝCH SITUÁCIÁCH
Protiepidemické opatrenia v zóne pôsobenia a priľahlých oblastiach by mali byť zamerané na neutralizáciu zdrojov infekcie, narušenie ciest a mechanizmov prenosu patogénov, zvýšenie imunity obyvateľov, zníženie možnosti vzniku niektorých foriem infekčných ochorení, a zníženie vplyvu rôznych extrémnych faktorov na ľudí. V závislosti od klimatických a geografických podmienok, ročného obdobia, typu havárie, katastrofy alebo živelnej pohromy medzi obyvateľstvom možno očakávať šírenie vírusovej hepatitídy, brušného týfusu, dyzentérie a iných akútnych črevných infekcií, ako aj prirodzených ohniskových ochorení (mor antrax, tularémia, leptospiróza atď.). Nie je vylúčená možnosť výskytu iných ochorení, na prevenciu ktorých sú potrebné osobitné opatrenia.
Protiepidemické opatrenia- súbor opatrení na zamedzenie vzniku a šírenia infekčných ochorení a najrýchlejšiu elimináciu v prípade ich vzniku.
Protiepidemické opatrenia sú rozdelené do dvoch skupín:
Opatrenia na zabránenie výskytu a šírenia infekčných chorôb;
Opatrenia zamerané na elimináciu ohniskov epidémie medzi obyvateľstvom v núdzovej oblasti.
Hlavné protiepidemické opatrenia sú:
Sanitárna a epidemiologická rekognoskacia navrhovaných priestorov rozptýlenia a ubytovania evakuovaných obyvateľov v prímestskej oblasti;
Epidemiologické pozorovanie vrátane štúdia sanitárneho a epidemiologického stavu osád;
Včasná detekcia infekčných pacientov, ich izolácia a hospitalizácia;
Účtovanie a sanitácia nosičov patogénov a osôb trpiacich chronickými formami infekčných chorôb;
Prevencia infekčných chorôb pomocou vakcín, sér, antibiotík a rôznych chemikálií;
Kontrola chorôb prenášaných vektormi a hlodavcov.
Najťažšia situácia z hľadiska zdravotných následkov mimoriadnych udalostí nastáva vtedy, keď sa medzi obyvateľstvom objavia epidemické ohniská infekčných ochorení. Vyznačujú sa nasledujúcim Vlastnosti:
Prítomnosť infekčných pacientov medzi obeťami a možnosť zrýchleného šírenia infekcie;
Aktivácia mechanizmov na prenos infekčných agens v núdzových zónach;
Trvanie kontaminujúceho účinku neidentifikovaných zdrojov a výskyt dlhodobo pôsobiacich ohnísk;
Zložitosť indikácie a diagnostiky infekčných ložísk;
Prítomnosť minimálnej inkubačnej doby v dôsledku neustáleho kontaktu s neidentifikovanými zdrojmi infekcie, pokles rezistencie a veľká infekčná dávka patogénov.
Na posúdenie stupňa epidemického nebezpečenstva infekčných ochorení v núdzových zónach sa navrhuje metodika, ktorá najviac zohľadňuje významné faktory:
Patogenita infekčného agens;
úmrtnosť;
Nákazlivosť (vyjadrená indexom nákazlivosti);
Počet prípadov a počet očakávaných sanitárnych strát;
Počet kontaktných osôb a potreba ich izolácie (pozorovania);
Veľkosť epidemickej zóny (úrovne: miestna, miestna, územná, regionálna, federálna).
Hlavné protiepidemické opatrenia v prípade vypuknutia epidémie sú nasledovné:
Registrácia a oznámenie;
Epidemiologický prieskum a hygienicko-epidemiologický prieskum;
Identifikácia, izolácia a hospitalizácia chorých ľudí;
opatrenia obmedzujúce režim;
Všeobecná a špeciálna núdzová prevencia;
Dezinfekcia epidemického zamerania (dezinfekcia, dezinsekcia, deratizácia);
Identifikácia nosičov baktérií a rozšírené lekárske monitorovanie postihnutej populácie;
Sanitárne vysvetľovacie práce.
Registrácia a oznámenie. Všetky identifikované choré a podozrivé osoby sú brané na osobitný účet. Identifikáciu infekčných pacientov je potrebné bezodkladne oznámiť hlavnému lekárovi strediska štátneho hygienicko-epidemiologického dozoru okresu (mesta). Po prijatí údajov o výskyte vysoko nákazlivých infekcií je obyvateľstvo postihnutej oblasti a priľahlých území informované aj s vysvetlením pravidiel správania.
Epidemiologický prieskum a sanitárno-epidemiologický prieskum. Každý prípad infekčného ochorenia je potrebné podrobiť dôkladnému epidemiologickému vyšetreniu za účelom zistenia údajného zdroja nákazy a vykonania základných opatrení zameraných na zamedzenie šírenia nákazy. Epidemiologické vyšetrenie ohniska zahŕňa tieto pracovné časti:
Analýza dynamiky a štruktúry chorobnosti podľa epidemiologických charakteristík;
Objasnenie epidemiologickej situácie medzi zostávajúcim obyvateľstvom v oblasti katastrofy, ich umiestnenie;
Vypočúvanie a vyšetrenie chorých a zdravých ľudí;
Vizuálne a laboratórne vyšetrenie vonkajšieho prostredia;
Identifikácia objektov, ktoré ekonomicky zhoršujú hygienickú a epidemiologickú situáciu v oblasti katastrofy;
Prieskum medzi lekárskymi (veterinárnymi) pracovníkmi, zástupcami miestneho obyvateľstva;
Kontrola hygienického stavu sídiel, vodných zdrojov, komunálnych a potravinových zariadení atď.;
Spracovanie zozbieraných materiálov a stanovenie príčinných súvislostí v súlade s dostupnými údajmi o type epidémie konkrétnej infekcie.
Sanitárna a epidemiologická inteligencia- zhromažďovanie a odovzdávanie informácií o hygienicko-hygienickej a epidemiologickej situácii v núdzovom pásme. IN úlohy sanitárne a epidemiologické spravodajstvo zahŕňa:
Identifikácia prítomnosti a lokalizácie pacientov, povaha ohniska a prevalencia infekčných chorôb;
Zisťovanie prítomnosti a aktivity prirodzených ohniskových infekcií v núdzových zónach, epizootiách medzi voľne žijúcimi a domácimi zvieratami;
Skúmanie sanitárneho a hygienického stavu núdzovej zóny, jej sídiel a vodných zdrojov, hospodárskych zariadení, komunálnych a hygienických domov, zdravotníckych a hygienických a epidemiologických zariadení;
Posúdenie možnosti využitia na prácu v epidémiách síl a prostriedkov miestnych zdravotníckych úradov, ktoré sa zachovali v núdzových zónach.
Do skupiny sanitárnej a epidemiologickej spravodajskej služby patrí hygienik, epidemiológ (alebo špecialista na infekčné choroby), bakteriológ, laborant a vodič.
Sanitárny a epidemický stav regiónu. Na základe získaných údajov sa robí hodnotenie stavu územia. Možno ho hodnotiť ako prosperujúci, nestabilný, nefunkčný a núdzový.
Dobrý stav:
Absencia karanténnych infekcií a skupinové prepuknutia iných infekčných chorôb;
Prítomnosť jednotlivých infekčných chorôb, ktoré spolu nesúvisia a objavili sa počas obdobia presahujúceho inkubačné obdobie tohto ochorenia;
Epizootická situácia nepredstavuje nebezpečenstvo pre ľudí;
Vyhovujúci hygienický stav územia, vodovodné zariadenia;
Spoločenská vybavenosť.
Nestabilný stav:
Zvýšenie úrovne infekčnej chorobnosti alebo vznik skupinových ochorení bez tendencie k ďalšiemu šíreniu;
Výskyt jednotlivých infekčných ochorení, ktoré sú vzájomne prepojené alebo majú spoločný zdroj nákazy mimo daného územia, s vyhovujúcim hygienickým stavom územia a kvalitnou realizáciou súboru opatrení na protiepidemickú podporu.
Zlá kondícia:
Vznik skupinových prípadov nebezpečných infekčných chorôb v núdzovej zóne alebo ohniská epidémie obzvlášť nebezpečných infekcií na susedných územiach, ak sú podmienky na ich ďalšie šírenie;
Početné choroby neznámej etiológie;
Výskyt jednotlivých chorôb s obzvlášť nebezpečnými infekciami.
Núdzový stav:
Prudký nárast počtu nebezpečných infekčných chorôb medzi postihnutou populáciou v krátkom čase;
Prítomnosť opakovaných alebo skupinových ochorení s obzvlášť nebezpečnými infekciami;
Aktivácia prirodzených ložísk nebezpečných infekcií v núdzovej zóne s výskytom chorôb medzi ľuďmi. Identifikácia, izolácia a hospitalizácia chorých. Tím, v ktorom sa zistí prvý prípad ochorenia, by mal byť predmetom starostlivého pozorovania. Pri množstve ochorení (úplavica, týfus, šarlach a pod.) je potrebné organizovať denné obchôdzky a pohovory obsluhovaných kontingentov a pri podozrení na infekčné ochorenie chorých izolovať a hospitalizovať.
Včasné skoré vyradenie pacienta z tímu je zásadným opatrením na zabránenie šírenia infekcie.
Reštriktívne opatrenia. Na zamedzenie zavlečenia infekčných ochorení a ich šírenia pri ohniskách epidémie sa vykonáva súbor režimových, reštrikčných a medicínskych opatrení, ktoré sa v závislosti od epidemiologických charakteristík nákazy a epidemiologickej situácie delia na: karanténa a pozorovanie. Organizáciou a priebehom týchto podujatí sú poverení zodpovední vedúci správnych území a hygienická a protiepidemická komisia.
Karanténa- systém dočasných organizačných, režimovo-obmedzujúcich, administratívnych, právnych, liečebných a preventívnych, sanitárnych a hygienických a protiepidemických opatrení zameraných na zamedzenie odsunu pôvodcu nebezpečného infekčného ochorenia mimo ohniska epidémie, zabezpečenie lokalizácie infekčného ochorenia. zameranie a ich následná eliminácia.
Karanténa sa zavádza, keď sa medzi obyvateľstvom objavia pacienti s obzvlášť nebezpečnými infekciami, skupinové choroby s nákazlivými infekciami s ich nárastom v krátkom čase. Pri zisťovaní aj ojedinelých prípadov moru, Lassa, Ebola, Marburgova choroba a niektorých ďalších nákazlivých chorôb, ako aj hromadných chorôb antraxu, žltej zimnice, tularémie, sopľavky, myeloidózy, týfusu, brucelózy, psitakózy by sa mal zaviesť karanténny režim.
Pozorovanie- režimovo obmedzujúce opatrenia, ktoré spolu s posilnením lekárskeho a veterinárneho dohľadu a vykonávaním protiepidemických, liečebných a veterinárnych a hygienických opatrení obmedzujú
hodnota pohybu a pohybu ľudí alebo hospodárskych zvierat vo všetkých administratívno-územných útvaroch susediacich s karanténnou zónou, ktoré vytvárajú pozorovaciu zónu.
Pozorovanie sa zavádza v oblastiach s nepriaznivým alebo havarijným sanitárno-epidemickým stavom, t.j. s výskytom skupinových neinfekčných ochorení alebo ojedinelých prípadov nákazlivých infekcií.
Pozorovanie a karanténa sa rušia po uplynutí maximálnej inkubačnej doby tohto infekčného ochorenia od momentu izolácie posledného pacienta, po konečnej dezinfekcii a sanitácii obsluhy a obyvateľstva.
Núdzová prevencia- súbor liečebných opatrení zameraných na predchádzanie vzniku chorôb človeka v prípade ich nákazy patogénmi nebezpečných infekčných chorôb. Vykonáva sa okamžite po zistení skutočnosti bakteriálnej infekcie alebo výskytu prípadov nebezpečných infekčných chorôb, ako aj hromadných infekčných chorôb neznámej etiológie medzi populáciou.
Na rozdiel od očkovania poskytuje núdzová profylaxia rýchlu ochranu infikovaným.
Havarijná prevencia sa delí na všeobecné a špeciálne. Pred stanovením typu mikroorganizmu, ktorý spôsobil infekčné ochorenie, sa vykoná všeobecná a po stanovení typu pôvodcu mikróbov sa vykoná špeciálna núdzová profylaxia.
Ako prostriedky všeobecnej núdzovej prevencie sa používajú širokospektrálne antibiotiká a chemoterapeutiká, ktoré sú účinné proti všetkým alebo väčšine patogénov infekčných chorôb (tabuľka 9.1). Trvanie priebehu všeobecnej núdzovej profylaxie závisí od času potrebného na identifikáciu, identifikáciu a stanovenie citlivosti patogénu na antibiotiká a je v priemere 2-5 dní.
Ako prostriedok špeciálnej núdzovej prevencie sa používajú antibakteriálne lieky, ktoré majú vysoký etiotropný účinok na patogén izolovaný od infekčných pacientov v epidemickom zameraní, berúc do úvahy výsledky stanovenia jeho citlivosti na antibiotiká. Trvanie špeciálnej núdzovej profylaxie závisí od nosologickej formy ochorenia (inkubačná doba, počítaná odo dňa infekcie) a od vlastností predpísaného antimikrobiálneho lieku.
Príkaz na vykonanie neodkladnej lekárskej profylaxie vydávajú sanitárne a protiepidemické komisie.
Súčasne so začatím núdzovej profylaxie v ložiskách infekcie sa odporúča vykonať aktívnu imunizáciu (očkovanie alebo preočkovanie) obyvateľstva.
Dezinfekcia ohniskov vykonáva štátna hygienicko-epidemiologická služba vykonaním bežnej a záverečnej dezinfekcie.
Dezinfekcia- Ničenie patogénov infekčných chorôb v životnom prostredí. Môže sa vykonávať fyzikálnymi, chemickými a kombinovanými metódami. Dezinfekciu vykonávajú dezinfekčné skupiny. Jedna takáto skupina, pozostávajúca z deratizátora, dezinfekčného prostriedku a dvoch sanitárov, dokáže počas pracovného dňa spracovať 25 bytov s rozlohou 60 m 2 .
Dezinfekciu územia, budov a asanáciu obyvateľstva vykonáva obecná a technická služba.
Dezinsekcia- ničenie hmyzu (nosičov infekčných chorôb). Vykonáva sa fyzikálnymi a chemickými metódami. Zvažuje sa hlavná chemická metóda - ošetrenie predmetov insekticídmi.
Deratizácia- hubenie hlodavcov (ako zdroj patogénov infekčných chorôb). Vykonáva sa mechanickými a chemickými metódami.
Zabezpečiť rýchlu reakciu a vykonať neodkladné hygienicko-hygienické a protiepidemické opatrenia v tiesňovej oblasti na základe inštitúcií hygienicko-epidemiologickej služby, hygienické a protiepidemické tímy stálej pohotovosti a skupiny epidemiologického spravodajstva, z ktorých môžu byť vytvorené sanitárno-epidemiologické odlúčenia. Profil a zloženie tímov závisí od možností inštitúcie a charakteru hlavnej činnosti.
Klasifikácia dezinfekčných prostriedkov.
1.Halogénované- prípravky obsahujúce chlór, bór s obsahom jódu.
Prípravky s obsahom chlóru - všeobecné charakteristiky- prípravky sú veľmi aktívne, majú široké spektrum baktericídneho a virucídneho účinku, dobre sa rozpúšťajú vo vode, ale sú agresívne (ničia materiál, spôsobujú koróziu kovov), rýchlo strácajú svoju aktivitu počas skladovania a používania, preto spravidla sú použité raz. V súčasnosti je to najpoužívanejšia skupina v zdravotníckych zariadeniach.
Anorganické. Organické.
chlórnan SA; - Pevné oštepy;
chlóramín B; - Javelion;
DP-2E; - Prikázanie; Clorcept;
Anolyty atď. – Sulfochloratin-M atď.
Prípravky obsahujúce jód a bór sa používajú hlavne ako antiseptiká na ošetrenie pokožky a slizníc: jodonát, jódpyrón, akvabor.
2. Obsahujúce kyslík- všeobecná charakteristika - prípravky sú veľmi aktívne, majú široké spektrum baktericídneho a virucídneho účinku, pôsobia proti anaeróbnej mikroflóre, možno použiť ako sterilizačné prostriedky, spravidla sú opakovane použiteľné, ale agresívne (ničia materiál, spôsobujú koróziu kovov) , rýchlo strácajú svoju aktivitu na svetle .
Zástupcovia: Peroxid vodíka, Virkon, Clindesin-oxy, Secusept-pulver, Secusept-Active, Sidex-new (K), Absolucid-oxy, Bibidez-Ultra atď.
3.Deriváty kyseliny peroctovej a kyseliny permravčej- všeobecná charakteristika - prípravky sú veľmi aktívne, majú široké spektrum baktericídneho a virucídneho účinku, šetrnejšie pôsobia k materiálom.
Zástupcovia: Medilox, Sidex-new (K), Pervomur atď.
4.Kvartérne amóniové zlúčeniny- všeobecná charakteristika - úzke spektrum antivírusovej aktivity, úplná absencia sporicídneho účinku, preto sa prakticky nepoužívajú v čistej forme. V praxi sa používajú lieky, ktoré kombinujú kvartérne amóniové zlúčeniny s inými obilninami liečiv, čo poskytuje potrebné baktericídne a virucídne účinky. V tomto prípade sú prezentované kombinované prípravky, ktoré majú vysoké percento obsahu kvartérnej amóniovej skupiny. Tieto prípravky pôsobia šetrnejšie k materiálom, kombinujú dezinfekčný účinok a umývací účinok, no v rôznej miere sú fixátormi znečistenia a vyžadujú pred dezinfekciou dôkladné predčistenie predmetu od biologického materiálu.
Zástupcovia: Dulbak, Septodor, Lizafin, Samarovka, Deconex, Nika-des, Septabik, Veltolen, Delansin atď.
Terciárne amónne zlúčeniny- majú rovnaké vlastnosti ako kvartérne amóniové zlúčeniny, ale nemajú fixačný účinok.
Zástupcovia: Alminol, Mistral, Incidin extra N atď.
5.Guanidíny(deriváty chlórhexidín biglukonátu) –
Zástupcovia: Lysatol, AHDez-3000, vodné a alkoholové roztoky chlórhexidínu atď. Táto skupina sa používa ako kožné antiseptikum.
6.Aldehydy- všeobecná charakteristika - prípravky sú veľmi aktívne, majú široké spektrum baktericídnych, virucídnych a sporicídnych účinkov, väčšinou sa dajú použiť ako sterilizačné prostriedky, opakované použitie, ale sú to silné kontaktné jedy, spôsobujú denaturáciu bielkovín, fixátory organických látok kontaminantov. Možno použiť len vtedy, ak proces úpravy zahŕňa dôkladné umytie predmetu vo vode po dezinfekcii alebo sterilizácii.
Zástupcovia: Formalín. Glutaraldehyd - Lysoformin - 3000, Sidex, Sidex-opa, Gigasept, Clindesin-forte, Bianol, Clindesin-3000, Delansal atď.
7. Deriváty alkoholu- predstavujú hlavnú skupinu kožných antiseptík.
Zástupcovia: Isosept, Lizanin, Lizanin OP, Clindesin-elite, Spitaderm atď. Majú baktericídny, virucídny účinok, ale nemajú sporicídny účinok.
Dezinfekčné opatrenia v zdravotníckych zariadeniach by mali zabrániť tvorbe nemocničných kmeňov mikroorganizmov. Na tento účel je potrebné štvrťročne meniť dezinfekčný prostriedok (striedanie dezinfekčných prostriedkov), je však potrebné zmeniť skupinu lieku, nie jeho názov.
Požiadavky na personál vykonávajúci dezinfekčné opatrenia.
Keďže dezinfekčné prostriedky sú toxické látky, práca s nimi si vyžaduje dodržiavanie bezpečnostných pravidiel.
Osoby mladšie ako 18 rokov môžu pracovať s dezinfekčnými prostriedkami.
Zdravotnícky pracovník musí byť primerane vyškolený.
Každoročne absolvovať bezpečnostnú inštruktáž pri práci s dezinfekčnými prostriedkami, po ktorej nasleduje absolvovanie testu.
Povinné používanie osobných ochranných prostriedkov (okuliare, maska a/alebo respirátor, gumené rukavice, plátenná zástera) a kombinézy (župan, čiapka, prezúvanie).
Preventívne opatrenia sú zamerané na zabránenie vzniku epidemického procesu. Základy prevencie infekčných chorôb v celoštátnom meradle zahŕňajú:
Zlepšenie materiálneho blahobytu obyvateľstva;
Hygienická ochrana územia pred zavlečením obzvlášť nebezpečných infekcií;
Preventívny a aktuálny sanitárny dohľad;
Veterinárna a sanitárna profylaxia;
Poskytovanie dostupnej lekárskej starostlivosti obyvateľom;
masová imunizácia obyvateľstva;
Preventívne dezinfekčné opatrenia;
Protiepidemické opatrenia v ohnisku infekcie.
Hygienická ochrana územia pred zavlečením obzvlášť nebezpečnýchinfekcií sa vykonáva v súlade s „Medzinárodnými zdravotnými predpismi“, podľa ktorých sa vykonáva hygienická prehliadka vozidiel prichádzajúcich zo zahraničia a prehliadka osôb. Keď sa zistí pacient s karanténnou infekciou, sú okamžite informované federálne zdravotnícke orgány a následne operačné informácie od WHO.
Preventívny a aktuálny hygienický dozor sa zaoberá: prevenciou a elimináciou znečisťovania povrchových a podzemnej vody pôda a atmosféra; kontrola dodržiavania hygienických a technologických režimov zásobovania vodou a výživy obyvateľstva; zabezpečenie komunálneho zlepšenia obývaných oblastí atď.
Veterinárna a hygienická prevencia sa redukuje na prevenciu a odstraňovanie chorôb nebezpečných pre človeka medzi poľnohospodárskymi a domácimi zvieratami.
Masová imunizácia obyvateľstva vykonávané podľa plánu alebo podľa epidemických indikácií.
Vakcíny, séra. Dokonca aj v dávnych dobách ľudia, ktorí popisovali epidémiu, upozorňovali: "Kto trpel chorobou, bol už v bezpečí, pretože nikto dvakrát neochorel." Dávno pred civilizáciou Indiáni vtierali kôrky z pacientov s pravými kiahňami do kože svojich detí na profylaktické účely. V tomto prípade boli kiahne zvyčajne mierne. Od roku 1980 bolo v Rusku zrušené povinné očkovanie proti kiahňam z dôvodu úplného odstránenia tejto choroby v krajine.
V súčasnosti na prevenciu infekčných chorôb umelým vytváraním ľudskej imunity existuje veľké množstvo vakcíny a séra.
Vakcíny - Ide o prípravky vyrobené z mikrobiálnych buniek alebo ich toxínov, ktorých použitie sa nazýva očkovanie. Protilátky sa v ľudskom tele objavia 1–2 týždne po zavedení vakcín a vzniká špecifická imunita.
umelá získaná imunita vzniká v dôsledku ochranného očkovania, keď sa do tela dostane vakcína (oslabené patogény konkrétneho ochorenia – „živá“ vakcína) alebo toxíny (odpadové produkty patogénov – „mŕtva“ vakcína). V reakcii na zavedenie vakcíny človek akoby ochorie na túto chorobu, ale vo veľmi miernej, takmer nepostrehnuteľnej forme. Jeho telo aktívne produkuje ochranné protilátky. A hoci sa aktívna umelá imunita neobjaví hneď po zavedení vakcíny (produkcia protilátok trvá určitý čas), je dosť silná a trvá dlhé roky, niekedy aj celý život. Čím bližšie je imunopreparát vakcíny k prirodzenému pôvodcovi infekcie, tým sú jej imunogénne vlastnosti vyššie a výsledná postvakcinačná imunita je silnejšia. Očkovanie živou vakcínou spravidla poskytuje úplnú imunitu voči príslušnej infekcii na 5-6 rokov, očkovanie inaktivovanou vakcínou vytvára imunitu na ďalšie 2-3 roky a zavedenie chemickej vakcíny a toxoidu poskytuje ochranu telo 1-1,5 roka. Zároveň platí, že čím je vakcína purifikovanejšia, tým je menej pravdepodobné, že spôsobí nežiaduce, nežiaduce reakcie na jej zavedenie do ľudského tela. Ako príklad aktívnej imunity možno uviesť očkovanie proti poliomyelitíde, záškrtu, čiernemu kašľu.
Prevažná časť očkovaní sa vykonáva v predškolských a predškolskom veku. V školskom veku sa vykonáva preočkovanie zamerané na udržanie správnej úrovne imunity. Pre deti a dospievajúcich existuje špeciálny, zákonom schválený očkovací kalendár (všeobecný harmonogram imunizačných schém). Podávanie sér sa používa v prípadoch, keď je vysoká pravdepodobnosť ochorenia, ako aj v počiatočných štádiách ochorenia, ktoré telu pomôžu vyrovnať sa s ochorením. Napríklad očkovanie proti chrípke pri hrozbe epidémie, očkovanie proti kliešťovej encefalitíde pred odchodom na terénnu prax, po uhryznutí besným zvieraťom a pod.
Reakcie na očkovanie. V reakcii na zavedenie vakcíny do tela sa môže vyvinúť všeobecná, lokálna alebo alergická reakcia (anafylaktický šok, sérová choroba). Celková reakcia je charakterizovaná zimnicou, horúčkou, celkovou slabosťou, bolesťami tela a bolesťami hlavy. Lokálna reakcia sa zvyčajne pozoruje v mieste vpichu alebo očkovania imunologického lieku a prejavuje sa začervenaním kože, opuchom a citlivosťou v mieste vpichu vakcíny. Často je to sprevádzané svrbením. Reakcie na očkovanie sú zvyčajne mierne a krátkodobé. Závažné reakcie na vakcínu vyžadujúce hospitalizáciu a špeciálny lekársky dohľad sú pomerne zriedkavé.
Alergické reakcie na očkovanie sa prejavujú svrbivými vyrážkami, opuchom podkožia, bolesťami kĺbov, teplotnou reakciou, menej často sťaženým dýchaním.
Očkovanie osôb, ktoré predtým mali alergické reakcie, je povolené len za podmienok osobitného lekárskeho dohľadu.
Indikácie a kontraindikácie pre imunizáciu.Hlavná indikácia pre plánovanú, neplánovanú a urgentne vykonanú imunoprofylaxiu infekčných ochorení je potreba vytvorenia imunity voči infekcii stimuláciou tvorby špecifickej imunity imunitným systémom organizmu.
Preventívne dezinfekčné opatrenia zahŕňajú preventívnu dezinfekciu, dezinsekciu a deratizáciu.
Dezinsekcia- ničenie hmyzu v miestach jeho hromadného rozmnožovania (komáre, kliešte) chemickými prostriedkami a biologickými metódami.
deratizácia - opatrenia na zabránenie a obmedzenie prenikania hlodavcov do priestorov, čím sa im bráni prístup k vode a jedlu. To zahŕňa aj organizáciu opatrení na čistenie obývaných oblastí, včasné odstraňovanie odpadkov a ničenie hlodavcov.
Osobitnú úlohu v prevencii infekčných chorôb má zvyšovanie sanitárnej gramotnosti obyvateľstva (výchova a vzdelávanie o hygienických pravidlách vo vzdelávacích inštitúciách, špeciálna príprava personálu, ktorého činnosť súvisí so zabezpečením obyvateľstva pitná voda, jedlo atď.).
Protiepidemické opatrenia vykonávané zdravotnou službou sú zamerané na elimináciu epidemického zamerania. Navrhujú:
a) neutralizácia (eliminácia) zdroja infekčného agens a narušenie mechanizmu jeho prenosu;
b) zvýšenie imunity voči pôvodcovi tejto infekcie u osôb s rizikom nákazy v ohnisku nákazy.
Účinnosť týchto opatrení do značnej miery závisí od úrovne sanitárnej kultúry obyvateľstva.
Pri vznikajúcom epidemiologickom ohnisku by sa mali prijať tieto protiepidemické opatrenia:
1) v prípade podozrenia na ochorenie má byť pacient pred vyšetrením lekárom izolovaný (pozri časť 5.3). O hospitalizácii rozhoduje lekár;
2) prelomiť mechanizmus prenosu infekčného agens, je potrebné vykonať fokálna dezinfekcia , pozostávajúce z aktuálnej a konečnej dezinfekcie. Súčasná sa vykonáva v prítomnosti pacienta v ohnisku infekcie, dezinfekcia s použitím dezinfekčných prostriedkov podlieha jeho prepusteniu, predmetom starostlivosti, ako aj miestnosti, riadu a bielizne.
Po dezinfekcii sa vajíčka vší (hnidy) odstránia z vlasov vatovými tampónmi navlhčenými brusnicovým džúsom alebo 9% roztokom octu.
Po hospitalizácii pacienta sa vykonáva záverečná dezinfekcia zameraná na dekontamináciu priestorov a predmetov, ktoré sa tam nachádzajú. V ohniskách infekcií spôsobených patogénmi, ktoré sú stabilné vo vonkajšom prostredí, napríklad tuberkulóza, lišaj, týfus, kompletná sanitácia . Dezinfekcia posteľnej bielizne a predmetov na nosenie sa vykonáva pomocou komorovej dezinfekcie;
3) u osôb, ktoré boli v kontakte so zdrojom nákazy (kontakty), je potrebné stanoviť lekársky dohľad po dobu maximálneho trvania inkubačnej doby tejto infekcie. Na osoby pod lekárskym dohľadom sa niekedy uplatňujú reštriktívne opatrenia na oddelenie; najčastejšie sa to týka detí navštevujúcich predškolské a školské zariadenia, ako aj dospelých pracujúcich v zariadeniach starostlivosti o deti, potravinárstve, verejnom stravovaní a pod.
Pri zvlášť nebezpečných nákazách sa rozhodnutím mimoriadnej protiepidemiologickej komisie vytvorenej pod správou republiky (územia, kraja) zriaďuje karanténa v ohnisku, z ktorého zóny je vstup a výstup zakázaný. Osoby ohrozené nákazou podliehajú pred opustením karanténnej zóny pozorovaniu, t.j. izolácia v špeciálne upravených miestnostiach na lekárske pozorovanie počas inkubačnej doby.
Dátum pridania: 2015-02-06 | Prezretí: 1915 | porušenie autorských práv
| | 3 | | | | | | | | | | | | |
SIbírska ŠTÁTNA LEKÁRSKA UNIVERZITA
na tému "infekčné choroby"
„Dodržiavanie protiepidemického režimu
v nemocniciach ako prostriedok boja proti nozokomiálnej infekcii“
Absolvoval študent ZFVMSE
skupiny 59-04
Slesareva S.V.
| Protiepidemické opatrenia a základy organizácie protiepidemickej práce | |
| o Protiepidemické opatrenia | 3 |
| o Organizačná štruktúra | 3 |
| o Faktory epidemiologického procesu | 5 |
| o Účinnosť protiepidemických opatrení | 6 |
| o Opatrenia obmedzujúce režim | 9 |
| o Zásahy na narušenie prenosových ciest | 9 |
| o Opatrenia na zvýšenie odolnosti obyvateľstva | |
| o Systém registrácie infekčných chorôb | 11 |
| Epidemiologický dohľad | 12 |
| o Dohľad | 12 |
| o Epidemiologická diagnostika | 14 |
| o Predpoklady | 15 |
| o Harbingers | 16 |
| nemocničné infekcie | 17 |
| o Nozokomiálne nákazy | 17 |
| o Mechanizmy, cesty a faktory prenosu nozokomiálnych nákaz | 22 |
| o Zvláštnosti epidemického procesu | 24 |
| o Architektonické a plánovacie činnosti | 26 |
| o Sanitárne a hygienické opatrenia | 27 |
| o Prevencia artefaktového mechanizmu | 28 |
| o Organizačná práca | 28 |
o Prevencia nozokomiálnych infekcií medzi zdravotníckym personálomo Zoznam referencií |
Protiepidemické opatrenia a základy organizácie protiepidemickej práce
Protiepidemické opatrenia možno definovať ako súbor odporúčaní, ktoré majú opodstatnenie v tomto štádiu vývoja vedy, zabezpečujúce prevenciu infekčných ochorení u určitých skupín obyvateľstva, znižovanie výskytu bežnej populácie a elimináciu jednotlivých infekcií. Protiepidemické opatrenia sa vykonávajú v prípade výskytu (zistenia) infekčného ochorenia, preventívne opatrenia sa vykonávajú neustále bez ohľadu na prítomnosť alebo neprítomnosť infekčného pacienta.
Základom prevencie infekčných chorôb v celoštátnom meradle je zvýšenie materiálneho blahobytu ľudí, zabezpečenie pohodlného bývania obyvateľstva, kvalifikovanej a dostupnej lekárskej starostlivosti, rozvoj kultúry atď.
Medzi medicínske aspekty prevencie infekčných chorôb patrí systematická hygienická kontrola zásobovania obyvateľstva vodou; hygienická a bakteriologická kontrola kvality potravinárskych výrobkov, hygienického stavu podnikov potravinárskeho priemyslu a zariadení verejného stravovania, obchodu a detských zariadení; vykonávanie plánovaných činností dezinfekcie, dezinsekcie a deratizácie; plánovaná špecifická prevencia medzi obyvateľstvom; vykonávanie opatrení na hygienickú ochranu hraníc s cieľom zabrániť zavlečeniu infekčných chorôb do krajiny zo zahraničia a pod.
Organizačná štruktúra systém protiepidemickej ochrany obyvateľstva zahŕňa zdravotnícke a nezdravotnícke sily a prostriedky. Významnú úlohu pri zabezpečovaní protiepidemického režimu zohrávajú nelekári. Komplex opatrení rôzneho charakteru a smerovania súvisiacich s čistením sídiel, potravinami, zásobovaním vodou a pod., vykonávajú štátne orgány, inštitúcie, podniky za aktívnej účasti obyvateľstva. Vykonávanie množstva protiepidemických opatrení vykonávajú zdravotnícke zariadenia. Túto činnosť riadi najmä Hygienická a epidemiologická služba. Zahŕňa diagnostické (epidemiologické diagnostiky), organizačné, metodické a kontrolné funkcie. Výkonná funkcia hygienických a epidemiologických zariadení je obmedzená na vykonávanie individuálnych opatrení na imunoprofylaxiu a dezinfekciu, protiepidemickú prácu v ohnisku infekcie. Zložitosť riadiacich činností sanitárnych a epidemiologických inštitúcií spočíva v tom, že boj proti infekčným chorobám si vyžaduje zapojenie síl a prostriedkov, ktoré nie sú podriadené inštitúciám.
Právne aspekty protiepidemické aktivity sú zakotvené v legislatívnych dokumentoch. V súlade s Ústavou Ruskej federácie (článok 42) má teda každý občan Ruska právo na priaznivé životné prostredie a spoľahlivé informácie o svojom stave. Občiansky zákonník Ruskej federácie (kapitola 59), Základy právnych predpisov Ruskej federácie o ochrane verejného zdravia, zákon RSFSR „O sanitárnej a epidemiologickej pohode obyvateľstva Ruska“, Nariadenia o štátnej hygienickej a epidemiologickej službe Ruskej federácie upravujú práva a povinnosti občanov a zdravotníckych pracovníkov pri riešení problémov hygienicko-epidemiologickej pohody a ochrany verejného zdravia.
Systém Štátnej hygienickej a epidemiologickej služby Ruskej federácie zahŕňa:
1) Odbor sanitárneho a epidemiologického dohľadu ÚV MZ Ruská federácia;
2) strediská štátneho hygienického a epidemiologického dozoru v zakladajúcich celkoch Ruskej federácie, mestá a okresy, strediská štátneho hygienického a epidemiologického dozoru vo vodnej a leteckej doprave (regionálne a zónové);
3) výskumné inštitúcie sanitárno-hygienického a epidemiologického profilu;
4) dezinfekčné stanice;
5) štátne jednotné podniky na výrobu lekárskych imunobiologických prípravkov;
6) sanitárna a epidemiologická služba Federálneho oddelenia biomedicínskych a extrémnych problémov pod Ministerstvom zdravotníctva Ruskej federácie, strediská štátneho sanitárneho a epidemiologického dohľadu, ktoré sú jej podriadené;
7) iné hygienické a epidemiologické zariadenia.
Orgány a inštitúcie štátneho hygienického a epidemiologického dozoru v spolupráci so zdravotníckymi úradmi a zdravotníckymi inštitúciami vypracúvajú cielené komplexné programy preventívnych a zdravotne upgradujúcich opatrení k najdôležitejším problémom ochrany verejného zdravia, spoločne rozhodujú o prevencii ľudských chorôb; študovať zdravotný stav obyvateľstva a demografickú situáciu v súvislosti s vplyvom nepriaznivých faktorov životného prostredia človeka; organizovať a kontrolovať práce na predchádzaní infekčným (parazitárnym), profesionálnym a hromadným neinfekčným chorobám a otravám ľudí. Opatrenia na zabezpečenie hygienickej a epidemiologickej pohody v jednotkách a špeciálnych zariadeniach ministerstva obrany, ministerstva železníc, ministerstva vnútra a bezpečnostných zložiek štátu vykonávajú špeciálne služby týchto ministerstiev a rezortov.
Faktory epidemiologického procesu sú: zdroj nákazy, mechanizmus prenosu patogénu a vnímavosť populácie. Eliminácia jedného z faktorov nevyhnutne vedie k ukončeniu epidemického procesu, a preto vylučuje možnosť existencie infekčného ochorenia. Preto môžu byť preventívne a protiepidemické opatrenia účinné, ak sú zamerané na neutralizáciu (neutralizáciu) zdroja infekcie, prerušenie ciest prenosu patogénov a zvýšenie imunity obyvateľstva (tab. 1).
Tabuľka 1. Zoskupenie protiepidemických opatrení podľa zamerania na súvislosti epidemického procesu
Vo vzťahu k zdroju infekcie pri antroponózach sa rozlišujú diagnostické, izolačné, terapeutické a režimovo reštriktívne opatrenia a pri zoonózach sanitárno-veterinárne a deratizačné opatrenia.
Opatrenia na prerušenie prenosového mechanizmu patogénu sú sanitárne a hygienické. V samostatnej skupine možno rozlíšiť opatrenia na dezinfekciu a dezinsekciu.
Opatrenia na ochranu hostiteľskej populácie predstavuje najmä očkovanie obyvateľstva, ktorého účelom je vytvorenie špecifickej imunity (imunity) voči jednotlivým infekčným ochoreniam. Samostatnú skupinu predstavuje laboratórny výskum a sanitárne a vzdelávacie práce, ktoré nemožno pripísať žiadnemu smeru, ale vykonávajú sa v záujme každého z nich.
Včasná a úplná detekcia infekčných pacientov je predpokladom včasnej liečby, izolácie a protiepidemických opatrení v ohnisku nákazy. Existuje pasívna a aktívna detekcia infekčných pacientov. V prvom prípade iniciatíva vyhľadať lekársku pomoc patrí pacientovi alebo jeho príbuzným. K metódam aktívneho zisťovania infekčných pacientov patrí: identifikácia pacientov podľa signálov sanitárneho majetku, obchôdzky domácnosti, identifikácia pacientov a nosičov pri rôznych preventívnych prehliadkach a vyšetreniach (rizikové skupiny). Deti teda podliehajú povinnej lekárskej prehliadke a laboratórnemu vyšetreniu pred vstupom do predškolskej inštitúcie, dospelí, keď sú najatí potravinárskymi podnikmi. Aktívna detekcia by mala zahŕňať aj identifikáciu infekčných pacientov počas lekárskeho pozorovania v ohniskách epidémie.
Účinnosť protiepidemických opatrení vo vzťahu k zdrojom nákazy ju do značnej miery určuje diagnostika, ktorej požiadavky z epidemiologického hľadiska vyplývajú najmä z výberu spoľahlivých a predovšetkým včasných metód. Princípy diagnostických omylov sú spojené s ťažkosťami diferenciálnej diagnostiky klinicky podobných infekčných ochorení, polymorfizmom klinických prejavov mnohých z nich, podceňovaním epidemiologických údajov a nedostatočným využívaním možností laboratórnych konfirmácií. Kombináciou použitia rôznych metód sa výrazne zvyšuje kvalita diagnostiky. Pri infekčných ochoreniach, ako sú osýpky, mumps, ovčie kiahne, šarlach a niektoré ďalšie, je diagnóza takmer vždy stanovená klinicky a čiastočne epidemiologicky. Laboratórne metódy na diagnostikovanie širokého použitia pri týchto infekčných ochoreniach ešte nedostali.
Ak existuje veľký súbor laboratórnych diagnostických metód, každá z nich by mala dostať správne epidemiologické posúdenie. Napríklad pri brušnom týfuse sa včasná diagnostika choroby uskutočňuje pomocou metódy izolácie patogénu z krvi (hemokultúra) a sérologických testov (Vidalova reakcia, Vi-hemaglutinácia). Pri retrospektívnej diagnóze sa používajú metódy neskoršej diagnostiky, pomocou ktorých sa patogén izoluje z výkalov, moču a žlče. Tieto metódy sa používajú na potvrdenie diagnózy a identifikáciu nosičov. Zložitosť mnohých laboratórnych testov obmedzuje ich široké použitie. Práve z týchto dôvodov nie sú adeno- a enterovírusové infekcie často diagnostikované, hoci sa vyskytujú všade.
Opatrenia týkajúce sa zdroja infekcie v epidemickom ohnisku by sa mali považovať za účinné v prípadoch, keď je v súlade s patogenézou ochorenia pacient izolovaný pred začiatkom infekčného obdobia a počas celého jeho trvania (týfus a týfus). Tieto opatrenia sú hodnotené ako neúčinné, ak je pacient izolovaný na začiatku, vo výške alebo dokonca na konci nákazlivého obdobia (vírusová hepatitída, osýpky, ovčie kiahne atď.).
Pacient alebo nosič je spravidla izolovaný, umiestnený vo vhodnom zdravotníckom zariadení, kým sa nedosiahne úplné klinické uzdravenie alebo účinná sanitácia nosiča. Podmienky izolácie sú určené špeciálnymi pokynmi. Pri mnohých infekčných ochoreniach je povolená izolácia pacienta alebo nosiča doma za podmienok, ktoré vylučujú možnosť prenosu infekcie. Existuje množstvo ochorení, pri ktorých je hospitalizácia povinná a zabezpečená legislatívnymi dokumentmi. Infekčných pacientov hospitalizujú sily zdravotníckych zariadení na špeciálnom transporte, ktorý podlieha dezinfekcii.
Pri zoonózach voľne žijúcich zvierat (prirodzené ohniskové choroby) je problém vo vyhubení alebo znížení hustoty populácie, niekedy na veľkých územiach, najmä pri zistení prípadov moru, besnoty a pod.. Tieto opatrenia sú nákladné a vykonávajú sa podľa na epidemiologické alebo epizootologické indikácie špecializovanými ústavmi verejného zdravotníctva a veterinárnych služieb. Ekonomický rozvoj území (orba stepí, meliorácia, zalesňovanie) často vedie k eliminácii prirodzených ložísk infekčných chorôb.
Úspešnosť protiepidemických prác spočíva v kvalite použitých prostriedkov, primeranosti objemu, včasnosti a úplnosti prijatých opatrení. Efektívnosťou protiepidemických opatrení je ich schopnosť meniť úroveň, štruktúru a dynamiku infekčnej chorobnosti, predchádzať alebo znižovať škody na zdraví verejnosti spojené s chorobnosťou. Účinnosť protiepidemických opatrení sa zvyčajne posudzuje v troch aspektoch: epidemiologickom, sociálnom a ekonomickom.
Epidemiologickým efektom protiepidemických opatrení sa rozumie veľkosť zabránených infekčných ochorení obyvateľstva a javov spojených s chorobnosťou. Epidemiologický efekt zmien vo výskyte infekčných ochorení v populácii alebo jej jednotlivých skupinách je charakterizovaný a vyjadrený ako index účinnosti.
Sociálna účinnosť protiepidemických opatrení je spojená s prevenciou úbytku obyvateľstva vo všeobecnosti a so znižovaním úmrtnosti a invalidity najmä práceschopnej populácie.
Ekonomická efektívnosť úzko súvisí so sociálnou. Vyjadruje sa ekonomickým efektom, ktorý sa dosahuje v dôsledku udržiavania práceschopnosti obyvateľstva a predchádzania výdavkom spoločnosti na liečbu pacientov, udržiavanie invalidov, vykonávanie opatrení v ohniskách epidémie a pod.
Epidemiologické, sociálne a ekonomické aspekty jednotlivých činností v činnosti protiepidemického systému ako celku sú vzájomne prepojené.
Reštriktívne opatrenia vykonávané vo vzťahu k osobám vystaveným alebo ohrozeným infekciou. Trvanie týchto opatrení je určené časom nebezpečenstva nákazy osôb v kontakte s pacientom alebo nosičom plus maximálna inkubačná doba.Rozlišujú sa tri kategórie režimovo obmedzujúcich opatrení: zvýšený lekársky dohľad, pozorovanie a karanténa.
Zdokonalený lekársky dohľad je zameraná na aktívnu identifikáciu infekčných pacientov medzi osobami, ktoré boli v kontakte s pacientom (nosičom) doma, na pracovisku, v štúdiu a pod.. Medzi týmito osobami počas maximálnej inkubačnej doby ochorenia prieskum, lekárske vyšetrenie , termometria, laboratórne testy atď.
Pozorovanie (pozorovanie)- vylepšené lekárske monitorovanie zdravia ľudí, ktorí sa nachádzajú v karanténnej zóne a plánujú ju opustiť.
Karanténa- režimovo obmedzujúce opatrenie v systéme protiepidemickej služby pre obyvateľstvo zabezpečujúce úplnú izoláciu kontaktných osôb, zabezpečovanú ozbrojenou strážou, pri ohniskách obzvlášť nebezpečných nákaz. Pre menej nebezpečné infekcie znamená karanténa zavedenie niektorých opatrení na oddelenie ľudí, ktorí boli v kontakte s pacientom, zákaz prijímania nových či presunu detí zo skupiny. v skupine v organizovaných skupinách, predchádzanie ľuďom, ktorí komunikovali s pacientom v detských skupinách, potravinárskych podnikoch, obmedzovanie ich kontaktu s inými ľuďmi.
Charakter opatrenia na prerušenie prenosových ciest závisí od charakteristík epidemiológie ochorenia a stupňa rezistencie patogénu vo vonkajšom prostredí. Úspech je zabezpečený všeobecnými sanitárnymi opatreniami, ktoré sa vykonávajú bez ohľadu na prítomnosť chorôb - sanitárna kontrola zásobovania vodou a potravinárskych výrobkov, čistenie obývaných oblastí od odpadových vôd, boj proti chovu múch atď. Všeobecné hygienické opatrenia zohrávajú rozhodujúcu úlohu pri prevencii črevných infekčných ochorení. Okrem všeobecných hygienických opatrení majú veľký význam pri prevencii ďalšieho prenosu infekcie dezinfekcia , hubenie škodcov A deratizácia.
Pri infekciách dýchacích ciest je faktorom prenosu vzduch, preto sú opatrenia na zničenie mechanizmu prenosu také ťažké, najmä v nemocničných zariadeniach a organizovaných skupinách. Vývoj metód a zariadení na dezinfekciu vzduchu v takýchto podmienkach je nevyhnutný a takéto práce prebiehajú. Na individuálnu profylaxiu v ohnisku infekcie sa odporúča nosiť gázové obväzy.
Zlom v mechanizme prenosu infekcií vonkajšieho tkaniva sa dosiahne zvýšením všeobecnej a sanitárnej kultúry obyvateľstva, zlepšením podmienok bývania a hygienickej situácie doma a v práci. Veľký význam opatrení na prerušenie mechanizmu prenosu sa jednoznačne prejavuje pri ochoreniach krvnej skupiny, pri ktorých je prenosový faktor živým prenášačom (vši, komáre, kliešte a pod.).
Opatrenia na zvýšenie odolnosti obyvateľstva sa redukujú jednak na všeobecné posilňujúce opatrenia, ktoré zvyšujú nešpecifickú odolnosť organizmu, ako aj na vytvorenie špecifickej imunity prostredníctvom preventívnych očkovaní.
Zameranie aktivít závisí od charakteristík infekcie. Spolu s integrovaným prístupom k protiepidemickým aktivitám budú rozhodujúce opatrenia zamerané na najzraniteľnejšie a najdostupnejšie spojenie. Pri črevných infekciách je teda základom prevencie súbor sanitárnych a hygienických opatrení zameraných na prerušenie prenosu chorôb a zabránenie nákaze obyvateľstva. Tieto opatrenia sú zároveň neúčinné pri infekciách dýchacích ciest, pretože je prakticky nemožné prerušiť aerosólový mechanizmus prenosu infekčných agens, ktorý je v nich mimoriadne aktívny. Imunologický faktor reguluje výskyt infekcií dýchacích ciest. V tomto smere zohrávajú rozhodujúcu úlohu v prevencii tejto skupiny infekcií opatrenia na špecifickú imunizáciu populácie za účelom vytvorenia vysokej vrstvy imunity stáda. V súlade s tým sú tie choroby, proti ktorým boli vyvinuté vakcíny, klasifikované ako kontrolované prostriedky imunoprofylaxie. Medzi tieto infekcie patrí množstvo aerosólových antroponóz (osýpky, záškrt, čierny kašeľ, mumps atď.). Medzi infekcie riadené sanitárnymi a hygienickými opatreniami patria antroponózy s mechanizmom fekálno-orálneho prenosu (shigelóza, brušný týfus, vírusová hepatitída A a E atď.). Avšak pri poliomyelitíde bol trvalý pokles incidencie možný až po vývoji a rozšírenom používaní živej vakcíny. Prevencia výskytu ľudí s edonózou domácich zvierat je zabezpečená sanitárnymi a veterinárnymi opatreniami a očkovaním a prirodzenými ohniskovými infekciami - režimovými a vakcinačnými opatreniami. Podiel jednotlivých opatrení je rôzny a závisí nielen od charakteru infekcie, ale aj od hygienickej a epidemiologickej situácie, v ktorej sa vykonávajú.
Registračný systém pre infekčných pacientov prijaté v našej krajine poskytuje:
1) včasné informovanie hygienických a epidemiologických zariadení a zdravotníckych orgánov o zistení prípadov infekčných chorôb s cieľom prijať všetky potrebné opatrenia na zabránenie ich šírenia alebo výskytu epidémie;
2) správne účtovanie infekčných chorôb;
3) možnosť vykonávať operačnú a retrospektívnu epidemiologickú analýzu.
Všetky zdravotné údaje o infekčných pacientoch sa zapisujú do hlavnej zdravotnej dokumentácie zodpovedajúcej špecifikám zdravotníckeho zariadenia (ZP): zdravotná dokumentácia hospitalizovaného pacienta, zdravotná dokumentácia ambulantného pacienta, vývojová anamnéza dieťaťa, zdravotná dokumentácia pacienta s pohlavnou chorobou a pod. Vo všeobecne akceptovanom poradí pre každý prípad choroby vyplňte štatistický kupón na evidenciu konečných (spresnených) diagnóz, ambulantný kupón. Pre každý prípad ochorenia (podozrenia), neobvyklú reakciu na očkovanie, uhryznutie, sliny zvieratami, mimoriadne hlásenie infekčného ochorenia, potraviny, otravu z povolania, nezvyčajnú reakciu na očkovanie - vypĺňa sa tlačivo č.58. zaslané do 12 hodín na územné stredisko sanitárneho a epidemiologického dohľadu registrácie choroby (bez ohľadu na miesto bydliska pacienta). Zdravotnícke zariadenie, ktoré objasnilo alebo zmenilo diagnózu, je povinné vypracovať nové mimoriadne hlásenie a zaslať ho do 24 hodín stredisku hygienicko-epidemiologického dohľadu v mieste zistenia ochorenia s uvedením zmenenej diagnózy, dátumu jej zistenia. počiatočnej diagnózy a výsledkov laboratórneho vyšetrenia.
Pre osobnú evidenciu infekčných pacientov a následnú kontrolu úplnosti a načasovania prenosu informácií do strediska hygienicko-epidemiologického dozoru sa informácie z mimoriadneho hlásenia zapisujú do osobitného registra infekčných chorôb - formulár č.60
Epidemiologický dohľad
Epidemiologický dohľad predstavuje informačný systém poskytujúci orgánom zdravotníctva informácie potrebné na realizáciu opatrení na prevenciu a znižovanie incidencie obyvateľstva. V zahraničí sa tomu hovorí verejný zdravotný dozor. Ako čisto informačný systém slúži epidemiologický dohľad ako základ pre rozvoj stratégií a taktiky, racionálneho plánovania, implementácie, úpravy a skvalitňovania činnosti hygienickej a protiepidemickej služby v boji proti infekčným chorobám a ich prevencii. Hlavné ustanovenia epidemiologického dozoru (zber, analýza, interpretácia a prenos informácií o zdravotnom stave obyvateľstva) možno rozšíriť aj na neprenosné ochorenia. Čo sa týka infekčných chorôb, epidemiologický dohľad podľa B.L. Cherkasského (1994) možno definovať ako systém dynamického a integrovaného sledovania (pozorovania) epidemického procesu konkrétneho ochorenia v určitej oblasti za účelom racionalizácie a zvýšenia účinnosti preventívnych a protiepidemických opatrení.
Monitorovanie- súčasť epidemiologického dozoru, zodpovedná za diagnostiku situácie a vypracovanie priamych taktických akcií sanitárnej a epidemiologickej služby. Konečný cieľ epidemiologického dozoru – vypracovanie vedecky podloženého súboru strategických manažérskych rozhodnutí a následné hodnotenie účinnosti celého systému – presahuje rámec epidemiologického monitorovania. Pri dynamickom hodnotení epidemiologickej situácie je potrebné brať do úvahy jednak biologické (stav populácie patogénov, hostiteľov, ich vzájomné pôsobenie a prostredie prostredníctvom špecifického mechanizmu prenosu), jednak prírodné a sociálne zložky (pracovné, životné a rekreačné podmienky obyvateľstva) epidemického procesu. Účinnosť epidemiologického dozoru by sa nemala posudzovať podľa miery jeho vplyvu na úroveň, štruktúru a dynamiku infekčnej morbidity. Len racionálny systém prevencie a kontroly infekcie môže ovplyvniť tieto prejavy epidemického procesu. Efektívnosť epidemiologického dozoru možno hodnotiť len schopnosťou poskytovať informácie potrebné a dostatočné na prijímanie racionálnych manažérskych rozhodnutí a ich optimálnu realizáciu. Vplyv systému epidemiologického dozoru na epidemický proces môže pôsobiť len nepriamo a závisí od včasnosti a účelnosti využitia jeho výsledkov pri plánovaní, zlepšovaní a realizácii preventívnych a protiepidemických opatrení.
Medzi úlohy epidemiologického dohľadu patrí (B.L. Cherkassky, 1994):
o posúdenie rozsahu, charakteru prevalencie a sociálno-ekonomického významu infekčnej choroby;
o identifikácia trendov a hodnotenie tempa dynamiky epidemického procesu tohto infekčného ochorenia v čase;
o zónovanie území, berúc do úvahy stupeň skutočného a potenciálneho epidemiologického stresu pre túto infekčnú chorobu;
o identifikácia kontingentov obyvateľstva so zvýšeným rizikom ochorenia v dôsledku charakteristík ich výroby, domácnosti alebo iných životných podmienok;
o identifikáciu príčin a podmienok, ktoré určujú pozorovaný charakter prejavov epidemického procesu tohto infekčného ochorenia;
o stanovenie adekvátneho systému preventívnych a protiepidemických opatrení, plánovanie postupnosti a načasovania ich realizácie;
o kontrola rozsahu, kvality a účinnosti prebiehajúcich preventívnych a protiepidemických opatrení za účelom ich racionálnej úpravy;
o vypracovanie periodických predpovedí epidemiologickej situácie.
Epidemiologický dohľad sa vykonáva v súlade s komplexnými cielenými programami špeciálne vyvinutými pre každú nosologickú formu infekčných ochorení. Programy dohľadu zahŕňajú vzájomne prepojené, nezávislé sekcie (subsystémy): informačno-analytický a diagnostický. Informačno-analytický subsystém je základným úsekom epidemiologického dozoru. V rámci tohto subsystému sa zohľadňujú a evidujú všetky formy prejavov chorôb, sleduje sa dynamika prepravy, chorobnosť, úmrtnosť a úmrtnosť. Objem potrebných informácií je v každom prípade daný charakteristikou epidemiológie ochorenia, ako aj reálnymi možnosťami protiepidemického systému pre potrebnú informačnú podporu v konkrétnych podmienkach miesta a času. Rozdiely v úlohách dozoru pre jednotlivé infekčné choroby určujú súbor potrebných informácií pre úplné štúdium epidemiologickej situácie. Spolu s informačnou podporou spoločnou pre všetky dozorné programy na sledovanie úrovne, štruktúry a dynamiky morbidity (úmrtnosti) pri infekciách kontrolovaných pomocou imunoprofylaxie sú teda potrebné informácie o imunitnom stave populácie (imunologická kontrola) s hodnotením intenzita imunity v rizikových skupinách. Zároveň je pri záškrte dôležité sledovať cirkuláciu patogénu medzi populáciou (bakteriologická kontrola vrátane údajov o štruktúre, šírke obehu a biologických vlastnostiach patogénu). V prípade osýpok tieto informácie nie sú potrebné. Epidemiologický dohľad nad črevnými infekciami by mal byť založený na sanitárnej a hygienickej kontrole vonkajšieho prostredia, dodržiavaní sanitárneho a epidemiologického režimu v potravinových zariadeniach atď. V prípade zoonóz je potrebný komplexný mnohostranný epizootologicko-epidemiologický dohľad, ktorý spoločne vykonávajú sanitárno-epidemiologické a veterinárne služby.
Východiskom pre vypracovanie programu epidemiologického dozoru je retrospektívna analýza lokálnej epidemiologickej situácie za predchádzajúce obdobie. Jeho účel určujú prioritné oblasti epidemiologického dozoru nad skúmaným infekčným ochorením v špecifických podmienkach. Logickým pokračovaním retrospektívneho epidemiologického rozboru je operatívny epidemiologický rozbor, t.j. štúdium dynamiky epidemiologickej situácie pre operatívne rozhodovanie o riadení epidemiologického procesu.
Epidemiologická diagnóza zahŕňa posúdenie aktuálnej situácie a jej príčin na konkrétnom území, medzi určitými skupinami obyvateľstva v sledovanom období. Dôležitá je sociálno-ekonomická analýza, ktorá umožňuje posúdiť ekonomické a sociálne škody spôsobené konkrétnou infekčnou chorobou,
Podobne ako v klinickej praxi používaný koncept „prenosologická diagnostika“, t.j. rozpoznávanie hraničných stavov tela medzi zdravím a chorobou, normou a patológiou, v epidemiologickej praxi existuje pojem „predepidemická diagnóza“, t.j. včasné zistenie predpokladov a prekurzorov možná komplikácia epidemiologickú situáciu a vývoj na ich základe odporúčaní pre operatívnu korekciu plánu preventívnych a protiepidemických opatrení (B.L. Cherkassky, 1994).
Okruh zložiek prírodného prostredia a špecifiká ich vplyvu na epidemický proces určuje pre každé infekčné ochorenie mechanizmus prenosu patogénov. Pri infekciách dýchacích ciest, ktorých pôvodcovia žijú prevažne v tele biologického hostiteľa, teda prirodzené faktory pôsobia najmä na hostiteľskú populáciu (odolnosť makroorganizmu). Pri črevných infekciách, ktorých pôvodcovia môžu byť dlhodobo vo vonkajšom prostredí, pôsobia prirodzené faktory tak na pôvodcov ochorenia, ako aj na aktivitu ciest prenosu infekcie. Sociálne podmienky života obyvateľstva ovplyvňujú biologický základ epidemického procesu všetkými 3 jeho väzbami, avšak s rôznou intenzitou pri rôznych infekciách. Pri infekciách dýchacích ciest je dynamika epidemického procesu daná obnovou zloženia tímov, čo prispieva k zavlečeniu patogénov, zvýšeniu neimunitnej vrstvy a aktivácii prenosového mechanizmu. Pri črevných infekciách sú hlavnými predpokladmi komplikácií epidemiologickej situácie tie javy spoločenského života, ktoré môžu aktivovať vedúce cesty prenosu patogénov (voda a potraviny).
Harbingers komplikácie epidemiologickej situácie pri infekciách dýchacích ciest môžu slúžiť ako vznik zdroja infekcie v kombinácii s nárastom neimunitnej vrstvy populácie, ako aj zmenou krajiny cirkulujúcich patogénov. Prognostickým znakom pravdepodobného zvýšenia výskytu meningokokovej infekcie teda môže byť zvýšenie špecifická hmotnosť meningokoky séroskupiny A alebo C u dospievajúcich a dospelých, ako aj prudký nárast zistených meningokokov séroskupiny B u malých detí. Zmeny v antigénnych charakteristikách vírusu chrípky môžu tiež slúžiť ako prediktor možného zvýšenia incidencie. Nepriaznivým momentom vo vývoji epidemického procesu záškrtu a streptokokovej infekcie (skupina A) je prestavba sérologickej a typickej štruktúry populácie cirkulujúceho patogénu, zvýšenie jeho toxigenity. Predzvesťou komplikácie epidemiologickej situácie pri črevných infekciách môže byť zhoršenie bakteriologických parametrov vody a potravy, zmena vlastností cirkulujúceho patogénu.
Informácie o pohybe infekčných chorôb sú distribuované vo forme periodických hlásení, hlásení o ohniskách, informačných listov, bulletinov, metodických dokumentov a pod. Zverejňujú sa analytické materiály alebo materiály o sanitárnom a epidemiologickom stave jednotlivých regiónov a krajiny ako celku. v mesačnom bulletine "Zdravie a biotopy obyvateľstva" , výročnej štátnej správe o sanitárnej a epidemiologickej situácii v Rusku atď. V súlade s Ústavou Ruska a legislatívnymi dokumentmi v oblasti zdravotníctva, údaje o sanitárnej a epidemiologickej pohode sú komunikované s obyvateľstvom krajiny prostredníctvom masmédií.
Do systému štátneho hygienicko-epidemiologického dozoru sú zaradené komplexné cielené programy dohľadu nad jednotlivými infekčnými ochoreniami, ktoré sa vyvíjajú a realizujú v zdravotníckej praxi. Informačným subsystémom je sociálny a hygienický monitoring (SHM). Právnym základom pre prípravu koncepcie, organizačnej štruktúry a zásad pre tvorbu a implementáciu systému SHM bol zákon Ruskej federácie „O sanitárnej a epidemiologickej pohode obyvateľstva“, podľa ktorého „dodržiavanie, hodnotenie a prognózovanie zdravotného stavu obyvateľstva v súvislosti so stavom jeho biotopu“ sú definované ako vedúce prvky štátneho hygienického a epidemiologického dozoru. Dôležitou etapou rozvoja preventívneho smerovania pri ochrane zdravia obyvateľstva Ruskej federácie bude vytvorenie a implementácia systému SHM na federálnej a regionálnej úrovni.
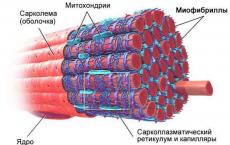
nemocničná infekcia
nemocničné infekcie(nemocničné nákazy - nozokomiálne nákazy) sú jedným z najnaliehavejších zdravotných problémov vo všetkých krajinách sveta. Sociálno-ekonomické škody, ktoré spôsobujú, sú obrovské a ťažko určiť. Paradoxne, napriek kolosálnym úspechom v oblasti diagnostických a liečebných technológií a najmä technológií lôžkovej liečby, problém nozokomiálnych nákaz zostáva jedným z najakútnejších a stáva sa čoraz medicínsky a spoločensky významnejším. Z faktorov určujúcich trend rastu nozokomiálnych infekcií treba spomenúť rozšírené používanie invazívnych (poškodzujúcich a penetrujúcich) diagnostických a terapeutických postupov, imunosupresív, rozšírené, niekedy nekontrolované používanie antibiotík a v dôsledku toho aj šírenie antibiotík. rezistentných kmeňov mikroorganizmov v nemocnici, ako aj určitý posun v štruktúre hospitalizovaných (nárast podielu starších ľudí, oslabených detí, pacientov s dlhodobými, predtým nevyliečiteľnými chorobami) atď.
HAI sa dlho pripisovali len ochoreniam pacientov, ktoré vznikli v dôsledku infekcie v nemocnici. Práve táto časť nozokomiálnej nákazy, samozrejme, najvýraznejšia a najvýraznejšia, upútala pozornosť verejnosti a zdravotníkov. Dnes, podľa definície WHO, nozokomiálne nákazy zahŕňajú „akékoľvek klinicky rozpoznateľné infekčné ochorenie, ktoré postihne pacienta v dôsledku jeho prijatia do nemocnice alebo hľadania liečby, alebo zamestnancov nemocnice v dôsledku ich práce v tejto inštitúcii, bez ohľadu na nástupu príznakov ochorenia počas pobytu v nemocnici alebo po prepustení.
Z tejto definície vyplýva, že pojem "nozokomiálna infekcia" zahŕňa choroby pacientov, ktorí dostali lekársku starostlivosť v nemocniciach a klinikách, zdravotníckych jednotkách, zdravotných strediskách, doma atď., ako aj prípady infekcie zdravotníckeho personálu v priebehu ich odborná činnosť. V niektorých typoch nemocníc je personál vystavený vysokému riziku nakazenia sa rôznymi infekčnými chorobami vrátane hepatitídy B a C, infekcie HIV (jednotky intenzívnej starostlivosti a hnisavé chirurgické zákroky, infekčné a hemodialyzačné jednotky HIV, transfúzne stanice atď.). Spomedzi sestier sú na infekciu najnáchylnejšie sestry procedurálne, ako aj personál, ktorý vykonáva predsterilizačné čistenie a sterilizáciu nástrojov a zariadení kontaminovaných krvou a inými tajomstvami. Existujú dôkazy, že 63% zdravotníckeho personálu purulentných chirurgických oddelení ochorie v priebehu roka na rôzne formy hnisavých-zápalových infekcií, v pôrodniciach je to 15%. U 5-7% personálu sú možné opakované ochorenia.
Štúdie uskutočnené v rámci programov WHO ukázali, že nozokomiálne infekcie sa vyskytujú v priemere u 8,4 % pacientov. V európskych krajinách to bolo 7,7 %, v západnej časti Tichý oceán- 9%, regióny juhovýchodnej Ázie a východného Stredomoria - 10-11%, v USA - asi 5%. Najviac postihnuté boli deti do 1 roka a osoby nad 65 rokov. V Spojených štátoch sa v nemocniciach ročne zaregistruje až 2 milióny ochorení, v Nemecku - 500-700 tisíc, čo je približne 1% populácie týchto krajín. V Rusku nie je problém nozokomiálnych nákaz nemenej relevantný. Podľa selektívnych štúdií vykonaných na základe odporúčaní WHO na základe 58 zdravotníckych zariadení v 8 regiónoch SNŠ bola incidencia 6,7 % z počtu hospitalizovaných pacientov. V absolútnom vyjadrení je odhadovaný ročný výskyt pacientov v nemocniciach 2-2,5 milióna ľudí. V detských chirurgických nemocniciach boli nozokomiálne nákazy zistené u 21,9 % operovaných, v chirurgických nemocniciach pre dospelých je podiel pooperačných hnisavo-septických komplikácií 12 – 16 %. Aktuálnosť problematiky nozokomiálnych nákaz pre našu krajinu potvrdzujú aj neustále zaznamenávané ohniská nákaz v zdravotníckych zariadeniach. Významným úspechom posledných rokov je zavedenie evidencie nozokomiálnych nákaz v Rusku od roku 1990 v rámci štátneho štatistického výkazníctva. Analýza týchto materiálov umožňuje posúdiť výskyt nozokomiálnych nákaz v posledné roky, vrátane teritórií, štruktúra chorobnosti - podľa nozologických foriem a nemocníc rôznych profilov. Zároveň zaznamenaný výskyt nozokomiálnych infekcií v Rusku úplne neodráža jeho skutočnú úroveň.
Problém nozokomiálnych infekcií je študovaný a posudzovaný z rôznych aspektov, vrátane ekonomických a sociálnych. Ekonomické škody spôsobené nozokomiálnymi nákazami pozostávajú z priamych a dodatočných nákladov spojených minimálne s predĺžením pobytu pacienta v nemocnici, laboratórnych vyšetrení, liečby (antibiotiká, imunopreparáty a pod.). Podľa amerických autorov sú náklady na ďalší pobyt v nemocnici kvôli nozokomiálnym nákazám ročne od 5 do 10 miliárd dolárov.
Sociálny aspekt škody sa týka poškodenia zdravia obete, až invalidity pri niektorých nozologických formách, ako aj zvýšenia úmrtnosti pacientov s nozokomiálnymi nákazami. Podľa WHO bola úmrtnosť medzi hospitalizovanými s nozokomiálnymi infekciami 10-krát vyššia ako medzi pacientmi bez infekcie. Analýza nozokomiálnych ohnísk v pôrodníckych ústavoch u nás ukázala, že úmrtnosť postihnutých novorodencov bola v priemere 16,2 %, na oddeleniach novorodeneckej patológie niekedy až 46,6 %.
Rozsiahly zoznam nozokomiálnych patogénov zahŕňa zástupcov rôznych taxonomických skupín súvisiacich s baktériami, vírusmi, prvokmi a hubami. VBI možno rozdeliť na 2 veľké skupiny infekčné choroby spôsobené:
povinné ľudské patogény;
Podmienečne patogénna ľudská mikroflóra.
Do 1. skupiny patria všetky prípady „tradičných“ (klasických) infekčných ochorení – ako sú detské infekcie (osýpky, záškrt, šarlach, rubeola, mumps a pod.), črevné infekcie (salmonelóza, šigelóza a pod.), hepatitída B a C a mnoho ďalších chorôb. Výskyt týchto ochorení v nemocnici môže výrazne skomplikovať priebeh základného ochorenia najmä v detských nemocniciach a pôrodníckych ústavoch. Táto skupina ochorení tvorí približne 15 % nozokomiálnych nákaz. Výskyt a šírenie infekčných chorôb spôsobených povinnými patogénnymi mikroorganizmami v nemocniciach je spravidla spojené so zavedením patogénu do zdravotníckych zariadení alebo infekciou personálu pri práci s infekčným materiálom. Zavedenie patogénnych patogénov do neinfekčnej nemocnice môže nastať:
o pri prijatí do nemocnice pacientov, ktorí sú v inkubačnej dobe ochorenia, alebo nosičov patogénneho agens;
o od nemocničného personálu, ktorý je nosičom patogénu;
o od návštevníkov nemocníc, najmä počas epidémií chrípky a iných akútnych respiračných infekcií, ako aj prostredníctvom darovaných potravín a iných predmetov.
Pri zavlečení patogénnych mikroorganizmov do nemocnice sa vyskytujú jednotlivé alebo viacnásobné prípady infekčných ochorení, registrované súčasne alebo postupne, čo je determinované aktivitou existujúceho prenosového mechanizmu. Epidemiologické prejavy týchto ochorení až na ojedinelé výnimky (nemocničná salmonelóza s infekciou polietavým prachom, aerogénna infekcia s brucelózou a pod.) sú známe a situáciu v nemocniciach do značnej miery určuje celková epidemiologická situácia. So zvyšujúcim sa výskytom konkrétnej infekcie sa zvyšuje aj frekvencia zavlečenia chorôb do nemocníc. Úspešnosť boja proti nozokomiálnym nákazám závisí od kompetentného a svedomitého vykonávania odporúčaných protiepidemických a preventívnych opatrení.
Do 2. skupiny (cca 85 % nozokomiálnych nákaz) patria ochorenia spôsobené oportúnnymi patogénmi. Táto skupina predstavuje súbor infekčných ochorení rôznych klinických prejavov a etiológie, ktoré sú v príčinnej súvislosti s diagnostickým a liečebným procesom. Štruktúra týchto ochorení je určená purulentno-zápalovými ochoreniami (hnisavo-septickými), ktoré sa prejavujú lokálnymi zápalovými procesmi s hnisaním alebo bez neho a majú sklon k generalizácii a rozvoju sepsy. Medzi patogénmi dominujú stafylokoky, streptokoky, gramnegatívne baktérie (E. coli, Klebsiella, Proteus, vrúbkovanie atď.). Zriedkavé nie sú prípady nozokomiálnej nákazy pseudomonasami, legionelami, rotavírusmi, cytomegalovírusmi a pod.. Vzrástol význam húb rodu Candida, nokardia, kryptokoky a pod. bolo preukázané. Etiologická úloha rôznych patogénov sa časom mení. V posledných rokoch teda existuje tendencia k zvýšeniu úlohy gramnegatívnych baktérií a zníženiu úlohy grampozitívnych baktérií v nemocničnej patológii. Podiel účasti rôznych mikroorganizmov je určený množstvom faktorov: lokalizácia patologického procesu, profil nemocnice, charakter a úroveň laboratórneho vyšetrenia atď. Patológia močového traktu je teda spôsobená takmer výlučne gramnegatívnymi mikroorganizmami, pričom dominujú infekcie dolných dýchacích ciest Pseudomonas aeruginosa a pneumokoky. V pôrodníckych nemocniciach prevláda grampozitívna mikroflóra (stafylokok, streptokok), v psychiatrických liečebniach - črevné infekcie (týfus, šigelóza), na gastroenterologických - helikobakterióza, na chirurgických oddeleniach - gramnegatívna mikroflóra a stafylokok atď.
Treba poznamenať takú vlastnosť priebehu infekčného procesu pri purulentnej chirurgii ako možnú krížovú infekciu s patogénom. Pacienti so stafylokokovou infekciou a infekciou Pseudomonas aeruginosa na tom istom oddelení si vymieňajú patogény. V brušnej chirurgii je vo viac ako 50 % prípadov infekcia brušnej dutiny polymikrobiálnej povahy, čo poukazuje aj na prevalenciu fenoménu skríženej infekcie a superinfekcie v zdravotníckych zariadeniach.
Nozokomiálne nákazy sú zvyčajne spôsobené nozokomiálnymi kmeňmi mikroorganizmov s multirezistenciou, vyššou virulenciou a odolnosťou voči nepriaznivým faktorom prostredia – vysychaniu, vystaveniu ultrafialovým lúčom a dezinfekčným prostriedkom. Treba mať na pamäti, že v roztokoch niektorých dezinfekčných prostriedkov môžu nemocničné kmene patogénov nielen pretrvávať, ale aj množiť sa. Vo vlhkom prostredí - klimatizácie, inhalátory, sprchy, tekuté liekové formy, na povrchu umývadiel, v zariadeniach na mokré čistenie a pod. sa môže množiť množstvo patogénov, ako sú Klebsiella, Pseudomonas, Legionella.
Jedným z dôvodov neúplnej registrácie nozokomiálnych infekcií v Rusku je nedostatok jasných definícií a kritérií na identifikáciu týchto infekcií v regulačných dokumentoch. V tomto smere sú nepochybné zaujímavé skúsenosti zo zahraničia, najmä zo Spojených štátov amerických, kde sú zásady a ustanovenia „definícií nozokomiálnych nákaz“ vypracované a v súčasnosti platia. Viaceré západoeurópske krajiny používajú tieto „definície“ vo svojej práci a dávajú dokumentu jeho hodnotu ako možného medzinárodného štandardu. Definícia je založená na kombinácii klinických príznakov, ako aj na výsledkoch laboratórnych a iných typov diagnostických štúdií. Zoznam nozokomiálnych infekcií zahŕňa definície infekcií chirurgických rán, infekcií krvi a močových ciest a zápalu pľúc. Iné typy infekcií sú klasifikované na základe lokalizácie orgánových systémov. Infekcie chirurgických rán tvoria približne 29 % nemocničných infekcií v USA, infekcie močových ciest 45 %, zápal pľúc 19 % a predstavujú najväčšiu hrozbu smrti. Podľa literatúry je 15 % úmrtí hospitalizovaných pacientov spojených so zápalom pľúc, ktorý sa často vyskytuje v chirurgických nemocniciach, na jednotkách intenzívnej starostlivosti a na jednotkách intenzívnej starostlivosti. Infekcie krvi sú častejšie sekundárne. Kožné infekcie, infekcie mäkkých tkanív, gastrointestinálneho traktu, reprodukčného systému, kardiovaskulárneho systému, kostného tkaniva a kombinované infekcie sú zriedkavé a predstavujú menej ako 6 %. Pri posudzovaní sociálno-ekonomického významu každej nemocničnej infekcie je potrebné poznamenať, že infekcie rán absorbujú 42 % dodatočných nákladov a vysvetľujú polovicu dodatočného pobytu v nemocnici z celkového počtu nozokomiálnych infekcií. Pneumónia je na druhom mieste a vyžaduje si 39 % dodatočných nákladov. Na treťom mieste sú infekcie močových ciest (13 % nákladov),
infekcie krvi tvoria 3 % nákladov.
Obr.1 Mechanizmy a spôsoby prenosu nozokomiálnych nákaz.
Polyetiológia nozokomiálnych infekcií a rôznorodosť zdrojov patogénov rôznych nozologických foriem predurčujú rôznorodosť mechanizmy, spôsoby a faktory prenosu(obr. 1), ktoré majú v nemocniciach rôznych profilov svoje špecifiká. Existuje však množstvo spoločných bodov, ktoré prispievajú alebo bránia šíreniu patogénov. V prvom rade ide o dispozičné riešenie nemocničných priestorov, hygienické a hygienické podmienky nemocnice, liečebné a diagnostické miestnosti.
Letecká (aerosólová) prenosová cesta infekcia hrá vedúcu úlohu v šírení stafylokokových a streptokokových infekcií. Infikovaný vzduch spôsobuje prepuknutie legionárskej choroby, registrovanej v nemocniciach vo viacerých krajinách sveta. Veľkú úlohu pri šírení infekcie mali zároveň klimatizácie so zvlhčovačmi vzduchu. ventilačné systémy, zriedkavejšie boli ochorenia spojené s vdýchnutím vodného alebo prachového aerosólu pri fyzioterapeutických procedúrach alebo zemných prácach realizovaných v blízkosti nemocnice. Treba mať na pamäti, že posteľná bielizeň - matrace, matrace, prikrývky, vankúše - sa môžu stať aj faktormi prenosu stafylokokov, enteropatogénnych a iných patogénov.
Kontaktný prenos pre domácnosť charakteristické hlavne pre infekcie spôsobené gramnegatívnymi baktériami. Zároveň je potrebné počítať s možnosťou intenzívneho rozmnožovania a hromadenia týchto mikroorganizmov vo vlhkom prostredí, v tekutých liekových formách, v odsatom materskom mlieku, na mokrých kefkách na umývanie rúk personálu a mokrých handrách. Ako faktory prenosu infekcie môžu slúžiť aj kontaminované nástroje, dýchacie prístroje, bielizeň, posteľná bielizeň, povrch mokrých predmetov (rukoväte kohútikov, povrch umývadiel a pod.), infikované ruky personálu. Prenos v domácnosti sa realizuje aj pri stafylokokovej infekcii, najmä v tých prípadoch, keď je spôsobená epidermálnym stafylokokom aureus.
Potravinový spôsob prenosu sa môže realizovať pri infekciách spôsobených rôznymi etiologickými agens. Dojčené deti sa môžu nakaziť stafylokokmi, keď sú kŕmené alebo dokrmované odstriekaným mliekom alebo keď sú kŕmené matkou s mastitídou. Porušenie technológie prípravy jedla, prítomnosť nerozpoznaných zdrojov infekcie medzi pracovníkmi v potravinárstve vedie k prepuknutiu črevných infekcií v nemocniciach. Pri šírení nozokomiálnych nákaz však hlavnú úlohu zohráva umelý, čiže umelý, prenosový mechanizmus. Hodnota artefaktového mechanizmu rastie. V skutočnosti máme dočinenia so skutočnou „agresiou“ diagnostických a terapeutických medicínskych technológií. Okrem toho sa podľa WHO asi 30 % invazívnych zákrokov vykonáva bezdôvodne. Parenterálny prenos patogénov je možný pri použití nedezinfikovaných injekčných striekačiek a ihiel so zavedením infikovaných krvných produktov. Nedodržiavanie pravidiel asepsy a antisepsy zo strany personálu, porušovanie sterilizácie a dezinfekcie zdravotníckych nástrojov a pomôcok vedie k zavedeniu umelého spôsobu prenosu infekcie. Zároveň je v každom type nemocníc dôležité identifikovať rizikové faktory a kontingent, pri ktorých je obzvlášť vysoká pravdepodobnosť nozokomiálnych nákaz.
Vlastnosti epidemického procesu hnisavé-septické infekcie sú:
o epidemický proces prebieha, týka sa veľkého počtu pacientov a zdravotníckeho personálu;
o epidemický proces prebieha v uzavretom (nemocničnom) priestore;
o existuje možnosť vytvorenia viacerých prenosových mechanizmov v jednom ohnisku: aerosól, kontakt-domácnosť a pod.;
o ako zásobáreň infekčných agens spolu s pacientmi a nosičmi pôsobí vonkajšie prostredie.
Keďže väčšina nozokomiálnych infekcií je spôsobená oportúnnymi patogénmi, je dôležité jasne definovať rizikové faktory a rizikové skupiny v každom type nemocnice. Zložitosť boja s nemocničnou infekciou je daná tým, že jej úroveň, štruktúra a dynamika sú výsledkom pôsobenia a vzájomného pôsobenia mnohých faktorov. To si vyžaduje integrovaný prístup k ich prevencii. Tradične zavedený systém prevencie a kontroly infekcií (vplyv na všetky tri články epidemického procesu) je aplikovateľný aj na nozokomiálne nákazy, ale je potrebné ho korigovať s prihliadnutím na ich všeobecné charakteristiky, ako aj charakteristiky etiológie a epidemiologického prejavy chorôb v konkrétnom type zdravotníckeho zariadenia.
Veľký význam má rozvoj systému epidemiologického dozoru určeného tak na objektívne hodnotenie epidemiologickej situácie v nemocnici, ako aj na prognózovanie a vedecké zdôvodňovanie kontrolných a preventívnych opatrení. Epidemiologický dohľad zahŕňa registráciu, registráciu chorôb, dešifrovanie etiologickej štruktúry, štúdium cirkulácie patogénnych a oportúnnych mikroorganizmov. Táto práca zahŕňa monitorovanie zdravotného stavu zdravotníckeho personálu (chorobnosť a preprava). Neoddeliteľnou súčasťou dozoru je sledovanie hygienicko-hygienického a protiepidemického režimu v zdravotníckych zariadeniach. V Spojených štátoch, Európe a Ázii sa práca na prevencii nozokomiálnych infekcií nazýva kontrola infekcií. Kontrolu nozokomiálnych infekcií vykonávajú rôzni špecialisti vrátane lekárskych špecialistov, epidemiológov, farmaceutov, pričom v mnohých krajinách je kontrola infekcií zverená vysokokvalifikovanému ošetrovateľskému personálu. Aktívna účasť opatrovateľskej služby na prevencii nozokomiálnych nákaz je jedným z hlavných predpokladov úspechu.
V prvom rade treba úsilie smerovať k aktívnej a včasnej detekcii chorôb, úplnej evidencii a evidencii všetkých prípadov. Morbiditu treba analyzovať nielen podľa lokalizácie patologického procesu, ale aj podľa etiológie s podrobným popisom izolovaných kmeňov. Dôležitá je analýza smrteľných následkov (niekedy počet smrteľných následkov prevyšuje počet registrovaných chorôb).
Je potrebné zdôrazniť význam mikrobiologického monitorovania zemepisnej šírky a biologických vlastností cirkulujúcich patogénov, keďže jedným z dôvodov nárastu výskytu nozokomiálnych infekcií je vytváranie nemocničných kmeňov. Včasné odhalenie skutočnosti výskytu a cirkulácie nemocničných kmeňov v nemocnici naznačuje blížiacu sa komplikáciu epidemiologickej situácie a vyžaduje vhodné opatrenia. Vzhľadom na vysoký počet kmeňov patogénu odolných voči antibiotikám medzi nimi je dôležitou a naliehavou úlohou vyvinúť sa v každom z nich liečebný ústav stratégie a taktiky chemoprofylaxie a chemoterapie. Tieto problémy by mali riešiť vyškolení odborníci. Potreba takéhoto prístupu je diktovaná obrovským objemom existujúcich liekov a ich rozšíreným používaním v klinickej medicíne.
Z opatrení zameraných na zdroj nákazy možno vyčleniť: včasné zistenie a izoláciu pacientov pri prijatí do nemocnice a počas ich pobytu na špeciálnych oddeleniach (boxoch) s prihliadnutím na etiologický faktor a epidemiologické vyšetrenie každého prípadu. nozokomiálnych infekcií. Zabráni sa tak ďalšiemu šíreniu infekcie a prenáša sa do iných zdravotníckych zariadení.
V posledných rokoch sa ukázala nevhodnosť rozsiahleho vyšetrenia zdravotníckeho personálu nemocníc na prenos oportúnnej mikroflóry. V našej krajine bolo prijaté rozhodnutie o zastavení rutinných vyšetrení zdravotníckych pracovníkov na prenášanie zlatého stafylokoka, ktoré sú opodstatnené len v obzvlášť ťažkej epidemiologickej situácii. Štvrťročná sanitácia širokospektrálnymi liekmi viedla k narušeniu normálnej mikrobiálnej biocenózy sliznice nosohltanu, ktorá hrá dôležitú úlohu pri ochrane organizmu pred patogénnymi mikroorganizmami. Za účelné sa považuje sanitácia len dlhodobých nosičov, ktorí vylučujú patogén toho istého fagovaru dlhšie ako 6 mesiacov. V tomto prípade sa odporúča použiť lieky s úzkym spektrom účinku - 2% olejový roztok chlorofylliptu alebo stafylokokový bakteriofág.
Do skupiny opatrení zameraných na prelomenie prevodového mechanizmu patrí architektonické a plánovacie činnosti, sanitárno-hygienické a dezinfekčné režimy. Architektonické a plánovacie opatrenia sú zamerané na zabezpečenie prísneho oddelenia „hnisavých“ a „čistých“ tokov pacientov. Na tento účel sa plánuje dostatočný počet priestorov a ich racionálne umiestnenie. Prevádzková jednotka by mala mať celý súbor výrobných, domácich a pomocných priestorov a mala by byť maximálne izolovaná od ostatných nemocničných priestorov. Musí mať 2 izolované nepriechodové oddelenia: septické a aseptické. Pri umiestňovaní operačných sál na seba by septický priestor mal byť umiestnený nad aseptickým. „Hnisavé“ chirurgické oddelenia by mali byť umiestnené na horných poschodiach budov, aby sa vylúčila možnosť vstupu znečisteného vzduchu do iných miestností. Je žiaduce odstrániť "hnisavé" oddelenie so septickou prevádzkovou jednotkou v samostatnej budove.
V budovách zdravotníckych zariadení je spravidla zabezpečené prívodné a odsávacie vetranie s mechanickou stimuláciou. Vetranie v budovách by malo vylúčiť prúdenie vzduchu zo „špinavých“ zón (priestorov) do „čistých“. Oddelenia alebo skupiny priestorov, medzi ktorými nie je povolené prúdenie vzduchu, sú izolované zámkami. Oddelenia alebo skupiny priestorov, ktoré majú jeden sanitárny a hygienický režim, sú zvyčajne vybavené jedným centralizovaným systémom prívodné a odsávacie vetranie. Základný princíp: v miestnostiach s aseptickým režimom prevažuje prívod vzduchu nad odsávaním (čisté operačné sály, pôrodné, resuscitačné, procedúrne, šatne a pod.); v „špinavých“ miestnostiach (hnisavá operačná sála, sklad špinavej bielizne, boxy na prácu s infekčným materiálom a pod.) prevažuje odsávanie vzduchu nad prítokom. Čerstvý vzduch sa privádza cez hornú zónu, pričom prítok musí prevažovať nad výfukom aspoň o 20 %. Frekvencia výmeny vzduchu v operačných sálach sa odoberá najmenej 10 krát za hodinu.
Zvýšené riziko predstavujú aj jednotky intenzívnej starostlivosti a jednotky intenzívnej starostlivosti. Jedným zo spôsobov prenosu infekcie na týchto oddeleniach je vzduch, druhým je kontakt, a to priamy aj prostredníctvom ošetrovacích predmetov, spodnej bielizne, obväzov, nástrojov a medicínskych a diagnostických zariadení.
Veľký význam v boji proti nozokomiálnym nákazám patrí sanitárne a hygienické opatrenia: dodržiavanie pravidiel osobnej hygieny zdravotníckym personálom, starostlivé spracovanie rúk a dezinfekčný režim. Za zmienku stojí najmä úloha sterilizačných opatrení, ktorých porušenie môže viesť nielen k vzniku hnisavých zápalových ochorení, ale aj vírusovej hepatitídy B a C, infekcie HIV atď. Treba sa snažiť používať jednorazové nástroje (striekačky, krvné transfúzne systémy atď.) ...). Účinné je používanie jednorazovej spodnej bielizne.
Veľký význam pri prenose infekcie z jedného pacienta na druhého hrajú ruky personálu. Podľa dostupných údajov je v 40% prípadov rozvoj infekcií spôsobených oportúnnou mikroflórou spojený s prítomnosťou týchto mikroorganizmov na rukách personálu a častejšie enterobaktérií.V tomto ohľade by sa mal zdravotnícky personál v každom prípade umyť ruky pred a po vykonaní všetkých manipulácií pre pacientov zaradených do vysoko rizikovej skupiny pre rozvoj nozokomiálnych infekcií. Umývanie rúk a používanie rukavíc sa navzájom nevylučujú. Okrem toho je potrebné umyť si ruky aj po zložení rukavíc, pretože sa môžu nepozorovane roztrhnúť alebo obsahovať neviditeľné praskliny či poškodenia. Na prevenciu nozokomiálnych infekcií je potrebné dodržiavať ďalšie hygienické a hygienické požiadavky:
o netraste do vzduchu ani nehádžte posteľnú bielizeň pacientov na podlahu;
o riadne odstrániť pevný a tekutý odpad z oddelenia spracovania;
o prísne dodržiavať požiadavky na dezinfekciu predmetov starostlivosti a zdravotníckych pomôcok, predsterilizačné čistenie a sterilizáciu;
o dodržiavať režim vetrania priestorov;
vykonávať umývanie podláh a mokré čistenie povrchov (nábytok, vybavenie, prístroje) v súlade s požiadavkami s použitím dezinfekčných prostriedkov.
Hygienický a hygienický režim, jeho racionálna organizácia a udržiavanie je úlohou primárov nemocnice a oddelení, predovšetkým vrchných a vrchných sestier. Práve tie by mali vychovávať ošetrujúci personál k zmyslu pre zodpovednosť vysoká kvalita vykonávaných prác sledovať sanitárny a hygienický stav všetkých objektov a dodržiavanie pravidiel asepsie a antisepsy. Vedie vedúca sestra marketingový výskum dezinfekčných prostriedkov, sterilizačných zariadení a zdravotníckych nástrojov, vypracúva žiadosti o ich nákup.
Prevencia artefaktového mechanizmu presun je uľahčený znížením používania invazívnych postupov, rozšíreným používaním neinvazívnych metód získavania materiálu na výskum, vytvorením centralizovaných sterilizačných oddelení a používaním jednorazových nástrojov. Invazívne zásahy by sa mali vykonávať len vtedy, keď je to absolútne nevyhnutné. V tomto prípade musia byť dodržané podmienky, ktoré zaručujú bezpečnosť. V zahraničí sa cievna katetrizácia považuje za veľmi závažnú operáciu, ktorá sa vykonáva v maske, rukaviciach a sterilnom plášti.
Ani epidemiologicky, ani ekonomicky plánované štúdie objektov životného prostredia nie sú opodstatnené. Sú drahé a zriedka účinné. Racionálne sú len epizodické cielené štúdie na kontrolu sanitárneho a hygienického stavu konkrétneho objektu a počas prepuknutia nozokomiálnych infekcií. V našej krajine, v mnohých mestách, až 50-70% mikrobiologických štúdií klinických laboratórií smeruje do vonkajšieho prostredia a len 30-50% - na pacientov. Preto etiológia a príčiny prepuknutia nozokomiálnych nákaz nie sú často dešifrované. To nevylučuje potrebu bakteriologickej kontroly sterility nástrojov, obväzov, roztokov, mliečnych zmesí atď.
Skúsenosti získané u nás i v zahraničí naznačujú, že pokrok v oblasti prevencie nozokomiálnych nákaz do značnej miery závisí od organizačná práca. Vyhliadky na aktívnu prevenciu nozokomiálnych nákaz otvára verejnému zdravotníctvu nariadenie Ministerstva zdravotníctva Ruskej federácie č. 220 zo dňa 17.09.93. Tento poriadok zaviedol funkcie lekárov - klinických epidemiológov a vo veľkých nemocniciach zástupcu hlavného lekára pre hygienickú a epidemiologickú problematiku, sformuloval nové úlohy a poskytol nové organizačné možnosti na vytvorenie efektívneho systému prevencie nozokomiálnych nákaz. V strediskách Štátneho hygienicko-epidemiologického dozoru sú vytvorené skupiny (oddelenia) na kontrolu nozokomiálnych nákaz. Ich hlavnou úlohou je metodické usmerňovanie prác na prevencii nozokomiálnych nákaz, licencovanie zdravotníckych zariadení, analýza epidemiologickej situácie v rôznych zdravotníckych zariadeniach, účasť na vyšetrovaní ohnísk a minimálne „trestné“ sankcie voči vedúcim zdravotníckych zariadení. . Skúsenosti s vytváraním komisií v zdravotníckych zariadeniach na boj s nozokomiálnymi nákazami na čele so zástupcom hlavného lekára sú. V komisii sú okrem zástupcu nemocničnej administratívy aj vedúci oddelení (choď lekári lekárskych oddelení), hlavná sestra (prípadne špecialista na kontrolu infekcií), nemocničný epidemiológ, laboratórni pracovníci a napokon zástupcovia inžinierstva. a technické služby. V prevencii nozokomiálnych nákaz sa uplatňujú také organizačné formy činnosti zdravotníckych zariadení ako:
o organizácia práce pôrodníc podľa princípu matka-dieťa (ich výhodnosť bola preukázaná v 12 parametroch). Ako ukázali pozorovania, v pôrodniciach fungujúcich na princípe matka-dieťa sa osídľovanie organizmu novorodencov uskutočňuje najmä materskými a nie nemocničnými kmeňmi, intenzita cirkulácie vnútronemocničných kmeňov medzi personálom a objektmi prostredia klesá. ;
o vytvorenie oddelení (oddelení) v pôrodniciach pre dennú starostlivosť o tehotné ženy z rizikových skupín s prenatálnou patológiou;
o zmena pomeru prednemocničnej a nemocničnej starostlivosti k prednemocničnej starostlivosti;
o vykonávanie diagnostických štúdií v špecializovaných centrách;
o zníženie počtu hospitalizácií;
o Minimalizujte čas strávený v nemocnici. V chirurgických nemocniciach pri plánovaných operáciách je to možné vďaka vyšetreniu v ambulantnom prostredí bez duplicitných testov v nemocnici.
V pôrodniciach sa odporúča skoré priloženie novorodenca k prsníku pre vytvorenie normálnej biocenózy a imunitného systému, skoré prepustenie - na 2.-4. deň, ukončenie liečby infekčných pacientov, ich včasné prevozy do nemocníc, povolenie na príbuzní, aby boli prítomní pred pôrodom, počas neho a po ňom. Použitie kombinovanej antibakteriálnej profylaxie v pred-, intra- a pooperačnom období môže znížiť počet komplikácií v priemere o 30 %. Chemo- a antibiotická profylaxia by však mala byť opodstatnená a mala by sa vykonávať striktne podľa indikácií.
Vzhľadom na to zápalový proces sa vyvíja na pozadí zníženej imunitnej reaktivity pacienta, stávajú sa dôležitými imunologické metódy boja proti infekcii: špecifická imunoprofylaxia a imunoterapia pomocou vakcín, toxoidov, hyperimúnnej antimikrobiálnej plazmy, cielených imunoglobulínov a imunomodulátorov.
Otázka o prevencia nozokomiálnych infekcií medzi zdravotníckym personálom. Vírusové hepatitídy B, C a D sú na celom svete považované za choroby z povolania zdravotníckych pracovníkov v kontakte s krvou pacientov. Ďalším dôležitým problémom nozokomiálnych infekcií medzi zdravotníckym personálom je infekcia HIV. Ako bolo poznamenané, na oddeleniach hnisavej chirurgie, popáleninových oddeleniach je medzi zdravotníckym personálom zvýšený výskyt hnisavo-zápalových ochorení. Infekcii zdravotníckeho personálu môže zabrániť len súbor opatrení: pri niektorých infekciách očkovanie (hepatitída B, záškrt), pri iných zvýšenie nešpecifickej rezistencie makroorganizmu (chrípka, akútne respiračné infekcie atď.), pri mnohých infekcie, dodržiavanie základných hygienických pravidiel a používanie osobných ochranných prostriedkov v kontakte s krvou a inými biologickými tajomstvami (rukavice, okuliare, plášte, masky atď.). Je tiež dôležité byť veľmi opatrní s použitými ostrými lekárskymi nástrojmi (ihly, skalpely atď.). Treba dodržať aj takéto elementárne pravidlo: pri mikrotraumách na koži uzavrieť vstupné brány infekcie lepiacou páskou alebo lifusolom, ktorý by mal byť v lekárničke zdravotníckeho personálu v každom zdravotníckom zariadení. Pravidelné lekárske prehliadky zdravotníckych pracovníkov pomáhajú identifikovať pacientov a medzi nimi prenášačov infekcie, čo má vplyv na prevenciu chorôb z povolania a ich neutralizáciu ako zdrojov infekcie pre pacientov.
O vysokej ekonomickej efektívnosti zavádzania programov prevencie nozokomiálnych nákaz sa doteraz nazhromaždilo dostatok informácií. Štúdie uskutočnené v USA ukázali, že zníženie výskytu nozokomiálnych nákaz o 0,4 % plne hradí náklady na preventívny program a zabraňuje rozvoju infekcie u viac ako 130 000 pacientov. Najväčšou prekážkou ich aktívneho využívania je však „ľudský faktor“. Kým sa zdravotnícki pracovníci, od sestier až po vedúcich lekárov, aktívne zaujímajú o starostlivé a denná rutina zo všetkých regulovaných jednoduchých opatrení nemožno dosiahnuť žiadne významné výsledky v boji proti nozokomiálnym nákazám. Stále je oveľa jednoduchšie skryť HAI, ako mu zabrániť. V úspešnom boji proti nozokomiálnym nákazám má veľký význam úzka súhra zdravotníckych pracovníkov liečebno-profylaktických a sanitárno-epidemiologických služieb.
Zoznam použitej literatúry:
1. Pokrovsky V.I., Pak S.G., Briko N.I., Danilkin B.K. Infekčné choroby a epidemiológia. - M.: GEOTÁRSKA MEDICÍNA, 2000.
2. Pokrovsky V.I. Cherkassky B.L., Petrov V.L. Protiepidemická prax. – M.:-Perm, 1998.
3. Nariadenie Ministerstva zdravotníctva č. 916-1983 „O schválení pokynov o sanitárnom a protiepidemickom režime a ochrane práce personálu infekčných nemocníc (oddelení)“.
4. Sprievodca epidemiológiou infekčných chorôb / Ed. IN AND. Pokrovsky, v 2 zväzkoch - M.: 1993.
5. Yafaev R.Kh., Zueva L.P. Epidemiológia nozokomiálnych nákaz.. - L., 1989.
Prednáška 8
Preventívne a protiepidemické opatrenia v ohnisku nákazy
Plán
2. Koncept epidemického zamerania.
3. Opatrenia na elimináciu epidémií.
4. Registrácia a evidencia infekčných chorôb.
5. Karanténne opatrenia.
6. Opatrenia zamerané na neutralizáciu zdroja infekcie.
1) Opatrenia vo vzťahu k chorému človeku.
2) Opatrenia týkajúce sa dopravcov.
3) Opatrenia vo vzťahu k zvieratám – zdroje nákazy.
7. Činnosti zamerané na prelomenie mechanizmov, spôsobov a faktorov prenosu.
8. Činnosti zamerané na vnímavý organizmus.
1) Opatrenia vo vzťahu k osobám v kontakte s pacientmi.
2) Opatrenia na zvýšenie odolnosti obyvateľstva voči infekcii.
9. Likvidácia ohniska.
1. Pokyny na prevenciu infekčných chorôb v krajine
1) prevencia vzniku a šírenia infekčných chorôb;
2) zníženie infekčnej chorobnosti a eliminácia niektorých infekčných chorôb;
3) zdravotná výchova obyvateľstva o infekčných chorobách;
4) prevencia zavlečenia infekčných chorôb do krajiny.
2. Koncept epidemického zamerania
Epidémia ohniska je lokalizácia zdroja infekcie s územím, ktoré ho obklopuje, do tej miery, že je schopné preniesť infekčný agens v tejto konkrétnej situácii s danou chorobou.
Epidemické ohnisko je štrukturálna bunka epidemického procesu a miesto, kde by sa mali prijať opatrenia na určenie hraníc ohniska, obmedzenie šírenia epidemického procesu,
Prideliť:
rodinné krby;
domáce centrá (s viacrodinným osídlením domov);
kolektívne ohniská;
ohniská v detských ústavoch;
výrobné strediská atď.
3. Opatrenia na odstránenie epidémie
Opatrenia na boj proti infekčným chorobám sú rozdelené do 2 skupín:
Preventívne opatrenia sa prijímajú bez ohľadu na prítomnosť alebo neprítomnosť infekčných ochorení. Ich cieľom je predchádzať vzniku infekčných ochorení.
Protiepidemické opatrenia sa vykonávajú v prípade výskytu infekčného ochorenia - v epidemickom ohnisku.
4. Registrácia a evidencia infekčných chorôb
1. Zistení infekční pacienti sú evidovaní v
"Journal of Infectious Diseases"formulár č.60-lech .),
ktorá sa vykonáva vo všetkých liečebných a preventívnych, detských predškolských zariadení a školy.
2. Súčasne vyplňte kartu
"Núdzové oznámenie infekčnej choroby, potravín, akútnej otravy z povolania, nezvyčajnej reakcie na očkovanie" (Formulár č. 58 ).
Najneskôr do 12 hodín je potrebné kartu zaslať na CSES na mieste, kde bola chorá osoba zistená.
Od momentu prijatia správy o prítomnosti pacienta (nosiča) je do práce zaradené stredisko sanitárneho a epidemiologického dohľadu, ktoré by malo určiť rozsah opatrení potrebných na elimináciu ohniska.
Vyplýva to z epidemiologického prieskumu.
epidemiologický prieskum rieši nasledujúce úlohy:
a) identifikácia zdrojov a ciest prenosu infekcie;
b) stanovenie hraníc zamerania;
c) určenie objektov životného prostredia, ktoré sú predmetom dezinfekcie;
d) identifikácia osôb s rizikom infekcie pod lekárskym dohľadom alebo oddelením;
e) vypracovanie akčného plánu na odstránenie ohniska.
5. Karanténne opatrenia
Komplex administratívnych a liečebno-sanitárnych opatrení, ktoré zabraňujú vstupu na bezpečné územie (kolektívne) a zabraňujú šíreniu nákazy mimo ohniska epidémie, tzv.karanténa.
Karantény zvyčajne zabraňujú šíreniu infekcie z jednej oblasti do druhej, ale túto možnosť úplne nevylučujú.
6. Opatrenia zamerané na neutralizáciu zdroja infekcie
1) Opatrenia vo vzťahu k chorému človeku
a) včasné zistenie;
Existuje aktívna a pasívna detekcia infekčných pacientov.
aktívna detekcia:
1) zdravotnícki pracovníci obchádzajú byty obyvateľstva,
2) identifikácia pacientov počas rôznych preventívnych prehliadok a vyšetrení,
3) v procese lekárskeho pozorovania v ohniskách.
Pasívna detekcia – iniciatíva vyhľadať lekársku pomoc patrí pacientovi alebo jeho príbuzným.
B) Pre včasnú izoláciu pacientov je potrebná včasná a presná diagnóza.
C) Izolácia pacientov;
1) izolácia doma;
* pacient dostane samostatnú miestnosť (alebo oplotenú časť miestnosti);
* samostatné predmety starostlivosti, prideľujú sa samostatné jedlá;
* opatrovatelia sú vyškolení v bežných metódach dezinfekcie;
* treba sa vyhnúť návštevám pacienta osobami, ktoré priamo nesúvisia s jeho starostlivosťou.
2) hospitalizácie.
· Indikácie pre hospitalizáciu môžu byť:
1) klinické ( ťažký priebeh choroba atď.)
2) epidemiologické:
a) ubytovanie pacienta v ubytovni,
b) nedostatok inžinierskych sietí atď.;
c) vnútrorodinný a vnútrobytový kontakt so zamestnancami potravinárskych podnikov a osobami im rovnocennými, ako aj s deťmi navštevujúcimi detské ústavy;
d) znaky profesie pacienta - zamestnanec potravinárskeho podniku alebo osoba, ktorá je mu podobná.
Izolácia chorého sa končí po zastavení uvoľňovania patogénu.
E) Pre tých, ktorí boli chorí po uzdravení z určitých infekcií (týfus a paratýfus, dyzentéria, vírusová hepatitída, cholera) sa zriaďuje dispenzarizácia.
2) Opatrenia týkajúce sa dopravcov
A) objav.
osoby, ktoré mali nejaké infekčné choroby;
osoby, ktoré boli v kontakte s infekčnými pacientmi;
osoby z deklarovaných skupín obyvateľstva, ktorých preprava predstavuje najväčšie nebezpečenstvo pre ostatných (tie, ktorí pracujú v potravinových ústavoch, detských ústavoch a pod.) - preventívne lekárske prehliadky.
Vyšetrenie na prepravu sa vykonáva aj podľa epidemiologických indikácií.
B) Vykonáva sa sanitácia nosičov lieky alebo fyzioterapia.
C) Hospitalizácia nosičov zriedkavo sa používa napríklad pri cholere, prenášaní toxigénnych mikróbov záškrtu.
D) Pri akútnej preprave je najčastejšie používaným opatrením oddelenie: nosiče sú odstránené z návštev detských skupín alebo zariadení verejného stravovania. Disociácia je ukončená likvidáciou nosiča.
E) Pri chronickom (viacmesačnom alebo dlhodobom) prenášaní baktérií týfusu sa uplatňuje reštriktívny režim: chronickým nosičom je zakázané pracovať v potravinárskych podnikoch a zariadeniach pre deti predškolského veku.
E) Sanitárne a výchovné práce medzi nosičmi a osobami z ich prostredia – starostlivá osobná hygiena výrazne znižuje epidemiologické nebezpečenstvo nosičov pre ostatných.
3) Opatrenia prijaté vo vzťahu k zvieratám – zdroje nákazy
Ak sú zdrojom infekcie hospodárske a domáce zvieratá:
Izolácia infikovaných zvierat na špeciálnych farmách - izolátoroch;
etiologická terapia;
V niektorých prípadochinfikované zvieratá sú zničené;
Mäso, orgány zabitých hospodárskych zvierat za určitých podmienok (napríklad po prevarení v kotloch pod tlakom) možno povoliť na predaj.
Opatrenia na zlepšenie stavu hospodárskych zvierat vykonáva veterinárna služba.
Ak sú zdrojom infekcie voľne žijúce zvieratá
opatrenia na boj proti chorobám voľne žijúcich zvierat – realizujú lesné hospodárstvo
Ak sú zdrojom nákazy hlodavce, tak opatrenia na deratizáciu (deratizáciu) v osadách vykonáva zdravotná služba - oddelenia preventívnej dezinfekcie Centra sanitácie a epidemiologickej kontroly.
7. Opatrenia zamerané na narušenie mechanizmov, ciest a faktorov prenosu patogénov
opatrenia v oblasti verejného zdravia zamerané navyhýbanie sa zásahu patogény do tela vodou, jedlom, cez špinavé ruky. Malo by sa vykonávať neustále a všade, bez ohľadu na prítomnosť prípadov infekčných chorôb.
Komunálna hygiena: zlepšenie osád, ich usporiadanie, usporiadanie bývania, dostupnosť kanalizácie a vodovodu.
2) Činnosti vykonávané zdravotníckymi orgánmi
Zabezpečiť vykonávanie opatrení na zabránenie prenosu infekcie v ohnisku prostredníctvom predmetov pre domácnosť a prostredníctvom článkonožcov:
Dezinfekcia
Sterilizácia
Dezinsekcia
Zlepšenie sanitárnej kultúry obyvateľstva. Dosahuje sa to vykonávaním sanitárnej a vzdelávacej práce zamestnancami zdravotníckych zariadení TsSEN.
8. Činnosti zamerané na vnímavý organizmus
1) Opatrenia vo vzťahu k osobám v kontakte s pacientom
A) Lekársky dohľad počas maximálnej inkubačnej doby daného ochorenia.
B) Laboratórne vyšetrenie na identifikáciu nosičov alebo tých, ktorí v minulosti ochoreli na toto ochorenie (sérologické vyšetrenie).
C) Disociácia - nesmú pracovať (študovať, do detského ústavu), kým nezískajú laboratórne údaje z vyšetrenia, že osoba nie je nosičom patogénu.
Medzi dospelými sú spravidla oddelené osoby pracujúce v zariadeniach verejného stravovania av zariadeniach pre deti.
D) Hospitalizácia sa vykonáva pri obzvlášť nebezpečných infekciách (mor, cholera), kontakty s pacientmi v nemocnici sa podrobujú laboratórnym vyšetreniam.
D) Núdzová prevencia ochorenia:
pasívna imunizácia (zavedenie séra, imunoglobulínu);
aktívna imunizácia - očkovanie (používa sa veľmi zriedkavo v kontaktoch).
Spôsob núdzovej profylaxie je určený infekciou, na ktorú sa aplikuje; krytého kontingentu určujú údaje epidemiologického prieskumu.
2) Opatrenia na zvýšenie odolnosti obyvateľstva voči infekciám
A) Všeobecné fyziologické účinky:
racionálna výživa bohatá na vitamíny,
telesná výchova,
otužovanie tela.
B) Špecifická umelá imunita vytvorená zavedením imunizačných liekov.
9. Odstránenie ohniska
Ohnisko sa považuje za eliminované, ak počas maximálnej inkubačnej doby choroby od momentu hospitalizácie pacienta (alebo ukončenia domácej izolácie) a dezinfekcie neboli v ohnisku zistení žiadni noví pacienti a nosiči.